支撑喉镜声带术后早期应用布托啡诺60例临床分析*
2010-02-10董楠,张焰
董 楠,张 焰
(江苏省无锡市第四人民医院麻醉科 214000)
支撑喉镜声带术后早期应用布托啡诺60例临床分析*
董 楠,张 焰
(江苏省无锡市第四人民医院麻醉科 214000)
目的观察布托啡诺对瑞芬太尼麻醉下支撑喉镜术后早期镇痛、镇静及安全性的影响。方法将60例择期行支撑喉镜术患者随机分为B组(n=30)和S组(n=30)。瑞芬太尼复合丙泊酚麻醉,手术结束时立即静脉给予布托啡诺0.03 mg/kg(B组)或相等容积生理盐水(S组),观察术后拔管时及拔管后5、15、30、60、120 min各时间点的心率(HR)、平均动脉压(M AP)、意识状态、认知功能、伤口疼痛程度等,并进行舒适度评分。结果两组患者术后拔管时间和离开恢复室时间差异无统计学意义。B组患者在术后拔管时,拔管后5、15、30、60、120 min的HR、M AP均显著低于S组,差异有统计学意义(P<0.05);各时间点舒适度评分显著高于S组,差异有统计学意义(P<0.05)。结论布托啡诺(0.03 mg/kg)可以安全用于瑞芬太尼麻醉下支撑喉镜术后早期的镇痛,能提高患者舒适度评分。
布托啡诺;镇痛;镇静
本文观察早期应用布托啡诺对支撑喉镜下行声带术患者术后疼痛和舒适度的影响。
1 临床资料
1.1 一般资料 选择美国麻醉医师协会(ASA)1~2级,拟行支撑喉镜声带术患者 60例,年龄 18~55岁,男38例,女 22例,体质量为不超过标准体质量的±15%〔标准体质量(kg)=身高(cm)-100〕。其中声带小结 35例,声带息肉 18例,声带囊肿7例。用随机数字表法把患者分为两组,布托啡诺组(B组,n=30);生理盐水组(S组,n=30)。符合下列标准之一者被排除:2周内服用过单胺氧化酶抑制剂者;已知对阿片类药物过敏或有高敏史者;心、肺、肝、肾功能不全者;高血压者;怀疑入选者不具备配合研究能力者,如语言障碍、伴有其他病史或共存疾病;怀疑有嗜酒、滥用药物、全身感染者。
1.2 麻醉方法 两组患者都不用术前药,入室后接无创心电图、血压、脉搏、氧饱和度仪,面罩纯氧吸入5 min后开始诱导麻醉,静脉注射异丙酚2.0~2.5 mg/kg,患者意识消失后,静脉注射阿曲库铵 0.6 mg/kg、瑞芬太尼 1 μ g/kg。气管插管成功后均用异丙酚维持血浆靶浓度为 6 μ g/kg,瑞芬太尼以0.5 μ g◦kg-1◦min-1的速率输注,手术完全结束后停用麻醉药,立即静脉给予布托啡诺0.03 mg/kg(B组)或相等容积生理盐水(S组)。带气管插管送麻醉后恢复室(PACU)。
1.3 观察项目 记录入手术室的基础值,拔管时和拔管后5、15、30、60、120 min 各时间点的 HR、M AP 、意识状态、认知功能、伤口疼痛程度等。记录术中有无特殊处理以及相应的血压、HR和氧饱和度、手术结束停药时间、麻醉恢复情况、自主呼吸恢复时间、呼之睁眼时间、拔管时间、定向力恢复时间及离开 PACU(Alderete评分大于或等于 9分)时间(均从手术结束停药时计时)等。意识状态采用OAAS评分。舒适度评分采用BCS(bruggrmann comfort scale)评分:0分为持续疼痛;1分为安静时无痛,深呼吸或咳嗽时疼痛加重;2分为平卧安静时无痛,深呼吸或咳嗽时轻微疼痛;3分为深呼吸无痛感;4分为咳嗽时也无痛感。评价标准:0~1分为差,2~3分为良,4分为优。术后 24 h随访恶心、呕吐、头痛、眩晕、躁动、术中知晓及患者满意程度等。
1.4 统计学方法 实验数据用SPSS11.0统计软件处理。计量资料以x±s表示,组间比较采用t检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 术前两组患者基础值比较,差异无统计学意义。
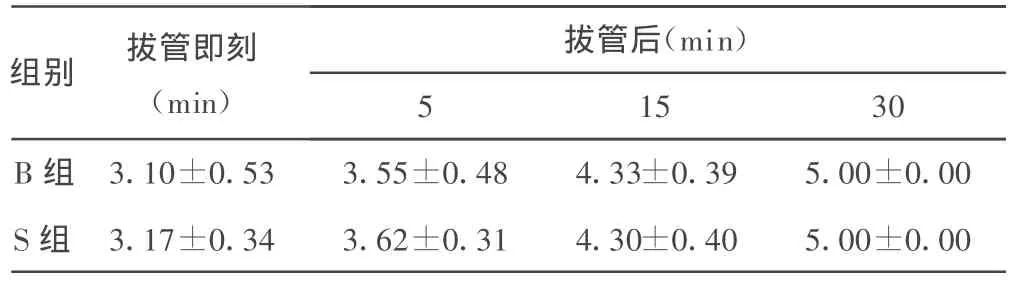
表1 两组患者术后OAAS评分(分,x ±s,n=30)
表2 两组患者术后早期血流动力学变化(±s,n=30)
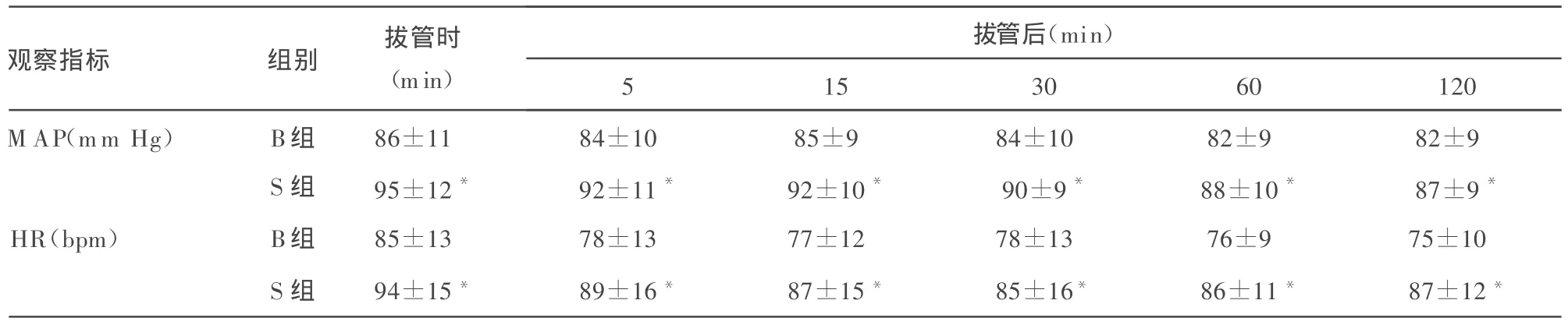
表2 两组患者术后早期血流动力学变化(±s,n=30)
*:与B组比较,P<0.05。
观察指标 组别 拔管时(min)拔管后(min)5 15 30 60 120 M AP(mm Hg) B组 86±11 84±10 85±9 84±10 82±9 82±9 S组 95±12* 92±11* 92±10* 90±9* 88±10* 87±9*HR(bpm) B组 85±13 78±13 77±12 78±13 76±9 75±10 S组 94±15* 89±16* 87±15* 85±16* 86±11* 87±12*
表3 两组在PACU各项指标比较(min,±s,n=30)

表3 两组在PACU各项指标比较(min,±s,n=30)
*:与B组比较,P>0.05。
组别 自主呼吸恢复时间 呼之睁眼时间 拔管时间 定向力恢复时间 离开复苏室时间B组 7.35±2.16 9.50±3.15 12.34±3.09 13.53±2.99 15.23±2.27 S组 7.21±2.20* 9.62±2.98* 11.87±3.88* 13.17±3.33* 15.41±4.24*
表4 拔管后各时间点舒适度评分(±s,n=30)

表4 拔管后各时间点舒适度评分(±s,n=30)
与B组比较,*:P<0.05;**:P<0.01。
拔管后(min)组别5 15 30 60 120 B组 3.2±0.6 3.3±0.5 3.4±0.3 3.6±0.3 3.6±0.2 S组 2.0±0.5* 1.7±0.8** 1.5±0.7** 1.0±0.7** 1.0±0.4**
2.2 5、15、30 min意识状态评分组间比较差异有统计学意义(P<0.05),见表 1;拔管后术后 5、15、30、60、120 min 的 MAP和HR B组与S组比较差异有统计学意义(P<0.05),见表2。在PACU自主呼吸恢复时间、呼之睁眼时间、拔管时间、定向力恢复时间和离开恢复室时间两组比较,差异无统计学意义(P>0.05),见表3。两组患者 30 min后均能对正常声音及呼名反应迅速,到达完全清醒,评分为5分。
2.3 B组术后5、15、30、60、120 min舒适度评分显著高于 S组(P<0.05),见表4。15 min后B组优良率为90%(27例),S组优良率为16%(5例)。术后均未发生呼吸抑制、皮肤瘙痒等。S组8例发生恶心,B组2例发生恶心,两组比较差异有统计学意义(P<0.01),但均未发生呕吐。
3 讨 论
支撑喉镜声带手术刺激强度大,在声门咽喉神经丰富的部位操作应激反应明显,故要有足够的麻醉深度及保持声带松弛,无咽喉反射,心血管反应轻,术毕苏醒快。近年来瑞芬太尼的应用使心血管反应更加平稳,苏醒迅速,但5~8 min的药物半衰期使术后早期患者感觉疼痛、不适、烦躁。PCA镇痛效果肯定,但在短小手术后的应用并不普遍。
布托啡诺是一种新型人工合成的阿片受体激动-拮抗剂,主要作用于μ、δ和κ受体,对3种受体的亲和力比值为1∶4∶25,主要作用于κ受体,产生镇痛作用。κ受体分布于大脑、脑干和脊髓,布托啡诺作为选择性的κ受体激动剂可以起到良好的镇痛和镇静作用,而对μ受体有微弱的拮抗效应[1]。本研究采用术后立即给予布托啡诺0.03 mg/kg,观察患者清醒时间、定向力恢复时间、拔管时间,发现与给予生理盐水无显著区别。但术后早期 MAP、HR 及舒适度评分(5、15、30、60、120 min)均显著高于S组,5 min时两组MAP、HR差异有统计学意义,可能是因瑞芬太尼半衰期短,拔管前已经代谢,S组患者因疼痛产生应激,而B组布托啡诺静注后起效迅速(1 min内),4~5 min已达到峰值[2],在瑞芬太尼停药后能迅速镇痛所致。15 min后B组舒适度评分的优良率为90%,而S组优良率只有16%,这可能与布托啡诺良好的镇痛和适当的镇静作用有关,有研究认为其镇痛强度是吗啡的5~8倍[1]。其镇静效果也很显著,Edwin等认为4.8 mg布托啡诺同12 mg地西泮镇静效果相当[3]。布托啡诺半衰期大约为3 h,所以在120 min仍然具有显著的镇痛效果。B组患者术后清醒时间与S组比较,差异无统计学意义,说明本试验剂量下对患者的苏醒作用较轻。布托啡诺虽是阿片受体激动-拮抗剂,但对μ受体只有微弱的拮抗效应,所以并不作为阿片受体拮抗剂使用。本试验也没有观察到因为拮抗瑞芬太尼的效应而使苏醒更加迅速。术后B组有2例出现恶心,而S组有8例出现恶心,均由疼痛引起的咽部不适引发,恶心时心血管系统稳定,不考虑阿片类药物残留或血压低引起。所有患者均未发生呕吐和呼吸抑制。瑞芬太尼半衰期短暂,停药后迅速降解,布托啡诺呼吸抑制作用与等效剂量的吗啡或哌替啶比较相当弱[4],本实验剂量下不能达到呼吸抑制剂量。有研究认为,在30~60 μ g/kg剂量范围内并不随剂量加大而加重,并且当剂量增加时,抑制作用不显著增加[5],表现为封顶效应。所有患者也未发生皮肤瘙痒。多项研究证明[6-8],布托啡诺与相似的镇痛剂量的吗啡、哌替啶和芬太尼等比较,恶心、呕吐、皮肤瘙痒、呼吸抑制以及依赖性和成瘾性都显著降低,并对一些类型的皮肤瘙痒具有治疗作用[9-10]。本研究只采用了单一剂量,并只观察到术后120 min,对其后影响没有进一步观察,多剂量下最优剂量的研究尚未见报道,有待于进一步研究。
总之,布托啡诺(0.03 mg/kg)可以安全用于瑞芬太尼麻醉下支撑喉镜手术后早期的镇痛,能提高患者舒适度评分。
[1] Chang KJ,Hazum E,Cuatrecasas P.Novel opiate binding sites site selective for benzomorphan drugs[J].Proc Natl Acad Sci USA,1981,78:4141.
[2] Lippmann M,Kakazu CZ.Pain reduction by IV butorphanol prior to propofol[J].Anesth Analg,2005,100:903.
[3] Dunteman E,Karanikolas M,Filos KS.T ransnasal butorphanol for the treatment of opioid-induced pruritus unresponsive to antihistamines[J].J Pain Sympt Manag,1996,12(4):255.
[4] Jann MW,Fidone G,Gorday M,et al.Butorphanol as a dental premedication in the mentally retarded[J].Oral Surg Oral Med Oral Pathol,1987,63:403.
[5] Gonzalez ER,Ornato JP,Ware D,et al.Comparison of intramuscular analgesic activity of butorphanol and morphine in patients with sickle cell disease[J].Ann Emerg Med,1988:788.
[6] Greenwald MK,Stitzer ML.Butorphanol agonist effects and acute physical dependence in opioid abuser:comparison with morphine[J].Drug Alcohol Depend,1998,53:17.
[7] Tanaka S,Fan LW,Tien LT,et al.Butorphanol depend-ence increases hippocampal kappa-opioid receptor gene expression[J].J Neurosci Res,2005,82(2):255.
[8] 王志萍,王胜,彭生,等.丁丙诺啡术后患者自控镇痛应用临床研究[J].徐州医学院学报,2006,26(2):124.
[9] Bergasa NV.Treatment of the pruritus of cholestasis[J].Curr T reat Options Gastroenterol,2004,7(6):501.
[10]Lee H,Naugton NN,Woods JH,et al.Effects of butorphanol on morphine-induced itch and analgesia in primates[J].Anesthesiology,2007,107(3):478.
R614.24;R767.4
B
1671-8348(2010)09-1115-03
无锡市卫生局科研基金资助项目(MX0805)。
2009-09-11
2009-10-20)
◦经验交流◦
