空气污染物对兰州市儿童特应性皮炎门诊人次的影响
2024-07-08李璨王菲何苑石春蕊
李璨 王菲 何苑 石春蕊
摘要:目的 分析兰州市空气污染物与儿童特应性皮炎门诊人次的关系,为患儿的生活指导和相关部门的疾病预防提供科学依据。方法 采用广义相加模型在控制长期趋势、假期效应、星期几效应和气象因素等混杂因素的基础上,分析兰州市空气污染物对儿童特应性皮炎门诊人次的影响和滞后效应。结果 NO2、PM2.5、PM10、SO2对儿童特应性皮炎门诊人次的影响在滞后当天(Lag0)最显著,但均无统计学意义(P均>0.05);CO也在Lag0影响最显著,其浓度每升高10 μg/m3,儿童特应性皮炎门诊人次增加的超额危险度(ER)值为0.05%(95% CI=0~0.10%,P=0.049);O3在累积滞后第7天(Lag07)影响最显著,其浓度每升高10 μg/m3,儿童特应性皮炎门诊人次增加的ER值为7.40%(95% CI=5.31%~9.53%,P<0.001)。年龄分层显示,0~3岁特应性皮炎患儿对CO最敏感,其浓度每升高10 μg/m3,门诊人次增加的ER值为0.09%(95% CI=0.04%~0.15%,P<0.001);7~14岁特应性皮炎患儿对O3最敏感,其浓度每升高10 μg/m3,门诊人次增加的ER值为8.26%(95% CI=4.99%~11.64%,P<0.001)。季节分层显示,CO在夏季和秋季对儿童特应性皮炎门诊人次的影响较强,ER值分别为0.45%和0.16%(P均<0.001);而O3在冬季对门诊人次影响明显,ER值为20.48%(P<0.001)。结论 兰州市空气污染物CO、O3日平均浓度的升高与儿童特应性皮炎的门诊人次呈正相关,具有显著的季节效应和年龄分层敏感性。
关键词:特应性皮炎;空气污染物;广义相加模型
中图分类号: R758.2 文献标识码: A 文章编号:1000-503X(2024)03-0361-09
DOI:10.3881/j.issn.1000-503X.15902
Impact of Air Pollutants on Outpatient Visits for Pediatric Atopic Dermatitis in Lanzhou
LI Can WANG Fei2,HE Yuan3,SHI Chunrui4
1Department of Dermatovenereology,The First School of Clinical Medicine,Lanzhou University,Lanzhou 730000,China
2Department of Dermatovenereology,West China School of Medicine,Sichuan University,Chengdu 61004 China
3Department of Dermatology,Lanzhou University Second Hospital,Lanzhou 730030,China
4Department of Dermatology,The First Hospital of Lanzhou University,Lanzhou 730000,China
Corresponding author:SHI Chunrui Tel:0931-8356092,E-mail:shichr@lzu.edu.cn
ABSTRACT:Objective To analyze the correlation between air pollutants and pediatric atopic dermatitis outpatient visits in Lanzhou,and provide scientific insights for the life guidance of the affected children and disease prevention by relevant departments.Methods A generalized additive model was employed to analyze the effects and lagged effects of air pollutants on pediatric atopic dermatitis outpatient visits in Lanzhou while controlling for confounding factors such as long-term trends,holiday effects,day of the week effects and meteorological factors.Results The effects of NO2,PM2.5,PM10,and SO2 on pediatric atopic dermatitis outpatient visits were most significant on the current day(Lag0),but were not statistically significant (all P>0.05);CO also had the most significant effect on Lag0,and for every 10 μg/m3 increase in its concentration,the excess risk (ER) for pediatric atopic dermatitis outpatient visits was 0.05% (95%CI=0-0.10%,P=0.049);and O3 exhibited the most significant effect on day 7 of the cumulative lag (Lag07),with a statistically significant increase in the ER for each 10 μg/m3 increase in its concentration of 7.40% (95%CI=5.31%-9.53%,P<0.001) for pediatric atopic dermatitis outpatient visits.Age stratification showed that children aged 0-3 years with atopic dermatitis were the most sensitive to CO,with an increased ER of 0.09% (95%CI=0.04%-0.15%,P<0.001) for every 10 μg/m3 increase in concentration,and children aged 7-14 years with atopic dermatitis were the most sensitive to O3,with an increased ER of 8.26% (95%CI=4.99%-11.64%,P<0.001) for every 10 μg/m3 increase in concentration.Seasonal stratification showed that CO exerted a stronger effect on pediatric atopic dermatitis outpatient visits in summer and fall,with ER values of 0.45% and 0.16% (both P<0.001),respectively,while O3 had a significant effect on outpatient visits in winter,with an ER value of 20.48% (P<0.001).Conclusion Elevated daily average concentrations of air pollutants CO and O3 in Lanzhou were positively correlated with the number of outpatient visits for atopic dermatitis in children,with significant seasonal effects and age-stratified sensitivities.
Key words:atopic dermatitis;air pollutants;generalized additive model
Acta Acad Med Sin,2024,46(3):361-369
特应性皮炎以剧烈瘙痒、皮肤干燥和复发性湿疹病变为特征,是全球最常见的慢性炎症性系统性皮肤疾病[1]。特应性皮炎最早可发生于婴幼儿时期,横断面研究表明,近几十年儿童特应性皮炎发病率持续增长,常合并呼吸道、胃肠道过敏性疾病和精神疾病等多种并发症,严重影响患儿的身心健康和生活质量,加重家庭经济负担[2]。特应性皮炎的病因和发病机制不清,已知的影响因素包括遗传易感性、皮肤屏障功能障碍、免疫紊乱、微生物菌群失调和环境暴露等。儿童因其免疫器官和系统尚处于生长发育阶段,皮肤屏障功能相对脆弱,极易受到外界环境暴露的影响。而空气污染物作为环境暴露的主要因素之一,与特应性皮炎之间的关系目前仍存在争议。越来越多的证据表明,特定空气污染物如可吸入颗粒物(particulate matter,PM)、NO2、O3与特应性皮炎之间存在关联[3-4],但由于地理区域或人群差异等因素的影响,不同研究可能会得出不一致的结论[5-7]。兰州市是西北地区以石油、化工为主的重工业城市,其典型的河谷地貌、常年静风、空气结构稳定、逆温层偏强等不利气象条件易造成空气污染物的聚积。本研究分析兰州市空气污染物与儿童特应性皮炎门诊人次的关系,为患儿的生活指导和相关部门的疾病预防提供科学依据。
1 资料和方法
1.1 资料来源
2015年1月1日至2019年12月31日兰州市3所三级甲等综合医院(兰州大学第一医院、兰州大学第二医院和甘肃省人民医院)儿童特应性皮炎每日门诊病例资料,包括性别、年龄、就诊日期和疾病诊断等,并根据身份证和家庭住址排除非兰州市常住人口的患儿。根据国际疾病分类法第10版,特应性皮炎诊断编码为L20。本研究通过兰州大学第一医院伦理委员会批准(伦理审查编号:LDYYLL2023-468)。同期的空气污染物数据来源于全国城市空气质量实时发布平台(https://air.cnemc.cn:18007/),由兰州市(兰炼宾馆、职工医院、铁路设计院和生物制品所)4个国家环境空气质量监测站点公布的24 h监测数据,包括CO、NO2、O3、PM2.5、PM10和SO2的日平均浓度(μg/m3),其中O3为一天中最大的连续8 h浓度平均值。同期的气象资料来源于甘肃省气象局,包括日平均气温(℃)和日平均相对湿度(%)。
1.2 统计学处理
采用SPSS 26.0统计软件,兰州市儿童特应性皮炎门诊人次、空气污染物等数据以均数±标准差、最小值、分位数(P25、P50、P75)和最大值表示。并采用Spearman秩相关对空气污染物和气象因素之间的相关性进行分析。
采用Poisson分布作为回归模型,采用广义相加模型(generalized additive model,GAM)在控制长期趋势、假期效应、星期几效应和气象因素等混杂因素的基础上,分析兰州市空气污染物对儿童特应性皮炎门诊人次的影响。GAM模型的公式如下:
Log[E(Y)]=a+βZ+s(time,df)+s(T,df)+s(humidity,df)+DOW+Holiday
式中,E(Y)为观察当天的儿童特应性皮炎门诊人次;α为截距;β为回归模型中的解释变量系数;Z为观察当天的空气污染物日平均浓度;s为非参数平滑样条函数;time为对应的日期;T和humidity为对应观察当天的日平均气温和日平均相对湿度;DOW和Holiday为对应星期变量和假期变量;df代表自由度。根据最小赤池信息量准则,本研究中时间的自由度为7,5年的自由度合计为7×5,日平均气温和日平均相对湿度的自由度为3。因空气污染物对门诊人次有潜在的滞后效应,选择7 d作为最大滞后天数,因此,单日滞后效应选择单日滞后0~7 d分析(Lag0~Lag7),累积效应选择累积滞后1~7 d分析(Lag01~Lag07)。本研究采用空气污染物日平均浓度每升高10 μg/m3时儿童特应性皮炎门诊人次变化的百分比,定量评估空气污染物效应,采用超额危险度(excess risk,ER)表示空气污染物和门诊人次的关联强度。公式如下:
ER=[EXP(β×10)-1]×100%
采用单污染物模型分析兰州市空气污染物对儿童特应性皮炎门诊人次的总体影响和滞后效应,确定具有统计学意义的高风险空气污染物和影响最大滞后时间,进行双污染物模型分析。并对性别、年龄(0~3岁、4~6岁、7~14岁)和季节(春季3~5月、夏季6~8月、秋季9~11月和冬季12月~次年2月)进行分层。采用R 4.1.3软件进行分析,检验水准为0.05。通过改变时间的自由度(df=5、6、8)评价模型的稳定性。
2 结果
2.1 儿童特应性皮炎门诊人次和空气污染物日平均浓度的时间序列分析
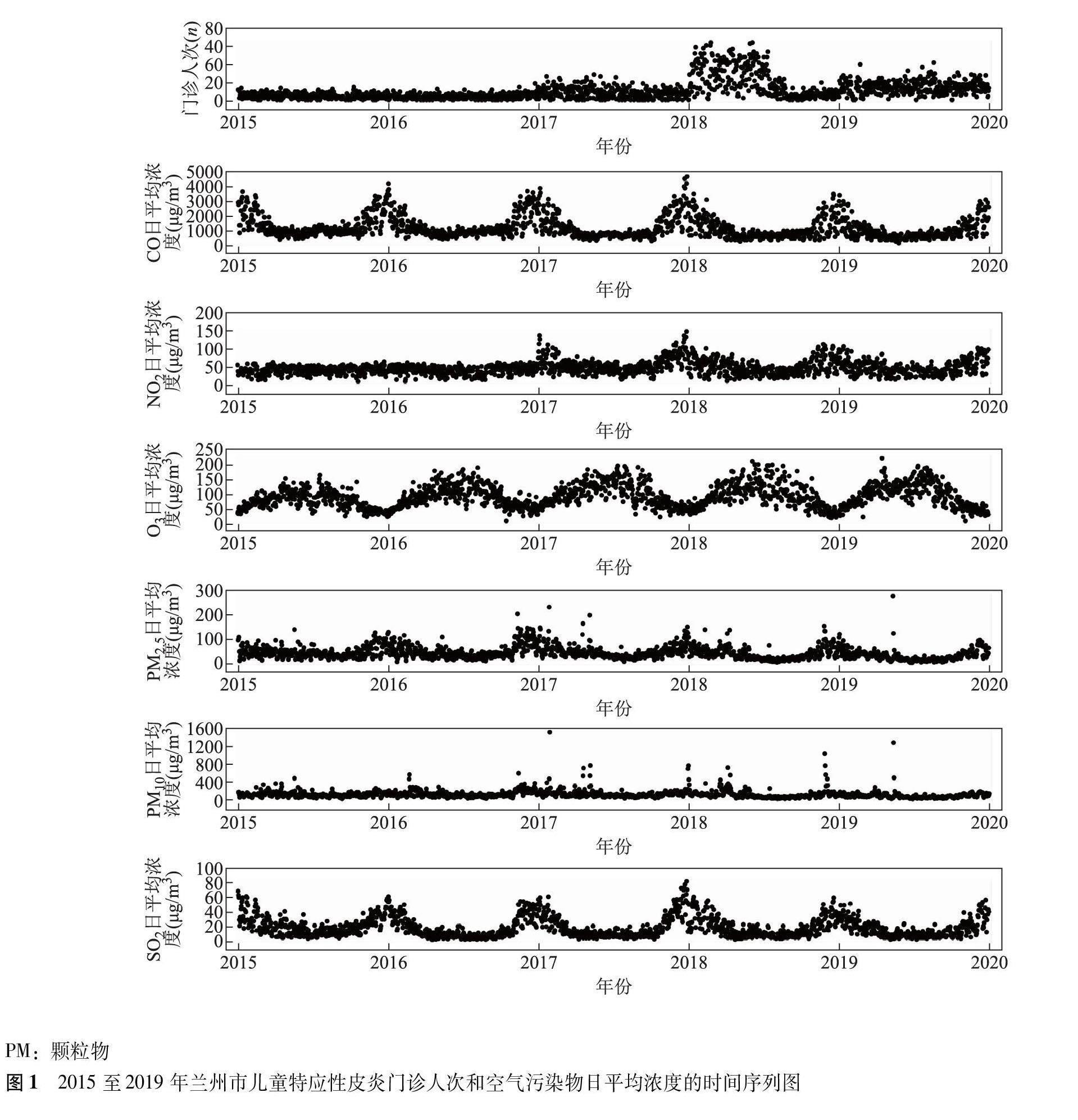
兰州市医院儿童特应性皮炎门诊人次为19 704例,日门诊人次最大值为64例,日平均门诊人次为11例。时间序列分析显示,儿童特应性皮炎门诊人次和空气污染物日平均浓度存在明显的时间波动性(图1)。
2.2 儿童特应性皮炎门诊人次和空气污染物的分布情况
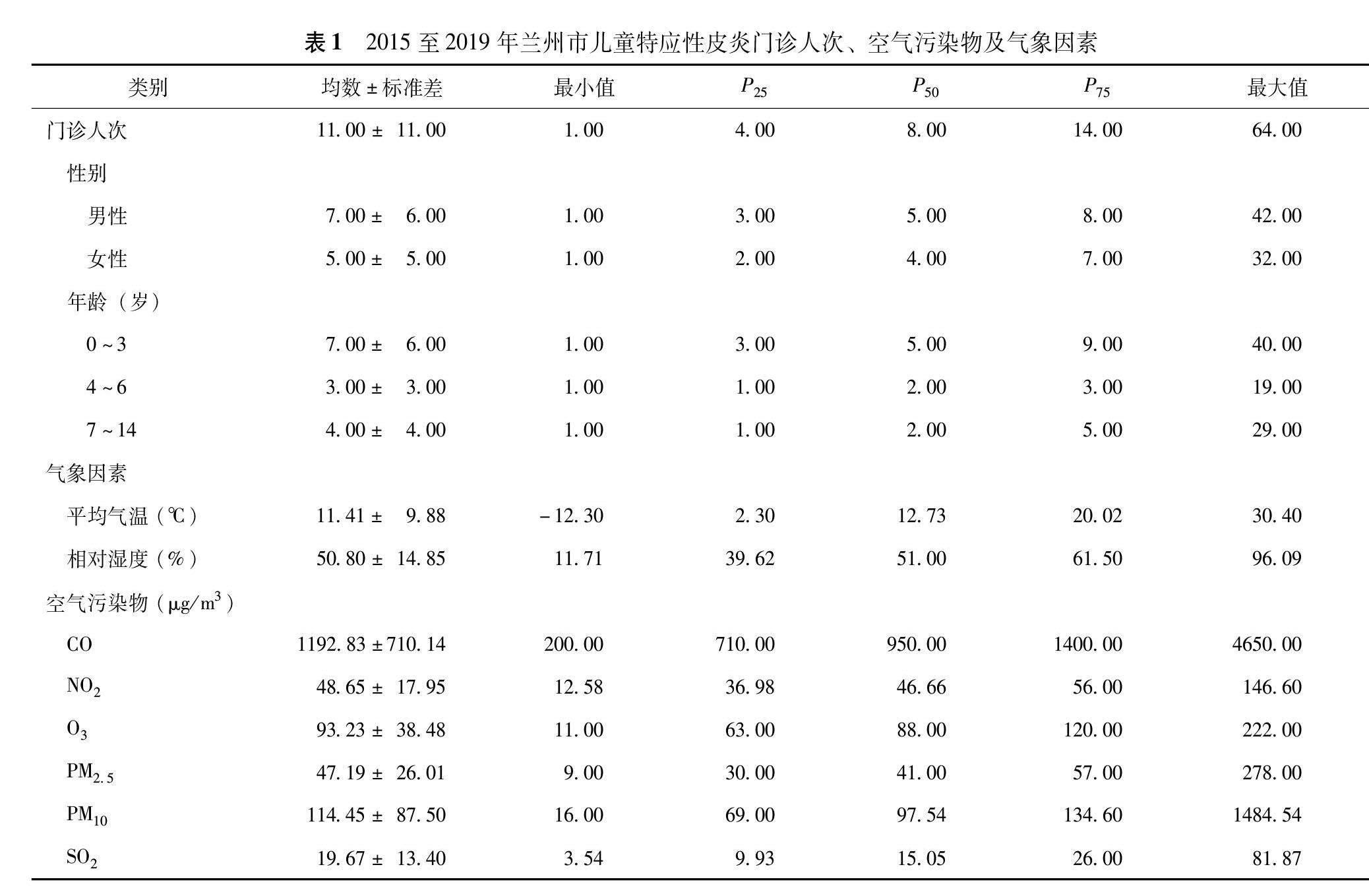
兰州市医院儿童特应性皮炎门诊患儿男女比例为1.32∶1。其中,0~3岁人群门诊人次高于其他年龄人群。空气污染物CO、NO2、O3、PM2.5、PM10、SO2的日平均浓度分别为1192.83、48.65、93.23、47.19、114.45、19.67 μg/m3,其中,CO、NO2、O3和SO2日平均浓度均低于国家《环境空气质量标准》(GB3095-2012)的一级标准,PM2.5、PM10日平均浓度低于国家二级标准(表1)。
2.3 空气污染物和气象因素的相关性分析
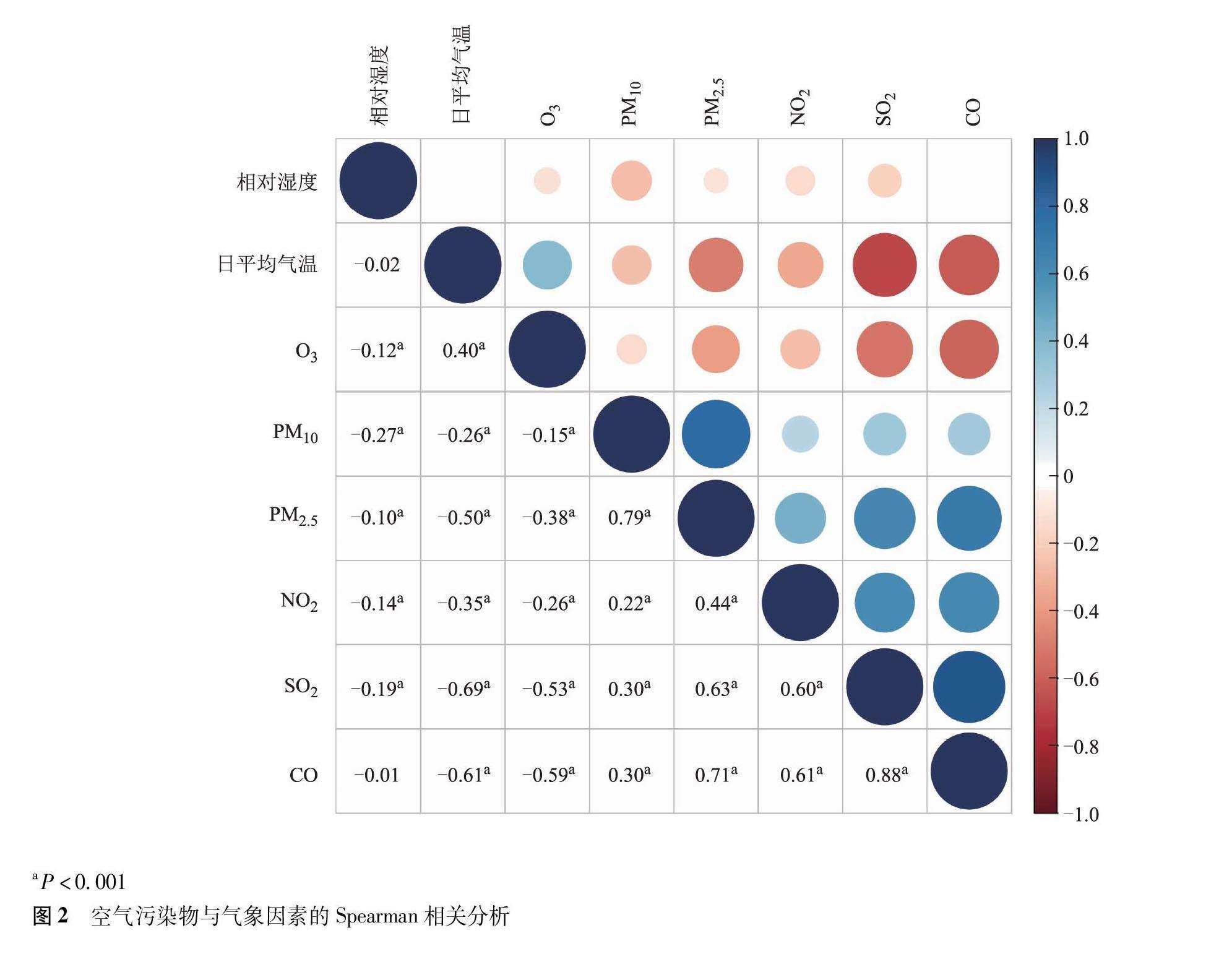
空气污染物NO2、O3、PM2.5、PM10、SO2和相对湿度之间呈显著负相关(P均<0.001)。O3与日平均气温呈显著正相关(P<0.001),其余空气污染物与日平均气温呈显著负相关(P均<0.001)。CO、NO2、PM2.5、PM10和SO2两两之间呈正相关,其中CO和SO2呈高度相关,相关系数为0.88(P<0.001)(图2)。
2.4 空气污染物与儿童特应性皮炎门诊人次的关系
NO2、PM2.5、PM10、SO2对儿童特应性皮炎门诊人次的影响在Lag0最显著,其浓度每升高10 μg/m3增加的ER值分别为1.29%(95% CI=-0.21%~2.82%)、1.11%(95% CI=-0.11%~2.35%)、0.13%(95% CI=-0.15%~0.41%)、1.37%(95% CI=-1.56%~4.39%),但均无统计学意义(P均>0.05);而CO也在Lag0影响最显著,其浓度每升高10 μg/m3,儿童特应性皮炎门诊人次增加的ER值为0.05%(95% CI=0~0.10%,P=0.049);O3在Lag07影响最显著,其浓度每升高10 μg/m3,儿童特应性皮炎门诊人次增加的ER值为7.40%(95% CI=5.31%~9.53%,P<0.001)(图3)。
2.5 分层分析
根据单污染物模型滞后分析结果分别选择对CO(Lag0)和O3(Lag07)影响最大的滞后时间进行分层分析,结果显示按性别分层分析,CO和O3对儿童特应性皮炎门诊人次的影响无统计学意义(P=0.276)。按年龄分层分析,0~3岁特应性皮炎患儿对CO最敏感,CO每增加10 μg/m3增加的ER值为0.09%(95% CI=0.04%~0.15%,P<0.001);7~14岁特应性皮炎患儿对O3最敏感,O3每增加10 μg/m3增加的ER值为8.26%(95% CI=4.99%~11.64%,P<0.001)。按季节分层分析,CO在夏季和秋季对儿童特应性皮炎门诊人次的影响较强,ER值分别为0.45%和0.16%(P均<0.001);而O3在冬季对门诊人次影响明显,ER值为20.48%(P<0.001)。
2.6 双污染物模型分析
根据单污染物模型滞后分析结果分别选择对CO(Lag0)和O3(Lag07)影响最大的滞后时间进行双污染物模型拟合。只引入SO2后,CO对儿童特应性皮炎门诊人次的ER值增高且有统计学意义(P=0.043),分别引入NO2、O3、PM2.5、PM10后,CO对儿童特应性皮炎门诊人次的ER值减小但无统计学意义(P均>0.05)。分别引入PM2.5、PM10、CO、NO2、SO2后,O3对研究人群的ER值关联增强且具有统计学意义(P<0.001)(表2)。
2.7 敏感性分析
根据单污染物模型分析结果分别选择对CO(Lag0)和O3(Lag07)影响最大的滞后时间,通过改变时间自由度进行敏感性分析,结果显示模型拟合较好,兰州市空气污染物和儿童特应性皮炎门诊人次之间的关联稳健(表3)。
3 讨论
本研究通过构建GAM模型分析兰州市空气污染物对儿童特应性皮炎门诊人次的影响,结果显示CO、O3日平均浓度的升高是儿童特应性皮炎门诊人次的危险因素。
本研究发现,兰州市CO日平均浓度升高显著增加了儿童特应性皮炎门诊人次,与Park等[8]研究结论一致。在所有空气污染物与特应性皮炎的时间序列研究中CO相关的研究数量偏少[8,9-11]。个体研究和回顾性研究均证实CO与特应性皮炎症状及婴幼儿湿疹患病率呈显著正相关[12-15]。但CO对特应性皮炎的致病机制仍不清楚。CO是一种常见的有毒气体,可在燃料不充分燃烧时产生,因对血红蛋白有高亲和力而抑制循环中氧气的转运。内源性CO是一种气体信号分子,可与血红素铁原子结合,激活鸟苷酸环化酶,从而抑制细胞信号分子,如p38、丝裂原活化蛋白激酶、核因子κB和NOD样受体热蛋白结构域相关蛋白3炎症小体。CO还能通过调节T细胞的增殖和分化来靶向免疫反应,是一种很有前景的治疗介质[16]。CO对特应性皮炎的作用机制可能较为复杂,尚需通过深入的细胞和动物实验加以验证。
本研究结果显示,兰州市O3日平均浓度升高显著增加了儿童特应性皮炎门诊人次,且影响存在显著的滞后效应,在Lag07最强,与既往一些研究结论相似[10,17-18]。然而,O3和特应性皮炎的关联尚存在争议[8,19-20],这可能与其复杂的多重作用机制有关。O3可通过紫外线照射从硝酸盐、碳氢化合物和挥发性有机化合物等多种污染物中衍生出来。O3已被证实对皮肤、黏膜具有不良影响,与氧化应激的产生密切相关,是儿童和成人哮喘加重最常见的非感染性环境因素之一。回顾性队列研究发现O3产后暴露会加重特应性皮炎患儿哮喘[21]。体外实验也证实O3通过各种通路诱导皮肤内炎症小体复合物的激活,促进炎症性皮肤病的发生和发展[22]。然而,O3对特异性皮炎也具有保护作用。O3最初作为强氧化剂用于医学杀菌,现已被广泛应用于皮肤病治疗,相关机制涉及镇痛、抗菌、免疫调节、生物合成、抗氧化防御、促血管舒张和参与表观遗传修饰等。研究发现,局部O3疗法有杀菌和抗炎作用,能够恢复特应性皮炎的微生物组多样性[23-24]。
对于其他空气污染物,本研究未发现对儿童特应性皮炎有显著影响。有研究发现PM暴露与特应性皮炎门诊人次存在显著正相关[8,25-26],且是独立的危险因素之一。PM主要来自森林火灾、工业燃烧、汽车尾气和吸烟等,由空气中不溶性微粒如多环芳烃和可溶成分如气体和离子组成。受其来源、形成方式、粒径大小、所处地域及气象条件等因素影响,PM的来源和组成较为复杂,对不同疾病的影响亦存在差异[27]。PM对循环和呼吸系统的危害已被证实[28]。Mancebo等[29]研究发现PM对皮肤也存在负面影响,其可通过氧化应激和肿瘤坏死因子α-丝裂原活化蛋白激酶-应激活化蛋白激酶途径渗透皮肤屏障,破坏角质层完整性,下调细胞角蛋白、丝聚蛋白和E-钙黏蛋白的表达,并增加基质金属蛋白酶的表达。PM还可增加活性氧的产生,加剧皮肤氧化损伤,导致红斑、水肿和瘙痒等症状,进一步破坏皮肤屏障[30]。此外,PM可通过诱导正常皮肤微生物组的变化,减少常驻菌群,增加金黄色葡萄球菌定植[31]。国内外的多项研究均发现NO2、SO2与特应性皮炎门诊人次呈正相关[9,19,25,32-33]。本研究团队前期分析兰州市2013至2017年空气污染物对特应性皮炎门诊人次的影响,发现NO2、SO2日平均浓度升高会增加特应性皮炎门诊人次[32]。但本研究未得到相似的结果,这可能与环境治理后空气污染物SO2浓度显著下降、患儿疾病管理加强等因素有关。
相关性分析和双污染物模型分析显示,CO和SO2有较强的相关性,且CO、SO2、O3和PM对儿童特应性皮炎门诊人次的影响存在协同效应。年龄分层分析显示0~3岁患儿对CO日平均浓度升高最敏感,7~14岁患儿对O3日平均浓度升高敏感。季节分层分析显示CO在夏、秋季影响明显,O3在冬季影响显著,这可能与空气污染物和气象因素(温度、湿度)的交互作用有关,也可能与当地工业分布及生产活动相关。儿童在夏季和冬季有寒暑假,在一定程度上增加了户外暴露的机会和时长。本研究未发现CO和O3对儿童特应性皮炎存在性别差异,但韩国的一项研究发现O3明显加重男孩特应性皮炎的症状[17]。其原因可能与男孩和女孩的免疫发育、行为模式、肠道菌群及空气污染物在家庭环境和研究环境分布等相关,具体机制还需要进一步探讨。
本研究存在一些局限性。首先,本研究为回顾性研究,数据来源于兰州市3家综合性三甲医院,研究人群可能存在选择偏倚,且未控制过敏、遗传、生活习惯等引发特应性皮炎的潜在因素。其次,本研究采用4个站点监测的空气污染物浓度作为个体暴露浓度,可能导致暴露测量的误差;同时,模型采用平均值,没有考虑极端气象因素和空气污染物的暴露,低估了极端值的影响。此外,儿童通常在室内停留时间较长,取暖设备、烹饪、吸烟等造成的室内空气污染物也可能会影响特应性皮炎患儿的病情变化。
综上,本研究结果显示,兰州市CO、O3日平均浓度升高是儿童特应性皮炎门诊人次增加的危险因素,CO在夏、秋季影响明显,O3在冬季影响显著。0~3岁特异性皮炎患儿对CO日平均浓度升高敏感,7~14岁特异性皮炎患儿对O3日平均浓度升高敏感。
利益冲突 所有作者声明无利益冲突
作者贡献声明 李璨:研究选题及设计、数据分析及解释、撰写全文并对文章进行核修;王菲:研究选题和数据搜集、对关键性学术内容进行修订、对修改后的文稿进行审阅;何苑:研究选题、统计学指导、核修和审阅文稿;石春蕊:研究选题、设计以及审阅文稿
参 考 文 献
[1]Stnder S.Atopic dermatitis[J].N Engl J Med,202 384(12):1136-1143.DOI:10.1056/NEJMra2023911.
[2]Xue Y,Bao W,Zhou J,et al.Global burden,incidence and disability-adjusted life-years for dermatitis:a systematic snalysis combined with socioeconomic development status,1990-2019[J].Front Cell Infect Microbiol,2022,12:861053.DOI:10.3389/fcimb.2022.861053.
[3]Belzer A,Parker ER.Climate change,skin health,and dermatologic disease:a guide for the dermatologist[J].Am J Clin Dermatol,2023,24(4):577-593.DOI:10.1007/s40257-023-00770-y.
[4]Passeron T,Krutmann J,Andersen ML,et al.Clinical and biological impact of the exposome on the skin[J].J Eur Acad Dermatol Venereol,2020,34(Suppl 4):4-25.DOI:10.1111/jdv.16614.
[5]Fadadu RP,Chee E,Jung A,et al.Air pollution and global healthcare use for atopic dermatitis:a systematic review[J].J Eur Acad Dermatol Venereol,2023,37(10):1958-1970.DOI:10.1111/jdv.19193.
[6]Hsiao YY,Chen YH,Hung WT,et al.The relationship between outdoor air pollutants and atopic dermatitis of adults:a systematic review and meta-analysis[J].Asian Pac J Allergy Immunol,2022,40(4):295-307.DOI:10.12932/ap-060922-1448.
[7]Wang H,Li XB,Chu XJ,et al.Ambient air pollutants increase the risk of immunoglobulin E-mediated allergic diseases:a systematic review and meta-analysis[J].Environ Sci Pollut Res Int,2022,29(33):49534-49552.DOI:10.1007/s11356-022-20447-z.
[8]Park TH,Park S,Cho MK,et al.Associations of particulate matter with atopic dermatitis and chronic inflammatory skin diseases in South Korea[J].Clin Exp Dermatol,2022,47(2):325-334.DOI:10.1111/ced.14910.
[9]Baek JO,Cho J,Roh JY.Associations between ambient air pollution and medical care visits for atopic dermatitis[J].Environ Res,202 195:110153.DOI:10.1016/j.envres.2020.110153.
[10]Kim H,Park Y,Park K,et al.Association between pollen risk indexes,air pollutants,and allergic diseases in Korea[J].Osong Public Health Res Perspect,2016,7(3):172-179.DOI:10.1016/j.phrp.2016.04.003.
[11]Wang XW,Tian YH,Cao YY,et al.Association between fine particulate air pollution and outpatient visits for eczema in Beijing,China:a time-series analysis[J].Biomed Environ Sci,2019,32(8):624-627.DOI:10.3967/bes2019.080.
[12]Noh SR,Kim JS,Kim EH,et al.Spectrum of susceptibility to air quality and weather in individual children with atopic dermatitis[J].Pediatr Allergy Immunol,2019,30(2):179-187.DOI:10.1111/pai.13005.
[13]Belugina IN,Yagovdik NZ,Belugina OS,et al.Outdoor environment,ozone,radionuclide-associated aerosols and incidences of infantile eczema in Minsk,Belarus[J].J Eur Acad Dermatol Venereol,2018,32(11):1977-1985.DOI:10.1111/jdv.15063.
[14]Kim J,Han Y,Seo SC,et al.Association of carbon monoxide levels with allergic diseases in children[J].Allergy Asthma Proc,2016,37(1):e1-e7.DOI:10.2500/aap.2016.37.3918.
[15]Huang CC,Wen HJ,Chen PC,et al.Prenatal air pollutant exposure and occurrence of atopic dermatitis[J].Br J Dermatol,2015,173(4):981-988.DOI:10.1111/bjd.14039.
[16]Wang L,Xie X,Ke B,et al.Recent advances on endogenous gasotransmitters in inflammatory dermatological disorders[J].J Adv Res,2022,38:261-274.DOI:10.1016/j.jare.2021.08.012.
[17]Kim YM,Kim J,Han Y,et al.Short-term effects of weather and air pollution on atopic dermatitis symptoms in children:a panel study in Korea[J].PLoS One,2017,12(4):e0175229.DOI:10.1371/journal.pone.0175229.
[18]Patella V,Florio G,Palmieri M,et al.Atopic dermatitis severity during exposure to air pollutants and weather changes with an artificial neural network (ANN) analysis[J].Pediatr Allergy Immunol,2020,31(8):938-945.DOI:10.1111/pai.13314.
[19]Ye C,Gu H,Li M,et al.Air pollution and weather conditions are associated with daily outpatient visits of atopic dermatitis in Shanghai,China[J].Dermatology,2022,238(5):939-949.DOI:10.1159/000522491.
[20]Celebi Szener Z,Cevhertas L,Nadeau K,et al.Environmental factors in epithelial barrier dysfunction[J].J Allergy Clin Immunol,2020,145(6):1517-1528.DOI:10.1016/j.jaci.2020.04.024.
[21]Chen IL,Chung HW,Hsieh HM,et al.The prenatal and postnatal effects of air pollution on asthma in children with atopic dermatitis[J].Pediatr Pulmonol,2022,57(11):2724-2734.DOI:10.1002/ppul.26089.
[22]Ferrara F,Pambianchi E,Pecorelli A,et al.Redox regulation of cutaneous inflammasome by ozone exposure[J].Free Radic Biol Med,2020,152:561-570.DOI:10.1016/j.freera-dbiomed.2019.11.031.
[23]Zeng J,Dou J,Gao L,et al.Topical ozone therapy restores microbiome diversity in atopic dermatitis[J].Int Immunopharmacol,2020,80:106191.DOI:10.1016/j.intimp.2020.106191.
[24]Kaneki M,Ohira C,Takahashi M,et al.Therapeutic potential of ozone water treatment in alleviating atopic dermatitis symptoms in mouse models:exploring its bactericidal and direct anti-inflammatory properties[J].Int Immunopharmacol,2023,124(Pt A):110920.DOI:10.1016/j.intimp.2023.110920.
[25]Luo P,Wang D,Luo J,et al.Relationship between air pollution and childhood atopic dermatitis in Chongqing,China:a time-series analysis[J].Front Public Health,2022,10:990464.DOI:10.3389/fpubh.2022.990464.
[26]Guo Q,Xiong X,Liang F,et al.The interactive effects between air pollution and meteorological factors on the hospital outpatient visits for atopic dermatitis in Beijing,China:a time-series analysis[J].J Eur Acad Dermatol Venereol,2019,33(12):2362-2370.DOI:10.1111/jdv.15820.
[27]Orru H,Idavain J,Pindus M,et al.Residents self-reported health effects and annoyance in relation to air pollution exposure in an industrial area in Eastern-Estonia[J].Int J Environ Res Public Health,2018,15(2):252.DOI:10.3390/ijerph15020252.
[28]Kelly FJ,Fussell JC.Role of oxidative stress in cardiovascular disease outcomes following exposure to ambient air pollution[J].Free Radic Biol Med,2017,110:345-367.DOI:10.1016/j.freeradbiomed.2017.06.019.
[29]Mancebo SE,Wang SQ.Recognizing the impact of ambient air pollution on skin health[J].J Eur Acad Dermatol Venereol,2015,29(12):2326-2332.DOI:10.1111/jdv.13250.
[30]Kim BE,Kim J,Goleva E,et al.Particulate matter causes skin barrier dysfunction[J].JCI Insight,202 6(5):e145185.DOI:10.1172/jci.insight.145185.
[31]Bellinato F,Adami G,Furci A,et al.Association between short-term exposure to environmental air pollution and atopic dermatitis flare in patients treated with dupilumab[J].JAAD Int,2023,11:72-77.DOI:10.1016/j.jdin.2023.01.018.
[32]何苑,石春蕊,光奇,等.空气污染物对兰州市特应性皮炎门诊人次的影响[J].中国医学科学院学报,202 43(4):521-530.DOI:10.3881/j.issn.1000-503X.13046.
[33]Kathuria P,Silverberg JI.Association of pollution and climate with atopic eczema in US children[J].Pediatr Allergy Immunol,2016,27(5):478-485.DOI:10.1111/pai.12543.
(收稿日期:2023-10-25)
