帕金森病的研究之旅
2024-06-30郭晓强

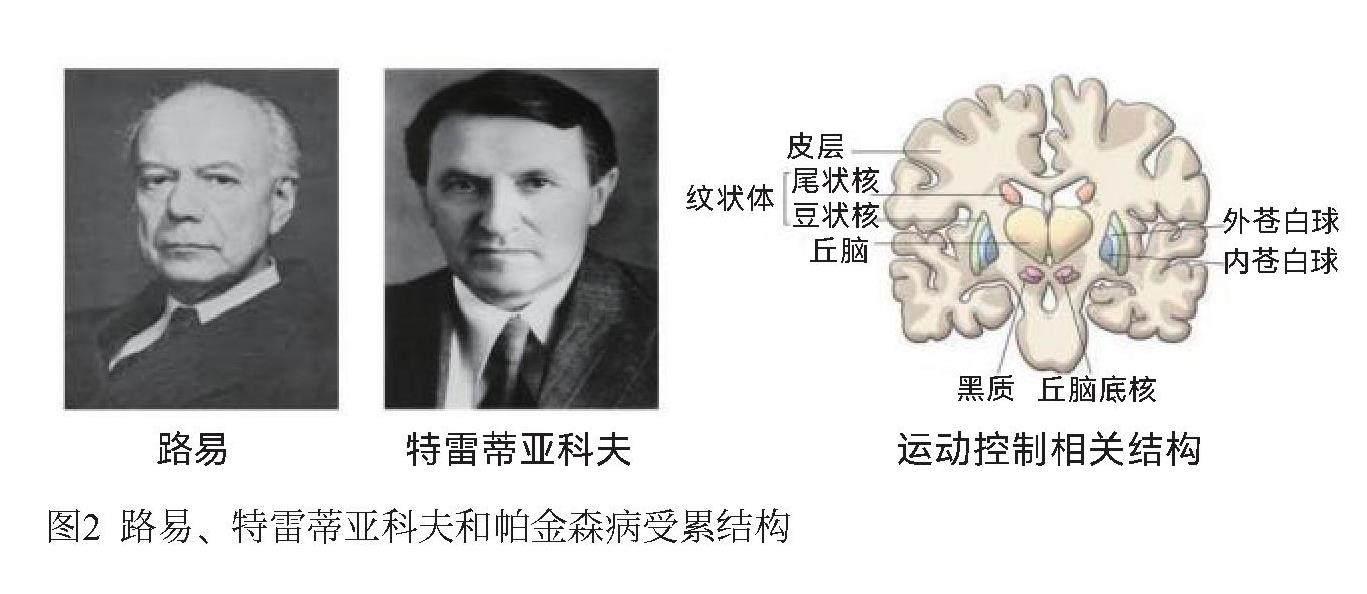
帕金森病是一种运动功能障碍疾病,患者典型特征包括:多部位(如手、手臂、腿、下巴或头部等)不自主摇晃(震颤)、运动迟缓、肌肉僵硬(收缩时间延长),有时还伴发全身平衡和协调能力降低而导致摔倒概率增加。帕金森病患者除运动异常外,还常伴发睡眠障碍、认知功能减弱、情绪紊乱、自主神经功能异常和疼痛等其他症状。
帕金森病是第二常见的神经退行性疾病,第一为阿尔茨海默病(又名老年痴呆症)。所谓神经退行性疾病是指大脑出现结构或功能的渐进性丧失,最终出现一系列异常表现。帕金森病发病率随年龄增长而增加,65 岁以上人群发病率为2%~3%,与之对应,50岁之前发病率较低,但目前这种趋势正在变化,早发性帕金森病患者(50岁以下)逐年增多。
帕金森病症状渐进式出现。发病初期不明显,偶尔出现单个手臂震颤;随着时间推移,症状逐渐严重,颤抖部位和频率逐渐增加、动作开始迟缓、身体平衡能力下降等;进一步发展造成身体每况愈下,出现行动困难、依赖轮椅到卧床,最终死亡。帕金森病患者诊断后平均预期寿命为7至15年。
2015年全球共有620万帕金森病患者,预测2050年可达2000万。我国随着老年化社会到来,帕金森病人数也在快速增加,因此熟悉帕金森病相关知识具有重要的现实意义。
一、帕金森医生
有关帕金森病症状的描述很早就已出现,包括古希腊、古印度和我国古代文献都有震颤的记载。1817年,英国外科医生詹姆斯·帕金森(James Parkinson)在一本66页小册子《震颤麻痹论》中对该病症状首次进行全面和详细描述:非自主震颤、肌肉力量减弱、有前躯倾向、步态不稳,但感官和智力未明显改变。帕金森还首次明确这是一种神经系统疾病,命名为 “颤抖性麻痹”或“惊厥性麻痹”。1868年至1881年间,法国著名神经病理学家让·马丁·夏科特(Jean Martin Charcot)对该病开展了进一步研究,对症状进行更加精准的描述,并于1872年建议将该病命名帕金森病,随后得到学术界广泛认可并延续至今。虽然近年来许多科学家建议基于该病发生机制命名,但帕金森病一词由来已久,因此仍然沿用。
二、大脑特定区域的结构异常
帕金森发表《颤抖性麻痹》一文初衷在于激励后来研究者能揭示该疾原因,进而寻到治疗之法。遗憾的是随后几十年少有关注,仅有研究也无非在临床症状描述上缝缝补补,直到20世纪初才有所改观,在发病机制和治疗方面取得一定进展。
1912年,德裔美籍神经学家弗雷德里克·路易(Frederic Lewy)发现帕金森病患者大脑神经元中存在异常的颗粒状结构,称为路易体(Lewy body)。然而直到20世纪90年代才确定路易体主要源于α-突触核蛋白(α-synuclein)错误折叠进而聚集的结果。十九世纪末,研究人员根据临床迹象推测帕金森病发生部位应该位于大脑黑质(substantia nigra, SN)区域。1919年,苏联神经病学家康斯坦丁·特雷蒂亚科夫(Konstantin Tretiakoff)在帕金森病患者大脑黑质区域观察到颜色变浅,主要是因为大量神经元丢失。
与此同时,帕金森病的治疗手段也在积极探索中。十九世纪末,夏科特和学生发现颠茄提取物具有缓解帕金森病患者震颤的功效,后续发现多种植物提取物也具有类似疗效。20世纪40年代,他们发现这是源于抑制乙酰胆碱活性的缘故,因此合成一系列人工抗胆碱化合物并应用于临床,但疗效远不及预期,在缺乏其他方案前提下至少聊胜于无。外科医生于1939年首次尝试通过损伤大脑基底结构或脊髓来缓解震颤,患者症状得到一定缓解,但手术风险过高,许多情况下直接导致患者瘫痪,因此实际应用非常慎重,通常是不得已而为之。
总之,20世纪50年代末,帕金森病的治疗手段和临床效果都非常有限,神经递质多巴胺的发现改变了这一状况。
三、神奇多巴胺
故事要从瑞典药理学家阿尔维德·卡尔森(Arvid Carlsson)谈起。1923年1月25日,卡尔森出生于瑞典乌普萨拉一个富裕的中产家庭,父母都拥有良好学术背景,在浓厚家庭氛围熏陶下,卡尔森走上学术道路,于1941年进入隆德大学医学专业。隆德大学并不大,但在学术方面异常优秀,曾涌现出多位著名教授,对卡尔森投身科研发挥重要激励作用。尽管当时欧洲大陆在第二次世界大战中激战正酣,但作为中立国的瑞典并未卷入战争,卡尔森的学业因此未受明显影响。
1944年,卡尔森进入药理系阿尔格伦(Gunnar Ahlgren)教授实验室,开启药理学生涯。在阿尔格伦指导下,卡尔森先后研究麻醉剂和止痛剂作用机理原理以及钙离子代谢。在卡尔森看来,这些研究意义均“不大”,唯一价值在于使自己逐渐踏入药理学领域。1951年,卡尔森凭借钙离子代谢研究获得隆德大学博士学位,留校担任药理学助理教授。1952年,卡尔森申请药理学副教授时遭遇重大打击,评审委员会认为钙离子代谢研究非药理学主流(后证实这一看法完全错误),“毫无前途”可言,因此拒绝。落选的卡尔森面临艰难抉择,继续坚守药理学但需转换方向,或放弃药理转临床。经过激烈思想斗争,卡尔森选择了妥协,在隆德大学附属医院获得一个内科医生职位。随后一年多,卡尔森过上另一种生活,临床工作也带来巨大乐趣,但他仍对基础研究念念不忘,最终选择回归。
1954年,卡尔森向隆德大学药理学教授贝里斯特伦(Sune Bergstrom,由于前列腺素发现分享1982年诺贝尔生理学或医学奖)寻求帮助,期望进入一家主流药理学实验室深造。在贝里斯特伦推荐下,卡尔森于1954年8月作为访问学者来到美国国立心脏研究所(今天美国国立心脏、肺和血液研究所),跟随生物化学家布罗迪(Bernard Beryl Brodie)开展研究。卡尔森被安排研究利血平(Reserpine)对5-羟色胺(5-hydroxytryptamine, 5-HT)的影响。利血平是一种来自印度萝芙木(Rauwolfia serpentina)的生物碱,在古印度被看作“神药”广泛应用,1950年批准作为抗精神病和抗高血压药物,药理学家们十分关注这一药物作用机理。5-羟色胺又名血清素,是20世纪50年代初发现的一种神经递质,具有广泛分布和多种生理功能,如凝血和神经抑制等。卡尔森的利血平研究收获颇丰,一方面终于走上药理学的所谓主流,另一方面为后续重大突破奠定坚实基础。此举奠定了卡尔森将来的研究方向。
1955年初,卡尔森回到隆德大学,如愿获得药理学副教授职位,不久还附带了三个有利条件:优良实验平台;获得基金支持;招到研究生。因此,卡尔森准备大干一场,重点就是挖掘利血平作用机制。卡尔森发现兔子注射利血平后自发运动能力丧失,利用高灵敏神经递质检测仪发现兔子大脑多种神经递质消失,但不清楚那种递质消失是造成运动异常的主要原因。卡尔森又为这些兔子分别注射多种神经递质前体物,结果发现注射左旋多巴的兔子基本恢复运动能力,说明左旋多巴可有效弥补利血平造成的特定神经递质缺失。
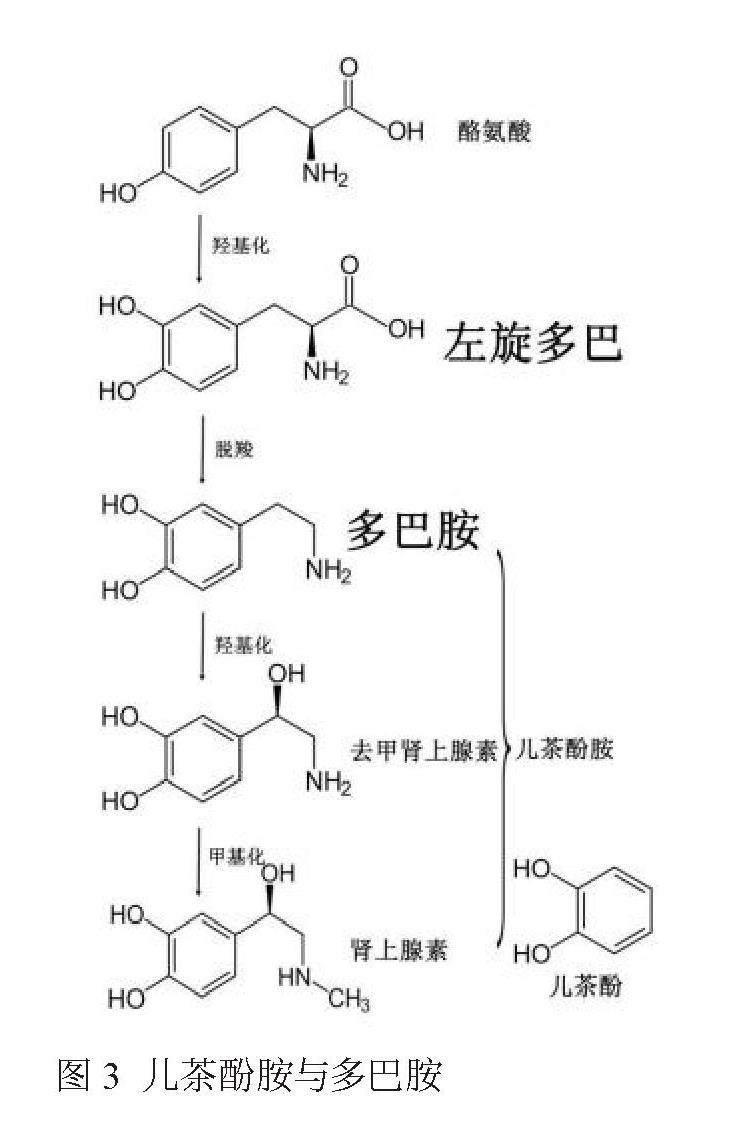
左旋多巴是由酪氨酸羟基化生成,并可进一步脱羧生成多巴胺,多巴胺加羟基成为去甲肾上腺素,去甲肾上腺素获得一个甲基成为肾上腺素(图3)。多巴胺、去甲肾上腺素、肾上腺素都属胺类,拥有相同母核邻苯二酚(又名儿茶酚),因此统称儿茶酚胺。1946年,瑞典药理学家冯尤勒(Ulf Svante von Euler)确定去甲肾上腺素是一种重要神经递质,而多巴胺是去甲肾上腺素合成过程的中间产物。卡尔森发现利血平注射后兔子大脑去甲肾上腺素并未完全耗竭,相反多巴胺消耗殆尽;注射左旋多巴后兔子大脑去甲肾上腺素浓度升高并不明显,但多巴胺显著上升。基于这一事实,卡尔森提出多巴胺并非单纯去甲肾上腺素合成中间产物,而是一种重要神经递质。卡尔森并非首位发现大脑中存在多巴胺的人,却是第一位将多巴胺看作神经递质的科学家,奠定卡尔森在神经生理学领域的重要地位。卡尔森进一步发现利血平造成的兔子表现与帕金森病症状非常相似,当多巴胺恢复正常后运动障碍缓解,因此推测多巴胺减少可能与帕金森病发生相关。
四、左旋多巴应用
卡尔森的发现激发匈牙利药理学家奥莱·霍尼凯维奇(Oleh Hornykiewicz)的巨大兴趣。1960年,霍尼凯维奇解剖帕金森病患者大脑结构发现基底神经节纹状体中多巴胺含量急剧减少,并且多巴胺减少越多,患者症状越严重,说明卡尔森推测的正确性,结合动物模型实验可以得出补充左旋多巴有望治疗帕金森病。1964年,霍尼凯维奇说服临床医生为三位帕金森病患者使用左旋多巴治疗,获得意想不到的奇效;随后开展大规模临床试验,进一步证实这一治疗方案可行性;1967年,左旋多巴最终被美国FDA批准应用于帕金森病治疗。
左旋多巴于1911年由波兰裔美国生物化学家卡西米尔·芬克(Casimir Funk)首次合成,一直未得到大家重视,直到发现可应用于帕金森病治疗后才名声大噪。之所以不直接应用多巴胺而用左旋多巴,原因在于前者无法跨越血脑屏障,而后者可以。然而,左旋多巴生产过程会伴随右旋多巴,为后续分离带来巨大挑战。随着左旋多巴需求剧增,制药领域也在积极尝试解决这一难题。同样是20世纪60年代,美国化学家诺尔斯(William Knowles)发明一种神奇催化剂,可近乎完美地只生产左旋多巴。这一突破使左旋多巴生产量急剧增加同时价格大幅度降低,真正实现有效药物进入寻常百姓家目标。神经递质多巴胺的发现、左旋多巴大规模生产和应用都是帕金森历史上具有里程碑意义的大事,卡尔森因此荣获2000年诺贝尔生理学或医学奖,霍尼凯维奇分享沃尔夫医学奖,诺尔斯荣获2001年诺贝尔化学奖。
现在,增加多巴胺数量或活性成为帕金森病临床治疗基本策略,除左旋多巴外还有多种药物。
(一)多巴脱羧酶抑制剂。多巴脱羧酶是催化多巴生成多巴胺的关键酶,是左旋多巴在大脑发挥药效的基础,但该酶在血清中也存在,因此会减少左旋多巴数量。卡比多巴和苄丝肼是两种常用多巴脱羧酶抑制剂,它们不穿过血脑屏障,因此避免血清中左旋多巴的损失,并不影响其在大脑中活性,通常会和左旋多巴联合用药。
(二)儿茶酚-O-甲基转移酶抑制剂。儿茶酚-O-甲基转移酶可失活多巴胺,抑制其活性对提升左旋多巴利用具有重要意义,常用的如奥匹卡朋、恩他卡朋和托卡朋等。
(三)单胺氧化酶B抑制剂。单胺氧化酶B催化多巴胺失活,抑制其活性可增加多巴胺活性,常用的如司来吉兰、雷沙吉兰和沙非酰胺等。
(四)多巴胺激动剂。通过促进多巴胺和受体结合而增加活性,从而提升治疗效果。常用的如普拉克索和罗匹尼罗等。
五、深度脑刺激
左旋多巴和相关药物的神奇疗效一度为众多帕金森病患者带来希望,但随着大规模应用,问题也随之出现,那就是严重副作用,部分甚或比疾病本身还严重,若放弃(无论主动还是被动)将面临无药可用境地,不得不静静等待疾病进展而最终死亡。此时,手术治疗帕金森病方案重回研究人员视野。
1960 年代末,美国神经生物学家马伦·德隆(Mahlon DeLong)开始研究大脑基底神经节与运动的关系。1980 年代初期,研究人员发现化学物质甲基苯基四氢吡啶(MPTP)可造成动物出现帕金森病类似症状,为帕金森病动物模型制备提供重要便利。1987年,德隆发现MPTP造成的猴子帕金森病症状源于丘脑底核过度激活,推测抑制该区域可减缓帕金森病进展;随后德隆为MPTP诱导的帕金森病猴子注射丘脑底核失活物质,结果运动迟缓、肌肉僵硬和颤抖症状均得到极明显缓解。
法国神经外科专家阿利姆·路易斯·贝纳比德(Alim Louis Benabid)一直希望找到一种治疗帕金森病的安全有效方法。1987年,贝纳比德接诊一位帕金森病患者,经多巴胺治疗无效后决定尝试电刺激大脑深部特定位置来缓解症状。贝纳比德将电极插入丘脑位置后发出电脉冲,同时患者保持清醒以及时反馈感受,避免不当刺激造成患者其他损伤。贝纳比德首先使用通常的50 赫兹电流刺激,但患者无任何反应;进一步使用100赫兹刺激,奇迹发生了,患者震颤停止。贝纳比德最初以为操作失误造成的意外结果,但患者反应非常有效,重复操作获得相同结果。后续大规模实验证明该方案的可行性。1993年,靶向丘脑深部刺激治疗帕金森病震颤获欧洲批准,1997年获美国批准。
贝纳比德认为刺激大脑更精准区域可能效果更佳,获悉德隆研究成果后决定将区域聚焦于丘脑底核。1995 年,贝纳比德为三位严重帕金森病患者执行靶向丘脑底核的脑深部刺激并获得更理想效果,从而使这种改进方法于1998年获欧洲批准,2002年获美国批准。至今已有几十万患者接受这种疗法,在减少运动障碍和提高生活质量方面有重要益处。德隆和贝纳比德因此分享2014年拉斯克临床医学研究奖,两人又先后荣获生命科学突破奖。
本文作者郭晓强是河北体育学院运动人体科学系副教授。
