动脉瘤性蛛网膜下腔出血术后患者医院感染直接经济损失研究
2024-06-01宋庆鑫左志文卓凤娟李洪艳李荣庆彭善鑫涂丽香孙志清朱晓松
宋庆鑫 左志文 卓凤娟 李洪艳 李荣庆 彭善鑫 涂丽香 孙志清 朱晓松

基金項目:1.国家自然科学基金资助项目(编号:82003435);2.山东省自然科学基金资助项目(编号:ZR2020QH332)
作者简介:宋庆鑫(1987.6-),男,山东淄博人,硕士,主治医师,主要从事神经外科研究
通讯作者:朱晓松(1991.12-),女,山东临沂人,博士,副主任技师,主要从事医院感染预防与控制研究
摘要:目的 对动脉瘤性蛛网膜下腔出血患者术后发生医院感染造成的直接经济损失进行研究,以期为医院感染防控提供理论依据。方法 采用1∶1病例对照研究方法,选取某三级甲等综合性医院2020年1月-2021年12月动脉瘤性蛛网膜下腔出血患者术后发生医院感染的20例患者为病例组,术后未发生感染的20例患者为对照组,比较两组直接经济损失和住院时间。结果 20例病例组患者中发生医院感染主要为下呼吸道感染,其次为中枢神经系统感染、泌尿道感染;病例组住院时间为17.50(15.75,20.00)d,长于对照组的12.00(10.00,13.00)d(P<0.05)。除手术费外,病例组其他各类住院费用均高于对照组(P<0.05);病例组与对照组不同感染部位住院时间、住院费用比较,差异有统计学意义(P<0.05)。结论 动脉瘤性蛛网膜下腔出血患者术后发生医院感染可延长其住院时间,增加住院总费用。因此,应采取有效的感染控制措施,减少医院感染发生率,从而减轻患者的经济负担。
关键词:动脉瘤性蛛网膜下腔出血;医院感染;直接经济损失
中图分类号:R743 文献标识码:A DOI:10.3969/j.issn.1006-1959.2024.09.018
文章编号:1006-1959(2024)09-0097-04
Study on Direct Economic Loss of Nosocomial Infection in Patients
with Aneurysmal Subarachnoid Hemorrhage After Operation
SONG Qing-xin1,2,ZUO Zhi-wen3,ZHUO Feng-juan3,LI Hong-yan3,LI Rong-qing3,PENG Shan-xin3,
TU Li-xiang3,SUN Zhi-qing3, ZHU Xiao-song3
(1.Department of Neurosurgery,Linyi People's Hospital,Linyi 276000,Shandong,China;
2.Department of Neurosurgery,West China Hospital of Sichuan University,Chengdu 610044,Sichuan,China;
3.Infection Management Department of Linyi People's Hospital,Linyi 276000,Shandong,China)
Abstract:Objective To study the direct economic loss caused by nosocomial infection in patients with aneurysmal subarachnoid hemorrhage after operation, so as to provide theoretical basis for prevention and control of nosocomial infection.Methods A 1∶1 case-control study was conducted to select 20 patients with postoperative nosocomial infection in patients with aneurysmal subarachnoid hemorrhage from January 2020 to December 2021 in a tertiary general hospital as the case group, and 20 patients without postoperative infection as the control group. The direct economic losses and hospitalization time were compared between the two groups.Results Among the 20 patients in the case group, the hospital infection was mainly lower respiratory tract infection, followed by central nervous system infection and urinary tract infection. The number of hospitalization days in the case group was 17.50(15.75,20.00)d, which was longer than 12.00(10.00,13.00) d in the control group (P<0.05). Except for the operation cost, the hospitalization expenses of other types in the case group were higher than those in the control group (P<0.05). There were significant differences in the number of hospitalization days and hospitalization expenses between the case group and the control group (P<0.05).Conclusion Postoperative nosocomial infection in patients with aneurysmal subarachnoid hemorrhage can prolong the length of hospital stay and increase the total cost of hospitalization. Therefore, effective infection control measures should be taken to reduce the incidence of nosocomial infection and reduce the economic burden of patients.
Key words:Aneurysmal subarachnoid hemorrhage;Hospital infection;Direct economic loss
动脉瘤性蛛网膜下腔出血(aneurysmal subarachnoid hemorrhage, aSAH)是一种由动脉瘤破裂导致的出血性脑血管疾病[1,2]。目前,手術治疗仍是临床上治疗动脉瘤性蛛网膜下腔出血的重要手段[3,4]。但部分患者术后可出现再出血、脑损伤以及医院感染等多种并发症。其中,医院感染是aSAH患者术后最常见的并发症之一,包括颅内感染、尿路感染、肺部感染、血流感染等,也是aSAH住院患者致残和致死的主要原因之一[5-8]。研究表明[9-12],医院感染不仅会延长患者的住院时间,加重患者病情,也大大加重了患者及医院的经济负担,严重影响患者安全和医疗进程。近年来,医院感染相关的经济学研究越来越受到重视,因此本研究采用1∶1病例对照研究方法,对某三级甲等综合性医院aSAH患者术后医院感染造成的直接经济损失进行分析,以期为制定有效的医院感染预防控制措施提供卫生经济学依据。
1对象与方法
1.1研究对象 选取某三级甲等综合性医院2020年1月-2021年12月收治的aSAH手术后发生医院感染的20例患者为病例组,按1∶1病例对照研究方法选取20例未发生医院感染的患者为对照组。病例组纳入标准:aSAH手术后发生医院感染者。病例组排除标准:合并其他恶性肿瘤者;入院前或入院48 h内发生感染者;死亡病例。对照组纳入标准:入住同一科室,主要诊断相同;手术方式名称及切口类型一致;基础疾病及严重程度相同。对照组排除标准:临床资料不完整。病例组男9例,女11例;年龄41~76岁,中位年龄59岁。对照组男9例,女11例;年龄45~74岁,中位年龄60岁。两组性别、年龄比较,差异无统计学意义(P>0.05),有可比性。
1.2方法 利用病案管理系统和医院感染实时监测系统收集两组患者的相关数据,其中一般情况包括患者姓名、年龄、性别、住院号、入院日期、出院日期、入院诊断、出院诊断、手术名称、是否有医院感染、医院感染部位、住院时间和住院相关费用等;住院相关费用包括手术费、西药费、抗菌药物费、治疗费、护理费、检查费、材料费、其他费用。
1.3统计学方法 应用SPSS 21.0统计软件进行数据分析。符合正态分布的计量资料采用(x±s)表示,组间比较采用独立样本t检验;不符合正态分布的计量资料采用[M(P25,P75)]表示,组间比较采用秩和检验;计数资料采用(n,%)表示,组间比较采用?字2检验。P<0.05为差异有统计学意义。
2结果
2.1 aSAH患者术后医院感染情况 病例组患者中发生医院感染主要为下呼吸道感染,其次为中枢神经系统感染、泌尿道感染,见表1。
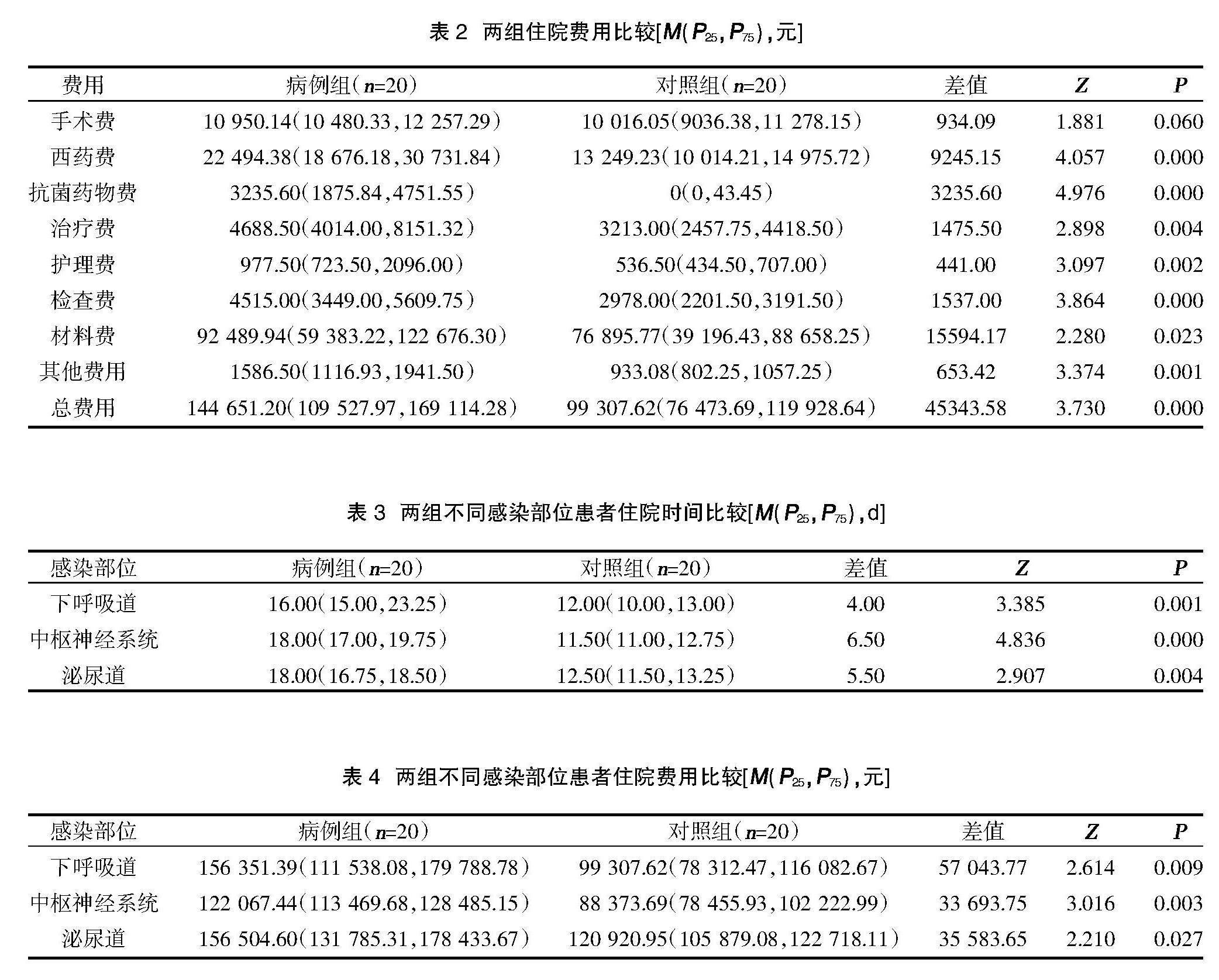
2.2两组住院费用比较 病例组住院时间为17.50(15.75,20.00)d,长于对照组的12.00(10.00,13.00)d,因医院感染导致住院时间增加5.5 d,差异有统计学意义(P<0.05)。除手术费外,病例组其他各类住院费用均高于对照组,差异有统计学意义(P<0.05),见表2。
2.3两组不同感染部位患者住院时间比较 两组不同感染部位住院时间比较,差异有统计学意义(P<0.05),其中中枢神经系统感染患者住院时间增加最多,其次是泌尿道感染和下呼吸道感染患者,见表3。
2.4两组不同感染部位患者住院费用比较 两组不同感染部位患者住院费用比较,差异有统计学意义(P<0.05),其中下呼吸道感染患者住院费用增加最多,其次是泌尿道感染和中枢神经系统感染患者,见表4。
3讨论
医院感染是动脉瘤性蛛网膜下腔出血患者术后主要的并发症之一,不仅影响着患者的预后,也加重了患者的经济负担[13]。本研究采用1∶1病例对照研究方法,分析20对aSAH患者术后发生医院感染所造成的直接经济损失,发现aSAH患者术后因医院感染导致住院费用增加45 343.58元,住院时间延长5.5 d,与既往研究结果一致[9],表明医院感染不仅会增加aSAH患者的经济损失,也会降低医院的床位周转率,从而对医院的经济效益产生较大影响。在各项住院费用中,以材料费增加最多,其次为西药费、检查费和治疗费等。患者发生医院感染后病情加重,需要更多的耗材、药物、化验和治疗,必然导致材料费、西药费、检查费和治疗费等费用的增加。在西药费中,抗菌药物占很大的比例。这提示要加强对抗菌药物的监管,督促医生正确合理使用抗菌药物[14]。
本研究中aSAH患者术后下呼吸道感染发生最常见,与国内外报道一致[15,16]。其次为中枢神经系统感染和泌尿道感染,分别占比30.00%和20.00%。术后发生下呼吸道感染会导致低氧血症的发生,并加重脑水肿的程度和中枢神经系统的损伤,严重影响患者的康复效果[17,18]。中枢神经系统感染的发生也会影响患者预后[19]。此外,泌尿道感染发生后,会导致抗菌药物使用增多,检查和治疗费用增加[20]。aSAH患者术后发生医院感染不仅会延长患者住院时间,还会增加患者的经济负担。在对不同感染部位所造成的经济损失进行分析,结果显示患者发生下呼吸道感染、中枢神经系统感染和泌尿道感染使其住院时间分别增加4、6.5和5.5 d,住院费用分别增加57 043.77、33 693.75和35 583.65元。因此,应加强医院感染监测,积极提高医务人员的防控意识;在进行术后诊疗护理操作时,要做好手卫生,严格执行无菌操作规范,从而降低aSAH患者术后医院感染的发生率。
综上所述,aSAH患者术后发生医院感染会延长患者的住院时间,增加药物治疗及诊疗项目等费用,大大增加患者的经济负担。不同感染部位造成的经济损失不同,针对重点部位应采取积极有效的感控措施,将有助于降低医院感染发病率、加快床位周转,减少医疗资源的浪费,从而减轻患者的经济负担、提高经济效益和社会效益。
参考文献:
[1]Sharma D.Perioperative management of aneurysmalsubarachnoid hemorrhage[J].Anesthesiology,2020,133(6):1283-1305.
[2]中国医师协会神经外科医师分会神经重症专家委员会,中华医学会神经外科学分会脑血管病学组,中国医师协会神经介入专业委员会,等.重症动脉瘤性蛛网膜下腔出血管理专家共识(2023)[J].中国脑血管病杂志,2023,20(2):126-144.
[3]秦超,刘竞丽.蛛网膜下腔出血的诊断与治疗[J].中华神经科杂志,2020,53(10):814-818.
[4]Chung DY,Abdalkader M,Nguyen TN.Aneurysmal Subarachnoid Hemorrhage[J].Neurol Clin,2021,39(2):419-442.
[5]Hajizadeh Barfejani A,Rabinstein AA,Wijdicks EFM,et al.Poor Utilization of Nimodipine in Aneurysmal Subarachnoid Hemorrhage[J].J Stroke Cerebrovasc Dis,2019,28(8):2155-2158.
[6]陈洋,李林坤,陈升阳.动脉瘤性蛛网膜下腔出血患者术后并发医院感染的危险因素分析与相关模型构建[J].实用医院临床杂志,2021,18(5):191-195.
[7]Rouanet C,Silva GS.Aneurysmal subarachnoid hemorrhage: current concepts and updates[J].Arq Neuropsiquiatr,2019,77(11):806-814.
[8]Busl KM.Nosocomial infections in the neurointensive care unit[J].Neurol Clin,2017,35(4):785-807.
[9]余果,孙代艳,李源,等.我国医院感染的经济损失研究[J].医学与社会,2016,29(7):70-72.
[10]Giraldi G,Montesano M,Sandorfi F,et al.Excess length of hospital stay due to healthcare acquired infections: methodologies evaluation[J].Ann Ig,2019,31(5):507-516.
[11]Benenson S,Cohen MJ,Schwartz C,et al.Is it financially beneficial for hospitals to prevent nosocomial infections?[J].BMC Health Serv Res,2020,20(1):653.
[12]Kaier K,Wolkewitz M,Hehn P,et al.The impact of hospital-acquired infections on the patient-level reimbursement-cost relationship in a DRG-based hospital payment system[J].Int J Health Econ Manag,2020,20(1):1-11.
[13]Liu Y,Xiao W,Wang S,et al.Evaluating the direct economic burden of health care-associated infections among patients with colorectal cancer surgery in China[J].Am J Infect Control,2018,46(1):34-38.
[14]劉雪燕,王光鹏,姚雪,等.神经外科患者医院感染经济负担和住院时间分析[J].山东大学学报(医学版),2021,59(10):87-93.
[15]何双英,唐红宇,王爱民.动脉瘤性蛛网膜下腔出血患者医院感染危险因素[J].中国感染控制杂志,2016,15(6):408-411.
[16]Laban KG,Rinkel GJ,Vergouwen MD.Nosocomial infections after aneurysmal subarachnoid hemorrhage: time course and causative pathogens[J].Int J Stroke,2015,10(5):763-766.
[17]Kang SH,Cheong HJ,Song JY,et al.Analysis of risk factors for severe acute respiratory infection and pneumonia and among adult patients with acute respiratory illness during 2011-2014 influenza seasons in Korea[J].Infect Chemother,2016,48(4):294-301.
[18]Dick AW,Perencevich EN,Pogorzelska-Maziarz M,et al.A decade of investment in infection prevention: a cost-effectiveness analysis[J].Am J Infect Control,2015,43(1):4-9.
[19]Shi ZH,Xu M,Wang YZ,et al.Post-craniotomy intracranial infection in patients with brain tumors: a retrospective analysis of 5723 consecutive patients[J].Br J Neurosurg,2017,31(1):5-9.
[20]刘卫平,邢慧敏,郭天慧,等.内蒙古自治区某三级医院住院患者常见医院感染的直接经济损失[J].中国感染控制杂志,2019,18(12):1099-1105.
收稿日期:2023-04-18;修回日期:2023-05-16
编辑/杜帆
