重症医学科耐甲氧西林金黄色葡萄球菌的基因型和同源性分析
2024-05-28张立荣
张立荣,江 滟
(1.贵州医科大学检验学院微免教研室,贵州 贵阳 550025;2.贵州省黔东南州从江县人民医院检验科,贵州 从江 557400;3.贵州医科大学附属医院临床检验中心微免科,贵州 贵阳 550004)
金黄色葡萄球菌(Staphylococcus aureus, SA)所致的下呼吸道感染、化脓性感染在革兰阳性球菌感染病原菌中占比非常高,近几年由它引起的感染死亡率逐年增高[1],在青霉素尚未研究发现之前,由金黄色葡萄球菌感染造成的死亡率达80%以上,然而在青霉素引入治疗未达两年,耐药菌株陆续在各个国家及地区发现,且数量急剧增加,现如今大部分医院调查数据发现已对青霉素耐药率达90%以上[2]。其中耐甲氧西林金黄色葡萄球菌(methicillinresistantStaphylococcus aureus, MRSA)的 高 耐 药率更是给临床带来了极大的治疗困难,研究显示mecA耐药基因产生后而赋予菌体耐药性,致使大部分β-内酰胺类药物对其治疗无效[3]。同时MRSA菌株之间还存在着耐药基因与毒力基因转导或缀合,导致菌株对多种类抗菌药物产生极高的耐药性,从而形成强大侵袭致病力[4]。调查发现在美国由革兰阳性球菌造成的多耐药菌致死率最高的菌仍是MRSA[5,6]。抗菌药物大量使用与细菌耐药性存在必然的联系,探讨二者的相关关系旨在对临床指导使用抗菌药物有一定作用。多位点序列分型(Multilocus sequence typing, MLST)是是一种重要的分子生物学分析方法,对新出现的不同抗生素耐药菌株,及毒力、与抗原相关的特殊基因型,起重要研究作用[7]。
本研究拟对贵州省从江县人民医院(以下简称该院)重症医学科下呼吸道分离的SA 的耐药变迁情况进行回顾性分析,并对其中40 株MRSA 的耐药基因进行检测及同源性分析以期为临床用药和医院感染控制提供有效的依据。
1 材料与方法
1.1 患者一般资料
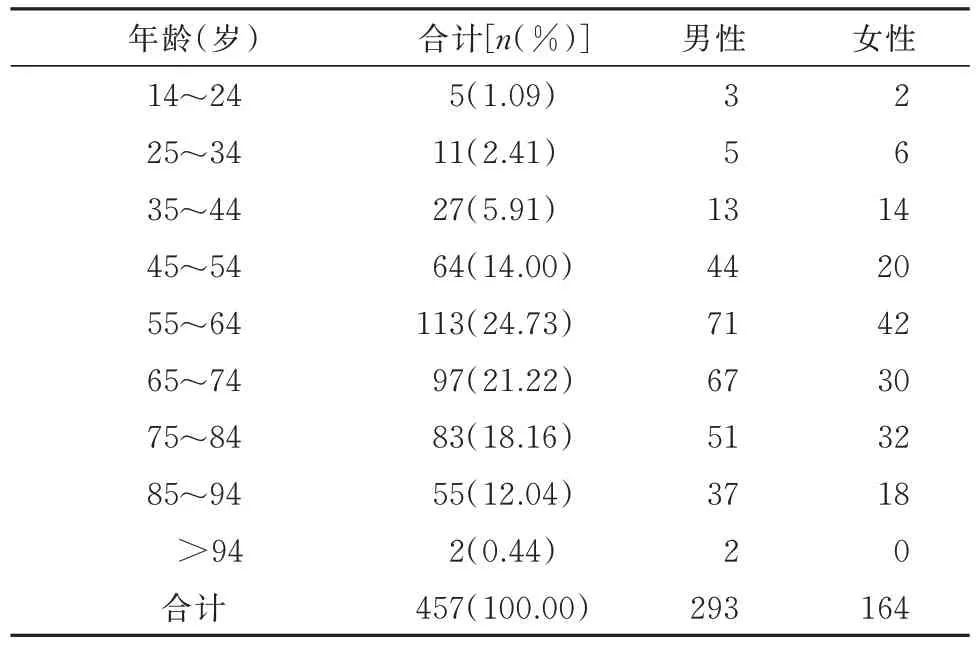
表1 年龄、性别与感染人数的关系Tab 1 The relationship between age, gender, and number of infected individuals
1.2 实验菌株
收集该院重症医学科2018 年1 月~2021 年12月下呼吸道感染患者痰液、血液标本分离出的40 株MRSA。本研究经贵州省从江县人民医院伦理委员会通过,患者均知情同意并签署知情同意书。
1.3 方法
1.3.1 细菌鉴定及药敏试验 VITEK2-compact 微生物分析仪对菌株进行鉴定及药敏,仪器法得到的药敏试验结果结合手工药敏法分析所有药敏结果,得到的药敏结果以美国临床实验室标准化协会最新标准作结果判断[9]。
1.3.2 MRSA 的判定 将30 μg 头孢西丁药敏纸片贴于已接种好SA 的MH 平板上,经35 ℃培养16~18 h 后 观 察,抑 菌 圈 直 径≤21 mm 即 可 判 定 为MRSA。
1.3.3 耐药基因检测 按天根生化试剂公司提供的细菌DNA 试剂盒操作方法而提取到SA 的DNA,引物的设计借鉴文献[10],从而合成SA 的3 种耐药基因(mecA、SCCmec、femB) 及耐消毒剂基因(qacA/B),引物信息见表2。

表2 基因引物扩增序列Tab 2 Primer sequences
1.3.4 同源性分析 从pubMLST 网站上(https://pubmlst.org/bigsdb? db=pubmlst-abaumannii_seqdef)查询并获得SA 的管家基因,PCR 法扩增上述管家基因部分基因片段,得到的PCR 产物送至第三方测序公司进行测序,测序结果按顺序依次输入MLST 网站数据库中。从而得到每株菌相对应的序列型。
管家基因引物设计参考文献[11],引物信息分别见于见表3。PCR 反应条件:95 ℃预变性15 min,94 ℃变 性30 s,57 ℃退 火 1.5 min,共 进 行30 个 循环,最后72 ℃延伸1.5 min。

表3 金黄色葡萄球菌管家基因引物扩增序序列Tab 3 Primer amplified sequence of housekeeper gene of Staphylococcus aureus
1.4 同一克隆菌株判定标准
运用凝胶图像分析系统,作电泳条带识别分析,将数据整理后,运用eBURST 软件、MEGA7.0软件进行遗传相关信息分析,判断7 个管家基因型中的6 个基因型相同即为同一流行克隆群,包含3个及以上ST 型的克隆群为1 个克隆复合体(Clonal complex, CC)[12]。
腾讯与武汉市公安局交通管理局携手打造了全国第一个24小时不打烊、全年无休的无人警局,在无人警局中肉眼验证身份证的方法已经被淘汰,只用刷脸便可入场和办理业务。此外,无人警局还提供智慧化服务。如智慧管家能精准推送驾驶证、机动车、违法及事故等相关信息,还能提供智能引导及交通出行服务;智能客服小微24小时在线答疑,特别繁琐问题还可以通过触摸一体机视频直接与警员沟通处理。
1.5 统计学处理
运用SPSS29.0 软件中的统计学方法皮尔逊相关性分析(Peason Correlation)分析细菌耐药率与各类抗菌药物用药频率的关系,P<0.05 表明差异具有统计学意义,存在相关关系,>0 表示为正相关,负数表示为负相关。r>0.8 表示耐药率与DDDs 明显相关,0.4~0.6 为中等程度相关关系,r<0.4 为不存在相关关系。
2 结果
2.1 标本分布情况
2018~2021 年ICU 下呼吸道感染共分离出637株SA,其中以痰液标本占比最高,共分离出226 株(35.48%),全血112 株(17.58%),胸水中共分离出107 株(16.8%),肺 泡 灌 洗 液 共 分 离 出86 株(13.5%),肺脓肿穿刺液共分离出59 株(9.26%),其他标本共分离出47 株(7.38%),见表4。
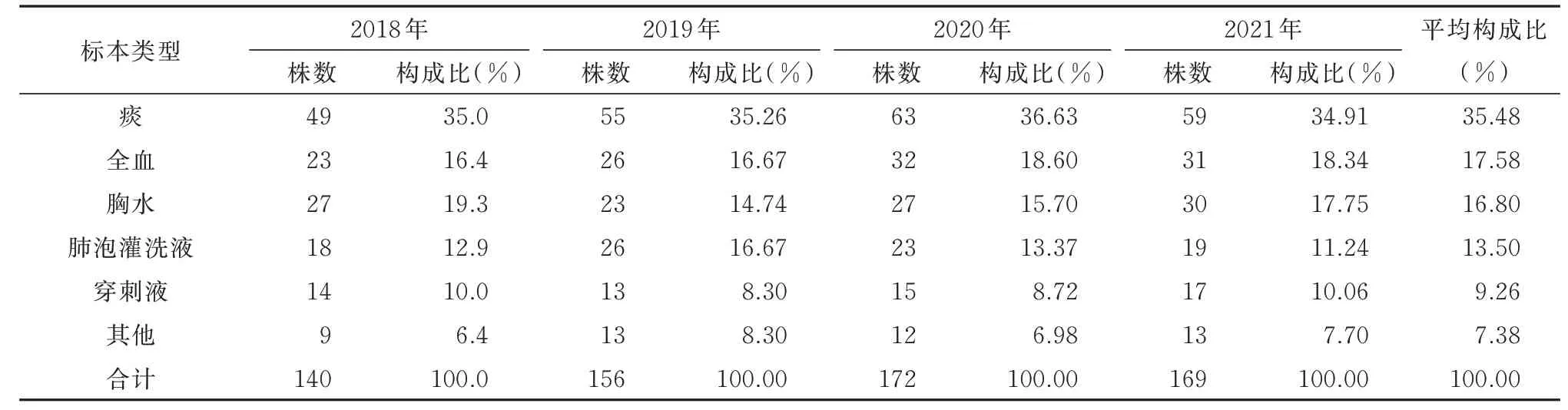
表4 2018 年-2021 年金黄色葡萄球菌标本分布情况Tab 4 Distribution of Staphylococcus aureus specimens from 2018 to 2021
2.2 耐药变迁情况
SA 耐药变化情况显示连续4 年青霉素耐药率均高于92%以上,居高不下。四环素、克林霉素、复方新诺明4 年平均耐药率分别为40.19%、34.22%、33.90%。苯唑西林平均耐药率为20.04%,奎奴普丁/达福普丁平均耐药率仅有3.61%。耐药趋势显示四环素、克林霉素、复方新诺明耐药率在2019 年有所下降后却又再次持续升高。红霉素、苯唑西林、左氧氟沙星、奎奴普丁/达福普丁的耐药率呈现逐年增长趋势。耐药情况见表5。
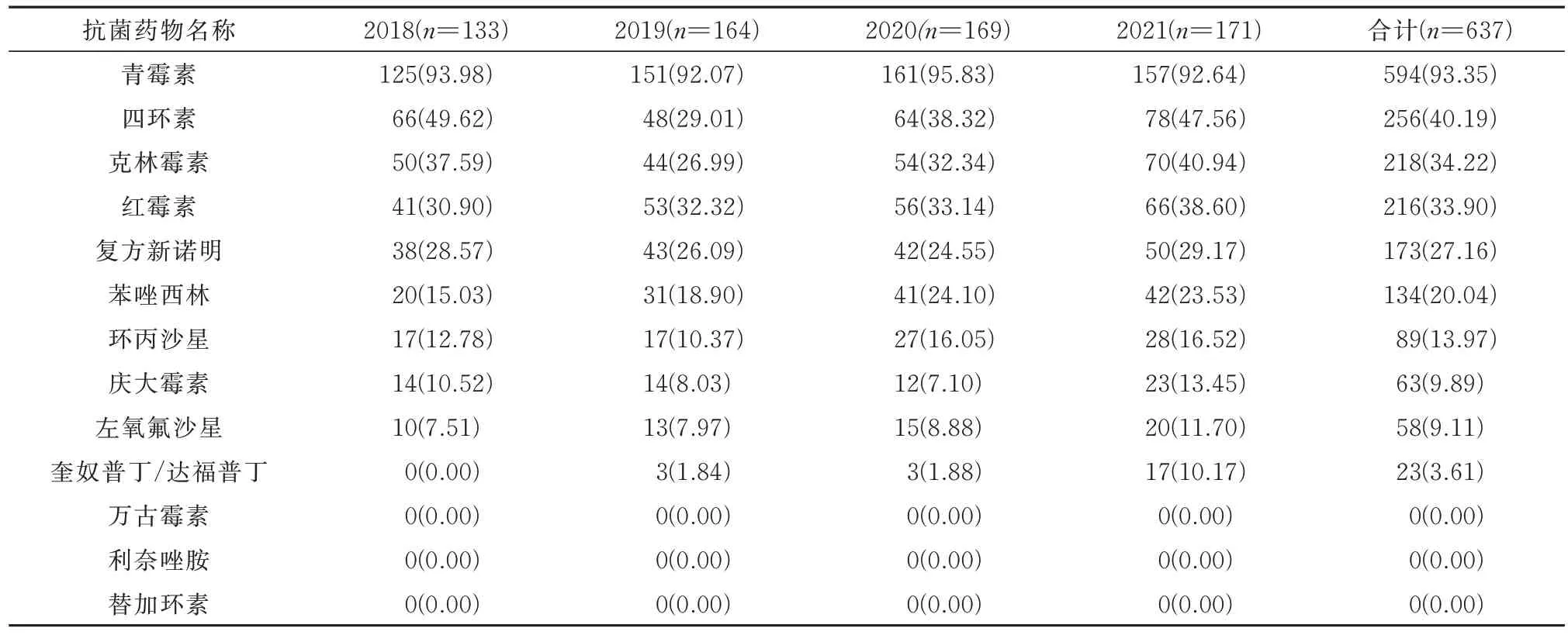
表5 2018-2021 年金黄色葡萄球菌对抗菌药物的耐药情况[n(%)]Tab 5 Resistance of Staphylococcus aureus to antibiotics in 2018~2021[n(%)]
2.3 各抗菌药物的DDDs
2018~2021 年左氧氟沙星的DDDs 位于榜首,其次为头孢类抗菌药物(头孢他啶、头孢曲松、头孢唑林),青霉素、庆大霉素、红霉素、复方新诺明、苯唑西林呈下降趋势,万古霉素、替加环素、头孢曲松呈上升趋势。见表6。
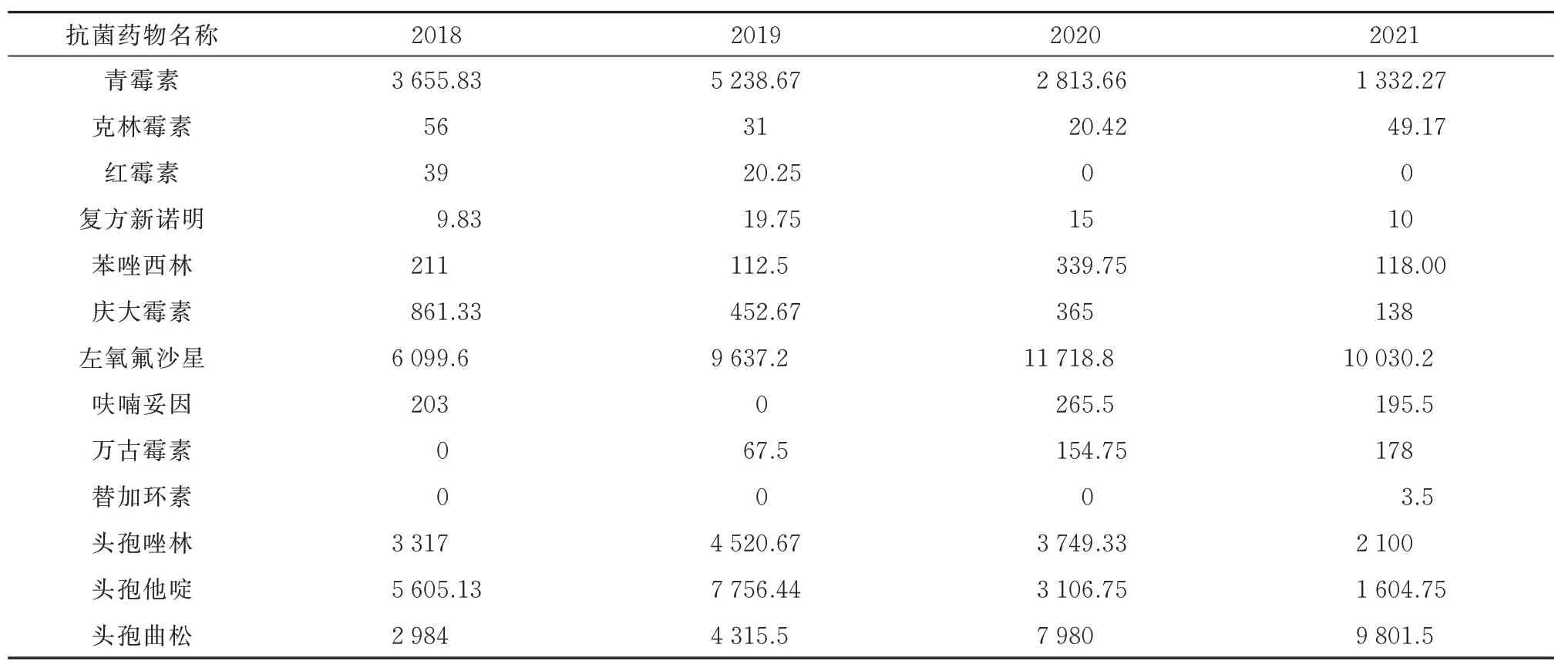
表6 2018-2021 年常用抗菌药物的DDDsTab 6 DDDs of common antibacterial drugs in 2018-2021
2.4 耐药率与各抗菌药物的DDDs 的相关性
相关性分析表明,SA 对苯唑西林耐药率与苯唑西林DDDs 存在明显正相关,SA 对左氧氟沙星耐药率与左氧氟沙星DDDs 存在明显正相关,SA 对克林霉素耐药率与复方新诺明DDDs 存在明显负相关,其他抗菌药物耐药率与各药物DDDs 相关性无统计学意义。见表7。

表7 金黄色葡萄球菌耐药率与常用抗菌药物DDDs 的相关性Tab 7 Correlation between drug resistance rate of Staphylococcus aureus and DDDs
2.5 耐药基因检测结果
40 株MRSA 的mecA基 因 检 出39 株 占 比97.5%(39/40),SCCmec基因、femB基因检测结果为阴性。6 株菌检出耐消毒剂qacA/B基因,占比15%(6/40),mecA、qacA/B基因共同检出5 株,占比12.5%(5/40)具体情况见表8,部分电泳结果见图1、2。
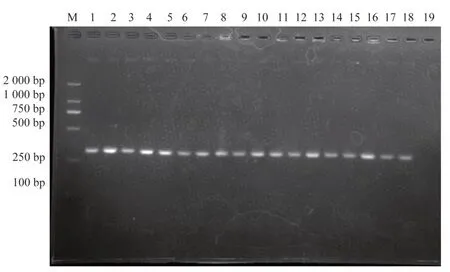
图1 mecA 基因扩增产物电泳图Fig 1 Electrophoresis of mecA gene amplification products
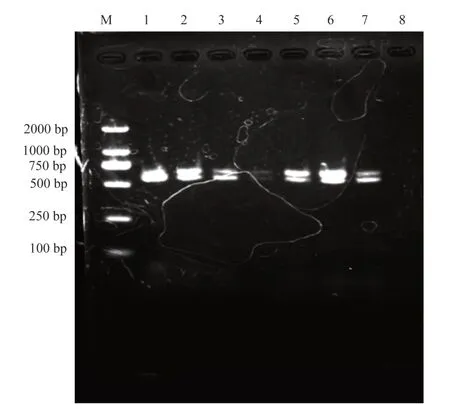
图2 qacA/B 基因扩增产物电泳图Fig 2 Electrophoresis of qacA/B gene amplification products
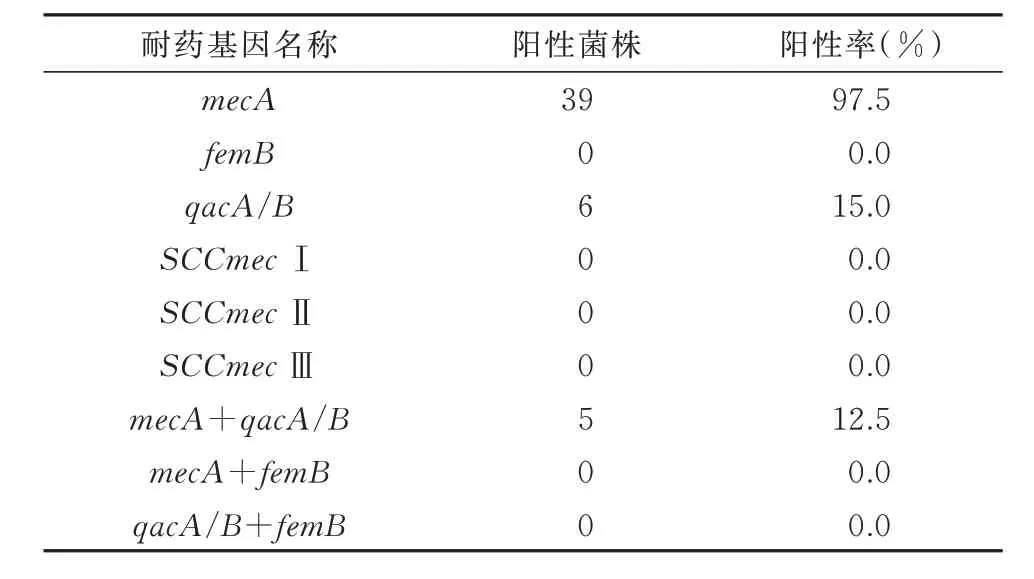
表8 40 株MRSA 耐药基因检测结果Tab 8 Detection results of drug resistance genes of 40 MRSA strains
2.6 MLST 分型结果
40 株MRSA 各管家基因测序结果经与Pubmlist 数据库比对,得到的数据显示共得到7 个序列型,占比最高的型别为ST59 型,其后占比从高到低依次为ST45 型,ST239 型、ST28 型、ST188 型、ST1型和ST630 型。8 株ST59 型菌株来源于不同时间不同病人,5 株源于同一时间不同病人同属ST59型。4 株ST59、5 株ST45 型源于不同时间段的不同病人,表明该院存在科内克隆菌株,在不同病人间的传播和流行。分型结果见表9。

表9 MRSA 多位点序列分型结果Tab 9 Results of MRSA multiple-point sequence typing
2.7 基于eBURST 算法的进化分析
遗传学上将序列有所差异但存在相关性的集合称之为克隆复合体,其中CC 中的核心ST 型是相对流行的型别,可由其衍生出许多与它相关的亲缘性型别,eBURST 软件将3 个及3 个以上ST 分型推算为一个CC,其中包含一个最原始的ST 型,其余2个或以上ST 型为其亲缘型别。运用e BURST 软件对40 株MRSA 实验菌株进行进化分析,结果显示7 个ST 型共形成一个克隆型,即(ST239-ST630),及5 个独特型(ST1、ST28、ST45、ST188、ST59)。所有试验菌株未能形成1 个CC,仅有ST239 和ST630 存在一个点位变异,未发现第三个存在两点变异的ST 型,所以未能形成一个CC。将40 株MRSA 实验菌株与国际MRSA 数据库进行比对后发现,ST1、ST239、ST188、ST630 同属与CC5家族,ST45 归属于CC45 家族,本研究中的40 株MRSA 中 的ST45 为 该 家 族 的 祖 先,ST59 归 属 于CC59 家族,本研究中的40 株MRSA 中的ST45 为该家族的祖先。
2.8 分离株遗传进化分析
遗传学上常将遗传的多样性通过遗传距离来作为基准,从而表达群体演化过程及群体遗传的差异性,如遗传距离较小,种群的分化时间则较短,遗传距离越远,则分化时间更长。运用MEGA7.0 软件对菌株的等位基因谱作进化分析,据核酸序列上的STs 的进化距离从而绘制出系统进化树图(如图3 所示),从进化树图中可以看出,对于有互相有单位点变异的ST239 与ST630、ST1 与ST188,其 亲缘关系相近。表明菌株在进化时,大多数时候保持遗传的相对稳定性(即进化得出的ST 型一致),但也可能出现多位点的变异,致使细菌基因呈现多态性。
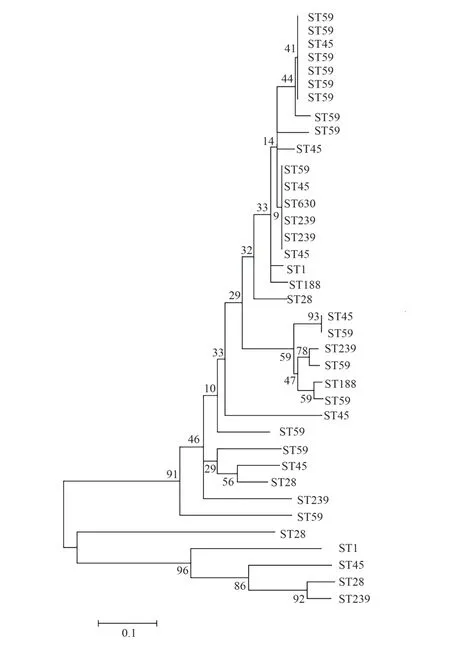
图3 MEGA 分析构建40 株MRSA 的进化树Fig 3 Evolution tree of 40 MRSA strains analyzed and constructed by MEGA
3 讨论
SA 是呼吸道和皮肤的定植菌,是引起化脓性感染的主要病原菌,可导致局部感染如疖或痈甚至全身性感染[13]。MRSA 为世界卫生组织重点关注的多重耐药菌株对象之一,因其高耐药性及高传播能力,易集中爆发于重症监护室下呼吸道感染患者,临床抗感染治疗困难,患者病死率高[14]。
本研究中SA 对呋喃妥因耐药率仅为0.9%(6/637),对利奈唑胺、替加环素、万古霉素完全敏感。这一点和省内某医院、南方福建,北方辽宁某医院一致,均未发现三者的耐药菌株,本研究出现23 株奎奴普丁耐药株,耐药率为3.61%[15-18],同比成都地区4 年内耐药率有所不同,该地区奎奴普丁耐药率为0[19]。利福平、利奈唑胺敏感性较好。呋喃妥因常应用于尿路感染,不建议治疗下呼吸道感染[20],因此替加环素、万古霉素以及利奈唑胺推荐使用。MRSA 所致的感染性疾病以四环素类、糖肽类/脂肽类抗生素、喹努普汀/达福普、复方新诺明推荐使用,呋喃妥因不推荐。本研究结果提示除传统经验药物外,其对利福平以及庆大霉素敏感性亦较高。
该院主要以头孢类抗生素及青霉素类使用率最高,其中头孢类抗生素以头孢曲松作为代表作抗生素,其使用率最高,两类抗生素用药频率呈现逐年增长趋势,临床对这两类抗生素的偏向性选择明显,可能主要原因是青霉素类抗生素属广谱抗生素且为初级抗生素,是临床中抗感染的首选药物,头孢类抗生素因其抗菌活性较青霉素类更强,且过敏反应少等原因,逐渐成为青霉素抗感染失败后的首选药物,因此二者使用率一直居高不下,提示现阶段临床抗感染药物选择主要为青霉素类及头孢类。
细菌耐药变迁可能有多方面原因,SA 耐药率与各抗菌药物用药频率的相关性分析显示,大部分药物耐药率与自身药物DDDs 无相关性,部分药物耐药率与其他药物用药频率存在明显正相关,部分药物耐药率与其他药物用药频率存在明显负相关,这与有关报道是一致的[21]。SA 对苯唑西林的产生抗药的机理是产生β-内酰胺酶及产生了除PBP2a的另外一种低亲和力PBPs 导致耐药,左氧氟沙星抗菌作用主要是以抑制细菌DNA 活性,从而致使细菌DNA 无法复制及合成而死亡,SA 对苯唑西林、左氧氟沙星耐药率与各自用药频率存在明显正相关,药物使用频率越高,越容易导致SA 对这两种药物产生耐药性。克林霉素的耐药率与复方新诺明用药频率存在明显负相关,复方新诺明用药频率高可能会使克林霉素的耐药率低,表明药物的应用与细菌耐药性关系比较复杂,存在相互交叉作用。本研究中有部分药物使用频率DDDs 与SA 耐药性无相关关系,可能与本研究未涉及到的一些耐药变迁因素有关,有待更进一步研究。
据报道青霉素结合蛋白PBP2a 对β-酰胺酶类抗生素的亲和力极低,是导致MRSA 多耐药的主要原因,而mecA是编码PBP2a 蛋白最重要的基因结构,因此mecA基因的携带率导致了MRSA 多耐性的产生[22]。多数研究提示mecA基因检测法测定MRSA的准确为96.83%,这种基因检测方法比起传统的苯唑西林纸片法更简单、更快速、更准确。因此,此检测方法在我院更值得提倡及推广,使MRSA 检测更快速高效,更好的为临床提供药敏指导[23]。研究所收集的40 株MRSA 中mecA基因占比97.5%,和多数文献报道一致[24,25]。MRSA 中若检出mecA基因则提示均对青霉素、头孢菌素以及单环酰胺类高度耐药,本研究与上述学者研究结果基本吻合。40 株MRSA 中未发现携带SCCmec、fem耐药基因菌株,这可能与本次收集的数量不足有关。
国外学者指出[26]SA 携带耐消毒剂基因后即对普通消毒剂产生耐性,而致使其无法被杀灭,其中耐消毒剂基因qacA/B对季胺类、胍类及腙类消毒剂抗性表现最为明显,是导致近几年来MRSA 对这几类消毒剂抗性增加的主要原因[27]。东北地区烧伤患者的qacA/B基因的携带率为86.32%[28],高于马来西亚某医院对报道的qacA/B携带率为53.13%,丁新玲等[29]报道的MRSA 菌株qacA/B基因携带率为56%,而MSSA 的qacA/B基因携带率稍低,携带率为41%,伊朗某省对MRSA 及MSSA菌株qacA/B基因携带率亦是不同,分别为68%、58.2%[30],表明多地区关于qacA/B基因存在显著性地区差异,及标本类型之间的差异,MRSA 携带率高于MSSA。40 株MRSA 中发现6 株携带有qacA/B基因,携带率为15%,携带率虽低于部分地区报道,标本主要收集于ICU 下呼吸道感染标本,可能与收集标本类型不够全面有关,但依然存在对抗性增加的风险。ICU 内的消毒剂使用高于普通科室,尤其多使用氯类、季胺类和醛类消毒剂,而qacA/B基因主要使细菌增加上述消毒剂的抗性。普通常规方法无法检测出菌株是否携带qacA/B基因,需采用PCR 法才能检测出菌株是否携带耐消毒剂基因qacA/B基因,因此定期收集耐药或敏感菌掌握qacA/B基因携带情况。有利于了解本地区携带耐消毒剂MRSA 菌株的分子流行病学情况,从而合理规范消毒剂的使用。
本研究仍存在一些不足之处,如数据资料收集到得标本数偏小,可能研究结果会造成偏倚,还需要加大菌株数量的收集及增加更长年限来更好的验证本结论;此外,研究仅对耐消毒剂qcaA/B 基因进行了检测,尚不能表明MRSA 未携带有耐消毒剂的其它基因。
MRSA 菌株的克隆群存在地区性差异,美国常见型别主要是ST1 和ST8,欧洲多以ST80 为常见型 别,而 亚 洲 国 家 则 多 以ST30、ST59 型 为 主[31]。本次研究的40 株MRSA 经MLST 分型结果显示,ST59 型菌株是我院重症医学科主要的流行菌株,占比为42.5%(17/40),与亚洲部分报道一致。2000年以前我国的主要流行型别为ST239-t030-SCCmecIII,2000 以 后 主 要 以ST239-t037-SCCmecIII 为主,目前国内主要流行的型别主要以ST239 和ST59 为主[32],本实验研究与其基本一致。本研究中检出的ST188、ST45 这一型别在韩国及国内的广州相关研究中也有发现,其他型别检出量较少[33,34]。表明ST59、ST45 两种型别可能同为重症监护室克隆株的总趋势,并且会造成科内传播的风险。临床医师及医院感控部门应引起高度重视,及时隔离MRSA 感染病人,采取相应措施减少科内流行克隆株的传播。
作者贡献度说明:
张立荣:查询并整理相关课题文献,建立课题研究方案,对试验数据进行整理与相关统计分析,撰写论文;江滟:研究选题推荐,为试验提供技术或材料支持,全篇论文的指导性支持。
所有作者声明不存在利益冲突关系。
