血管通路专项护理在维持性血液透析患者中的应用价值
2024-05-21程爱琳
程爱琳


【摘要】 目的 分析血管通路专项护理在维持性血液透析(maintenance hemodialysis,MHD)治疗患者中的应用效果。方法 选取南平市第一医院2021年3月—2022年3月收治的106例接受MHD治疗的患者为对象,根据随机数字表法分为2组,对照组给予常规血管通路护理,观察组在对照组的基础上给予血管通路专项护理,对比2组的相关并发症发生率、血管通路再循环率、透析充分性指标[尿素氮下降率(urea reduction ratio,URR)、尿素清除指数(Kt/V)]和生存质量评分。结果 观察组的相关并发症发生率为7.55%,低于对照组的并发症发生率26.42%,差异有统计学意义(P<0.05);且观察组干预3个月后的URR、Kt/V均高于对照组(P<0.05);观察组干预3个月后的血肌酐再循环率、血尿素氮再循环率均低于对照组(P<0.05);观察组干预3个月后的生存质量量表中2部分评分均高于对照组(P<0.05)。结论 血管通路专项护理的实施有助于保障MHD治疗的安全性和有效性,保证透析的充分性,降低血管通路再循环率,提高患者的生活质量。
【关键词】 血管通路;维持性血液透析;专项护理;并发症;血管通路再循环率
文章编号:1672-1721(2024)11-0028-04 文献标志码:A 中国图书分类号:R473.5
MHD是肾内科治疗急慢性肾衰竭的主要方法之
一[1-2],通过对流、弥散的方式将与人体内血液浓度相似的电解质溶液与患者体内血液进行物质交换,清除体内过多的水分以及各种代谢废物、毒素等,维持患者体内电解质和酸碱平稳,延续患者的生命[3]。动静脉内瘘(arteriovenous fistula,AVF)是目前血透室最常用的血管通路之一,具有长期通畅率高、感染率低、费用低等优点,是MHD患者优先选择的血管通路。良好的血管通路是保证MHD顺利进行的重要前提,但随着患者病程的延长和年龄的增加,血管通路的质量也会逐渐降低,加之护理不当也可能导致感染、堵塞等并发症发生,影响治疗效果[4]。因此,加强对MHD患者血管通路的护理干预十分必要。基于此,南平市第一医院结合患者的实际情况,制定血管通路专项护理方案,以提高MHD患者血管通路的护理质量,报告如下。
1 资料与方法
1.1 一般资料
选取南平市第一医院2021年3月—2022年3月收治的行MHD治疗的106例患者为对象,根据随机数字表法分成对照组和观察组,各53例。对照组中男性31例,女性22例;年龄52~73岁,平均(60.3±4.4)岁;MHD时间6个月~4年,平均(2.13±0.33)年;疾病类型,高血压肾病15例,糖尿病肾病22例,尿毒症16例。观察组中男性33例,女性20例;年龄50~76岁,平均(60.6±4.5)岁;MHD时间8个月~3.5年,平均(2.10±0.31)年;疾病类型,高血压肾病12例,糖尿病肾病23例,尿毒症18例。2组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审批,患者及其家属知情并签署知情同意书。
1.2 纳入及排除标准
纳入标准:符合MHD治疗的相关指征,且透析时间≥3个月;年龄≥18岁;病情稳定,预计生存时间≥1年;均采取AVF血管通路。
排除标准:急性肾衰竭的患者;近3个月内并发心脑肾并发症的患者;合并精神疾病、痴呆、聋哑交流障碍的患者;首次血液透析治疗后出现急性感染的患者;血液透析治疗期间配合度差的患者。
1.3 方法
对照组患者在MHD治疗期间给予常规护理措施,主要是在透析治疗前向患者及其家属进行健康宣教,讲解透析治疗的注意事项,并结合患者的心理状况给予针对性的心理干预,使患者保持积极乐观的心态接受血液透析治疗;在血液透析治疗期间,严密监测患者的心率、血压、呼吸等生命体征,若有异常情况立即通知医生对症处理;同时还需加强对血管通路的观察,避免堵塞、扭曲等现象的发生;血液透析治疗后对患者进行针对性的饮食宣教、内瘘自我护理指导、用药指导和并发症观察等。
观察组患者在上述护理措施的基础上给予血管通路专项护理。(1)组建专项护理小组。结合血透室临床护理工作的实际需求,组建由高年资护士(组长)1人、主治医生1人、专科护士2人和工程师1人组成的专项护理小组,明晰组长和各个成员的工作职责,为每一位患者建立血管通路档案,记录血管通路建立的时间、部位,既往并发症,血管通路自我护理知识技能掌握情况等内容。(2)个体化健康宣教。由组內的专科护士结合患者病情严重程度和患者对血管通路自我护理知识技能掌握情况进行健康宣教,通过图文并茂的健康手册、一对一口头健康宣教、宣教视频和现场示范等方式开展健康宣教,让患者对MHD治疗流程、效果、注意事项等有所了解,并掌握血管通路的自我护理要点,以便及时发现血管通路的异常表现,并立即采取对症措施或到医院就诊,预防意外事件发生。(3)知识技能培训。以小组为单位,每个月组织一次关于血管通路的专业技能知识培训活动,包括血管通路的日常维护锻炼、穿刺、固定等操作,血管通路并发症发生的影响因素和预防策略,血液透析充分性评估,营养状况评定和干预措施等,并针对血管通路发生渗血、感染、管道滑脱等突发状况开展应急预案演练,提高护理人员的应急护理技能。(4)血液透析期间的严密检查。动静脉内瘘的成熟期一般为2~5个月,当血流量达到600 mL/min时可以穿刺,第一次使用时瘘管未完全成熟,血管壁相对较薄,由主管护师职称以上级别的护师对患者的内瘘进行综合评估后再行穿刺。血透期间严密监测,加强巡视,观察患者穿刺点有无出血、穿刺针有无移位或脱出等现象,并观察患者血压变化,以免血压过低引起血栓形成堵塞瘘管。(5)血压控制护理。在血液透析治疗期间要严密监测患者的血压,对发生低血压的原因进行分析并及时对症处理,定时评估血压达标率。(6)避免血栓形成的高危因素。每天检查患者动静脉内瘘的情况,遵医嘱给患者使用抗凝药物和改善血管弹性的药物,避免因血管弹性过差、血液黏稠度过高导致的血栓形成吻和口狭窄问题。严密监测肢体末端的血运,及时为患者补液,预防因血压过低引起的内瘘堵塞问题。内瘘侧肢体避免进行有创性操作和量血压,避免用力按压揉搓内瘘部位。(7)感染的预防护理。在对患者进行各种侵入性操作时,严格保持无菌操作,保持内瘘皮肤的清洁、完整、干燥,叮嘱患者避免在透析治疗当日洗澡,避免针眼接触水,以免诱发感染。穿刺次数过多会使得患者血管通路感染风险增加,因此在穿刺前尽可能建立起无菌屏障,强化穿刺部位的消毒护理工作,且避免再次穿刺痂皮处,以免隐藏在痂皮下的细菌诱发感染。与此同时,指导患者科学饮食,以高维生素、高钙、高蛋白食物为主,改善机体的营养状况;限制水和钠的摄入,鼓励患者适度运动,增强机体免疫力和抵抗力。(8)由小组内的工程师定期检测透析液、透析用水和相关仪器设备等,保证质量,以确保透析治疗的安全性。(9)病友互助管理。护理人员组织患者和家属、护理人员组成病友互助小组,每周组织1次小课题讲座,护理人员为患者讲解血管通路的自我护理技巧,指导患者的日常自我护理;引导患者之间相互交流,讨论日常生活中血管通路自我护理的困惑或问题,在相互交流讨论中提高自我护理技能,做好血管通路的自我护理管理。
1.4 观察指标
(1)并发症发生情况。随访观察3个月,记录血管通路堵塞、感染、出血、动脉瘤、低血压等并发症发生率。(2)透析充分性指标。于干预前、干预3个月后分别采集患者晨起空腹外周静脉血5 mL,检测计算URR、Kt/V。(3)血管通路再循环率。于干预3个月后测定患者的血尿素氮再循环率和血肌酐再循环率,检测方法为在透析治疗开始1 h后将血流量调节至250 mL/min,采集透析器入口动脉血、透析器出口静脉血和对侧肢体周围静脉血标本,分别测定采集血液样本的血尿素氮水平和血肌酐水平,计算血尿素氮及血肌酐再循环率。(4)生存质量评分。于干预前、干预3个月后分别采用肾脏疾病生存质量专用量表(kidney disease quality of life short form,KDQOL-SF)评估患者的生存质量。该量表包括2个部分,即肾病相关负担量表(kidney disease-targeted areas,KDTA)和健康调查简表(the 36-item short form health survey questionnaire,SF-36),前者评估的是肾脏疾病对患者日常生活的影响程度,后者评估的是患者一般健康相关的生活质量,总分均为100分,得分越高则生活质量越高,受肾脏疾病的影响越小。
再循环率计算公式为:
R=(S-I)/(S-O)×100% (1)
式中:R为再循环率;S为对侧肢体周围静脉血血尿素氮水平(mmol/L)和血肌酐水平(μmol/L);I为透析器入口动脉血血尿素氮水平(mmol/L)和血肌酐水平(μmol/L);O为透析器出口静脉血血尿素氮水平(mmol/L)和血肌酐水平(μmol/L)。
1.5 统计学方法
本研究中的相关数据资料采用SPSS 24.0统计学软件处理,计数资料以百分比表示,行χ2检验;计量资料以x±s表示,行t检验;P<0.05为差异有统计学意义。
2 结果
2.1 2组并发症发生情况比较
观察组的并发症发生率为7.55%,低于对照组的并发症发生率26.42%(P<0.05),见表1。
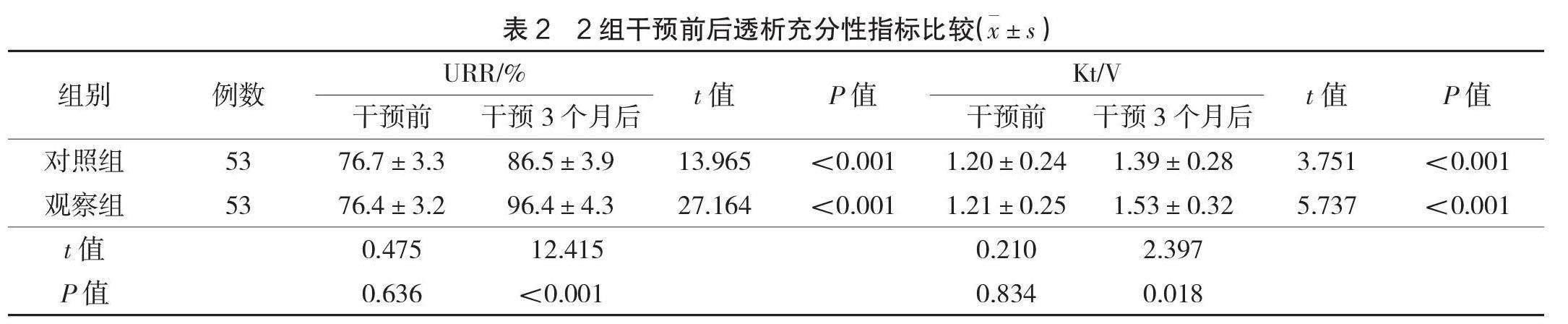
2.2 2组透析充分性指标比较
干预前,2组的URR、Kt/V指数对比差异均无统计学意义(P>0.05);干预3个月后,2组的URR、Kt/V明显提高(P<0.05),观察组的URR、Kt/V均高于对照组(P<0.05),见表2。
2.3 2组血管通路再循环率比较
干预3个月后,观察组患者的血肌酐再循环率和血尿素氮再循环率均明显低于对照组(P<0.05),见表3。
2.4 2组生存质量评分比较
干预3个月后,观察组的KDTA评分和SF-36评分均高于对照组(P<0.05),见表4。
3 讨论
MHD治疗是一种安全有效的肾脏替代疗法,目前已在终末期肾病治疗中得到广泛应用。该疗法能有效缓解患者的肾脏功能损伤症状,延长患者的生存期[5-6]。虽然这种肾脏替代疗法延长了患者的生存期,但是在长期的透析治疗中,患者也承受着巨大的精神压力和经济压力,同时透析治疗中维持血管通路的难度也会逐渐增大,如何保障良好的血管通路是MHD治疗中的一大难点[7-8]。由于常规护理措施缺乏对护理人员的统一管理,加之医务人员对血管通路的管理认知存在偏差,造成护理不当等情况发生,极易出现各种并发症,影响MHD治疗效果。
本研究结合MHD患者的个体化特点和医院血透室临床护理工作实践,对MHD患者实施血管通路专项护理。首先组建专业的护理团队,以小组护理的模式让医护人员之间共享信息资源,并通过培训学习等方式规范医护人员各项护理措施的实施,为患者实施科学系统化的护理干预,有利于提高血管通路的护理质量,减少血管通路意外事件的发生。同时,血管通路专项护理结合常见的血管通路并发症,加强对患者感染、低血压等并发症的预防护理,并由工程师定期检测相关仪器等,保证透析治疗的安全性,降低透析治疗的风险。为了提高血管通路的护理效果,医院加强对患者自我护理知识和技能的培训,并通过病友互助的方式提高患者对自我护理管理知识的掌握程度,提高患者自我护理管理能力,使患者能积极配合医护人员做好自我护理,减少相关并发症的发生。研究结果显示,观察组患者的并发症发生率、血肌酐再循环率和血尿素氮再循环率均低于对照组(P<0.05);观察组的生活质量评分高于对照组,差异有统计学意义(P<0.05)。血管通路专项护理的开展有利于提高MHD患者的血管通路护理质量,保证MHD治療的顺利进行,降低血管通路再循环率。
钙磷代谢紊乱是终末期肾病患者常见的并发症,而MHD治疗并不能完全纠正钙磷代谢紊乱现象,只能清除尿素氮、肌酐等小分子毒素物质,对于β2-MG等大分子毒素物质清除效果有限[9]。而医院的血管通路专项护理中加强对患者的饮食营养管理,及时发现透析不充分问题,定时评测患者的营养状况,给予科学的饮食营养干预,并适度进行体育运动锻炼,增强机体免疫力,增强患者对透析治疗的耐受性,减少钙磷代谢异常引起的风险事件。研究结果显示,观察组的URR、Kt/V均高于对照组,差异有统计学意义(P<0.05)。
综上所述,对血管通路专项护理在维持性血液透析治疗患者中应用效果的肯定,有助于减少相关并发症发生,保证透析的充分性和安全性,降低血管通路再循环率,提高患者的生活质量。
参考文献
[1] 沈理宇,谈晶晶,赵红,等.维持性血液透析患者血管通路使用情况及影响因素分析[J].当代医学,2021,27(14):178-179.
[2] 周晶虹,谢孝翠,吴萍,等.全程跟踪护理对维持性血液透析患者血管通路血栓形成相关并发症的作用[J].血栓与止血学,2018,24(2):319-322.
[3] 张慧,李超,陈林,等.采用血液透析监管表对门诊血液透析患者血管通路感染的干预效果[J].中国感染控制杂志,2021,20(5):449-455.
[4] 韦红.血管通路核心护理团队的建设对维持性血液透析病人血管通路维护质量的影响[J].全科护理,2021,19(35):4989-4992.
[5] 付华,景艳.血管通路护理小组模式对维持性血液透析患者心理状态和生活质量的影响观察[J].贵州医药,2022,46(4):659-660.
[6] 骆美良,骆瑾瑜,沈洁,等.全程跟踪护理在维持性血液透析患者血管通路持续质量改进中的应用价值[J].护士进修杂志,2019,34(9):774-776,780.
[7] 冷盛君,顾蔷怡,方韡,等.透析血管通路护理小组模式对维持性血液透析患者心理状态和生活质量的影响[J].长春中医药大学学报,2020,36(1):165-168.
[8] 吴桃峰,陈静芳,顾勤,等.血液透析血管通路护理小组模式对血液透析患者负面情绪和血管通路再循环的影响[J].中西医结合护理(中英文),2020,6(11):162-165.
[9] 柳孙艳.分组管理模式对维持性血液透析患者血管通路维护效果及生存质量的影响[J].白求恩医学杂志,2020,18(2):193-195.
(编辑:许 琪)
