急诊非创伤胸痛患者开展标准化急诊预检分诊的价值分析
2024-05-17徐银凤郑晓含
徐银凤 郑晓含
急诊科是体现医疗机构医疗水平的重要场所,在医院医疗体系中占有举足轻重的地位,也是医院与急危重症患者接触的第一场所[1]。近些年,随着交通事业的不断发展、居民饮食结构的不断变化,急诊接诊患者呈现病种复杂多样、病情急危重等特点,给急诊科的发展带来新的挑战和机遇[2]。已有的临床数据显示,虽然近几年急诊科接诊患者总数不断攀升,但非急诊和轻症患者占比却较高,真正的急诊患者占比较低,该现象挤占了原本就不足的急诊医疗资源,增加了确需急诊救治患者的急诊等待时间,使不良事件发生隐患显著升高[3-4]。同时也有研究指出,急诊等待时间过长是诱发医患冲突的独立危险因素,也是降低患者医疗满意度的重要原因之一;因而准确、有效的急诊预检分诊制度就显得尤为重要[5-6]。本研究通过将2019年9月—2023年7月在福建医科大学附属第二医院急诊接受治疗的200例非创伤性胸痛患者纳入研究,发现标准化急诊预检分诊制度有助于提高非创伤性胸痛患者急诊抢救效率,降低各类不良事件的发生率,现报道如下。
1 资料与方法
1.1 一般资料
将2019年9月—2023年7月在福建医科大学附属第二医院急诊接受治疗的200例非创伤性胸痛患者纳入研究。纳入标准:(1)均符合《急性胸痛急诊诊疗专家共识》[7]中急诊胸痛诊断标准。(2)临床资料齐全。(3)年龄≥18周岁。(4)入院时间距发病时间<12 h。(5)患者家属签署知情同意书。排除标准:(1)创伤性胸痛者。(2)凝血功能障碍者。(3)并发精神疾患者。选取2019年9月—2021年7月福建医科大学附属第二医院未开展标准化急诊预检分诊模式时急诊接诊的100例非创伤性胸痛患者为对照组,选取2021年8月—2023年7月福建医科大学附属第二医院开展标准化急诊预检分诊模式后接诊的100例非创伤性胸痛患者为研究组。本研究符合《赫尔辛基宣言》要求且经医院伦理委员会批准。
1.2 方法
对照组患者接受常规急诊预检分诊,医护人员接诊非创伤性胸痛患者后,嘱患者绝对卧床休息,吸氧干预,为其建立静脉通路,并开展心电监护,采集血样后送检验科进行检测,呼叫心电图并遵医嘱给予患者药物治疗。
研究组患者在对照组基础上开展标准化急诊预检分诊干预,按照患者入院类型不同区分不同干预措施。(1)自行入院患者,依托院内预检分诊系统对非创伤性胸痛患者进行评分,自动识别高危患者,为其建立档案,急诊科护理人员在5 min内完成首份心电图,10 min内完成生命体征监测及评估,并简要记录患者病史,将患者安置在抢救室内开展吸氧、绝对卧床休息、心电监护等,同时以直通电话上报患者情况,由医师快速开展床旁即时检验(point-of-care testing,POCT),依托智能信息化系统使抢救流程衔接顺畅。(2)120后送至院内患者,依托远程连线系统,建立120救护车与急诊中心通联,将在救护车上对患者开展的心电检查结果反馈给急诊中心,急诊中心结合检查结果进行物资准备,急诊护士呼叫医师远程会诊,并同时进行接诊准备,医师则需结合救护车检查情况对患者进行远程救治指导,如开展生命体征监测、吸氧、开放静脉通路等。(3)急诊科内各项准备工作,急诊科制订急诊预检分诊制度,在环境调整方面,设置“胸痛患者优先”“胸痛患者专用通道”等标识,为胸痛患者佩戴专用标识牌,配齐急诊室心电图机、除颤仪等设备;在人员培训方面,预检分诊岗位确保24 h双人值班,分诊护理人员接待患者后需在3 min内完成病情评估,10 min内完成心电图检测;在实验室检查方面,床旁配齐心肌标志物检测仪、采血设备等,以便及时开展辅助检查。
1.3 观察指标
比较2组患者抢救指标(预检分诊时间、首份心电图时间、开放静脉通路时间、口服给药时间、床旁POCT+检验报告时间)差异;比较2组患者急性心肌梗死(acute myocardial infarction,AMI)复发率、二次经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)手术率以及ST段降低率差异;比较2组患者预检分诊准确率差异(准确率计算方式如下:以患者最终临床诊断为分母,以患者预检分诊时初步判断结果为分子进行计算),包括急性心肌梗死、主动脉夹层、非ST段抬高心肌梗死的准确率;比较2组患者各类不良反应,如心律失常、心力衰竭、脑卒中等事件的发生率。
1.4 统计学处理
采用SPSS 21.0统计学软件进行数据分析。计量资料以()表示,组间比较采用独立样本均数t检验;计数资料以n(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 2组患者临床资料比较
2组患者性别、年龄、病程、身体质量指数等方面比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 研究组与对照组患者临床资料比较
2.2 2组患者抢救指标比较
研究组患者预检分诊时间、首份心电图时间、开放静脉通路时间、口服给药时间以及床旁POCT+检验报告时间均短于对照组,组间有统计学意义(P<0.05)。见表2。
表2 研究组与对照组患者抢救指标比较(min,)

表2 研究组与对照组患者抢救指标比较(min,)
组别预检分诊时间首份心电图时间开放静脉通路时间口服给药时间床旁POCT+检验报告时间研究组(n=100)1.36±0.215.01±1.328.69±1.5112.63±2.0116.32±3.26对照组(n=100)2.36±0.296.96±1.5913.65±2.5116.32±2.1626.51±3.98 t值28.4886.4408.8653.98612.091 P值<0.001<0.001<0.001<0.001<0.001
2.3 2组患者急诊效果比较
研究组患者AMI复发率、二次PCI手术率以及ST段降低率均低于对照组(P<0.05)。见表3。

表3 研究组与对照组患者急诊效果比较[例(%)]
2.4 2组患者预检分诊准确率比较
研究组100例患者中有91例被确诊为急性心肌梗死,而预检分诊为88例;3例被确诊为主动脉夹层,预检分诊为3例;3例被确诊为非ST段抬高心肌梗死,预检分诊为2例。对照组100例患者中有82例被确诊为急性心肌梗死,而预检分诊为78例;2例被确诊为主动脉夹层,预检分诊为1例;3例被确诊为非ST段抬高心肌梗死,预检分诊为1例。2组患者在预检分诊准确率方面比较,差异无统计学意义(P>0.05)。见表4。
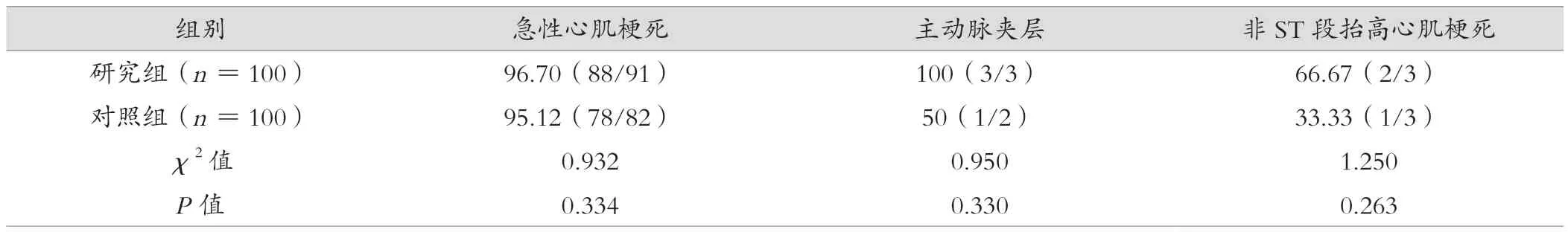
表4 研究组与对照组患者预检分诊准确率比较(%)
2.5 2组患者不良反应发生率比较
研究组不良反应总发生率为1.00%,低于对照组的6.00%(P<0.05)。见表5。

表5 研究组与对照组患者不良反应发生率比较
3 讨论
急诊工作需要经常面对急性应激反应状态的危急重症患者,而上述患者病情可能随时会出现恶化,最终进展为多器官功能不全,对患者生命造成威胁,急诊科医护人员最重要的工作即快速、准确地对急危重症患者实施各项急救措施,以延缓甚至阻止患者病情进展,其工作充分贯彻了“时间就是生命”这一概念[8-9]。然而近些年的临床调查发现,赴急诊接受诊治患者多数并非需要急诊干预患者,国内2020年1—11月的门急诊患者总数较2013年度的增加了近4亿人次,而其中需要接受急诊干预的患者<50%,其余患者仅需常规医疗救治即可[10-11]。过多的就诊量会对急诊科本就有限的医疗资源产生挤压,对确需急诊干预的急危重症患者产生不良影响,显著延长其接受干预的时间,增加其疾病死亡率和不良预后发生率[12]。
非创伤性胸痛在临床上较为多见,患者临床表现差异明显,但多数病情进展迅速且危险性差异较大,患者的预后与其疼痛症状并不完全相关,但与患者接受救治的时间依赖性强。已有的研究指出,虽然我国针对非创伤性胸痛患者的诊疗日趋规范,但受医疗资源分布不均、急诊分诊能力差异悬殊影响,漏诊、误诊事件仍时有发生,急诊科作为非创伤性胸痛患者救治第一站,快速准确的评估、恰当的处置都会对非创伤性胸痛患者的预后产生重要影响[13]。
本研究通过设立对照分组的方式,分析了将标准化急诊预检分诊制度应用于非创伤性胸痛患者中的临床价值,结果显示在抢救指标方面,开展标准化急诊预检分诊制度的研究组患者预检分诊时间、首份心电图时间、开放静脉通路时间、口服给药时间以及床旁POCT+检验报告时间均短于开展常规预检分诊制度的对照组患者,上述指标提示了标准化预检分诊制度缩短了非创伤性胸痛患者的抢救时间,提高了此类患者的抢救效率,前文提到接受救治时间的长短与急性胸痛患者的预后关系密切,患者越早得到临床干预,其预后往往越好[14-15]。文中研究组开展的标准化预检分诊制度可以通过病情分级来大致判断患者的疾病严重程度,为患者的后续救治提供指导,同时院前干预的方式使预检分诊程序前移,在院外即可对患者进行初步病情判断,这对缩短患者救治时间、提高患者入院后救治效率具有积极意义。
研究结果显示,开展标准化预检分诊制度有助于提高非创伤性胸痛患者急诊效果,降低患者AMI复发率、二次PCI手术率以及ST段降低率[16]。上述指标都是能够反映胸痛患者预后的重要指标,对非创伤性胸痛患者而言,早期救治有助于缩短其心肌缺血总时间,及早实现心肌细胞再灌注,从而挽救因缺血而坏死的心肌组织,这些都会对患者预后随访中是否会出现ST段降低、AMI复发等恶性事件产生影响。标准化预检分诊制度缩短了患者的抢救时间,提高了抢救效率,因而也降低了不良事件的发生率,该结论在文中最后一个结果中也得以体现[17-18]。
文中还进一步分析了标准化预检分诊制度是否会对非创伤性胸痛患者的预检分诊准确率产生影响,结果提示差异无统计学意义(P>0.05)。既往的研究指出,缩短对急诊患者的分诊时间存在增加病情误判的风险,不利于患者后续救治展开,但本研究结果提示缩短了抢救时间,并未显著影响预检分诊的准确率[19-20]。分析认为,标准化预检分诊制度并非机械化的要求必须在某时间段内完成某项工作,而是通过积极的先期培训,有效提高了急诊科医护人员预检分诊能力,使其能够借助多项工具快速完成患者病情预估及分类工作,因而不会明显影响诊断的准确性。
综上所述,将标准化急诊预检分诊制度应用于急诊中效果肯定,对缩短患者抢救时间、提高抢救效率具有积极意义,且标准化急诊预检分诊制度并不会降低预检分诊准确率,还有助于降低非创伤性胸痛患者不良反应发生率。本研究一定程度上为非创伤性胸痛患者的标准化急诊预检分诊制度制定提供了借鉴,对改善此类患者的预后提供了一定的理论参考。
