人乳头瘤病毒疫苗接种不良反应发生的特点及影响因素
2024-05-17张薇
张 薇
(上海市徐汇区湖南街道社区卫生服务中心,上海 200031)
临床层面常见的恶性肿瘤当中,宫颈癌的出现率比较高。我国人口基数较大,女性人数较多,因此宫颈癌的筛查工作十分重要。人乳头瘤病毒疫苗接种是筛查工作中的重点项目之一,可有效预防人乳头瘤病毒的持续感染,降低宫颈癌的发病率。但目前部分女性在进行人乳头瘤病毒疫苗接种的过程中易出现不良反应[1],随着接种面积的加大,临床中的不良反应数量、类型均有所增多,患者不适感加重,影响患者疫苗接种效果,形成一定的安全隐患。对人乳头瘤病毒疫苗接种不良反应的发生特点和影响因素进行分析,为接种者在宣教和指导方面提供重要依据[2]。本文对2022 年6 月—2023 年6 月期间上海市徐汇区湖南街道社区卫生服务中心接诊的人乳头瘤病毒疫苗接种女性进行研究,探究人乳头瘤病毒疫苗接种不良反应发生特点和影响因素,提供防范措施,减少接种者不良反应发生率。
1 资料与方法
1.1 一般资料
按照随机抽样的基本原则,对2022 年6 月—2023年6月期间上海市徐汇区湖南街道社区卫生服务中心接诊的人乳头瘤病毒疫苗接种女性进行研究,共纳入345 名研究对象,年龄为9~45 岁,平均年龄(24.44±10.32)岁。本研究已经通过上海市徐汇区湖南街道社区卫生服务中心伦理委员会的批准和同意。
纳入标准:① 受检者均自愿、主动接受人乳头瘤病毒疫苗接种;② 临床资料和数据完整者;③ 受检者(包含受检者家属)对本次研究表示知情。
排除标准:① 表达、认知、理解等方面存在困难者;② 合并心理疾病、肝肾功能不全、具有严重病变情况者;③ 精神层面存在严重疾病者;④ 研究过程中由于各方面原因退出研究者。
1.2 方法
在研究对象进行人乳头瘤病毒疫苗接种的过程中,收集和整理所有受检者的信息资料,并详细分析相关信息情况,包含受检者的年龄、婚姻情况、居住地情况等,基于此对人乳头瘤病毒疫苗接种的不良反应发生特点和影响因素进行探究和分析。
1.3 观察指标
(1) 统计接受人乳头瘤病毒疫苗接种者的不良反应发生情况。
(2) 对人乳头瘤病毒疫苗接种出现不良反应者实施多因素分析,以有统计学意义的指标为自变量,以人乳头瘤病毒疫苗接种不良反应发生为因变量,进一步采取logistic 回归分析,确定人乳头瘤病毒疫苗接种不良反应的独立危险因素,即影响因素。
1.4 统计学分析
将人乳头瘤病毒疫苗接种者的一系列相关数据和信息录入到Excel 表格中,并使用SPSS 20.0 软件进行统计学处理和分析,计量数据和资料分别行t检验,P<0.05表示差异有统计学意义。
2 结果
2.1 人乳头瘤病毒疫苗接种者的不良反应发生情况
在接受人乳头瘤病毒疫苗接种的345 名女性中,不良反应发生率达到8.99%,以局部的不良反应为主,其他不良反应和相关数据信息情况见表1。
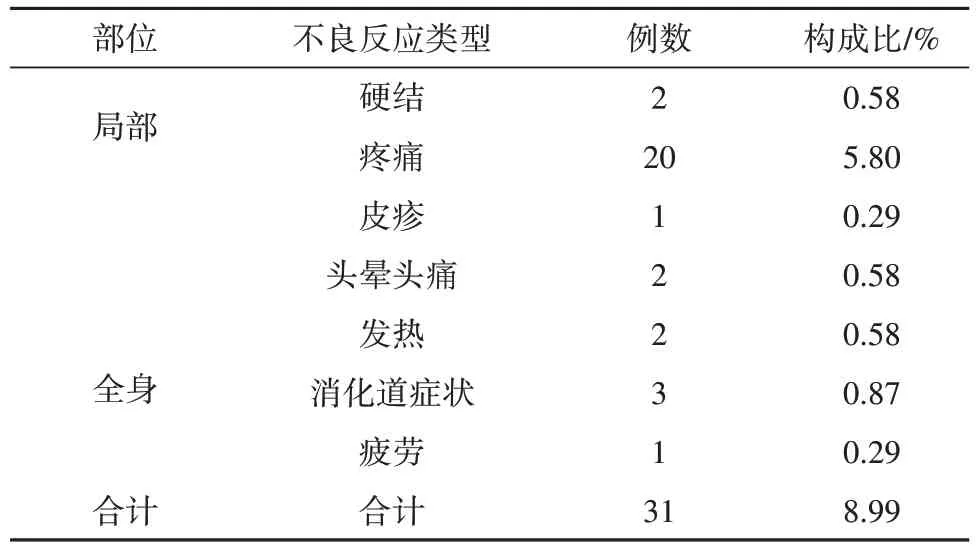
表1 人乳头瘤病毒疫苗接种者的不良反应发生情况
2.2 人乳头瘤病毒疫苗接种不良反应的多因素分析
在人乳头瘤病毒疫苗接种不良反应宣教和预防方面,对应的多因素控制至关重要。本文研究发现,人乳头瘤病毒疫苗接种不良反应的影响因素较多,对其实施多因素分析,发现人乳头瘤病毒疫苗接种不良反应发生与多项因素相关,包含女性年龄、婚姻情况等,差异显著,存在统计学意义,P<0.05。见表2。
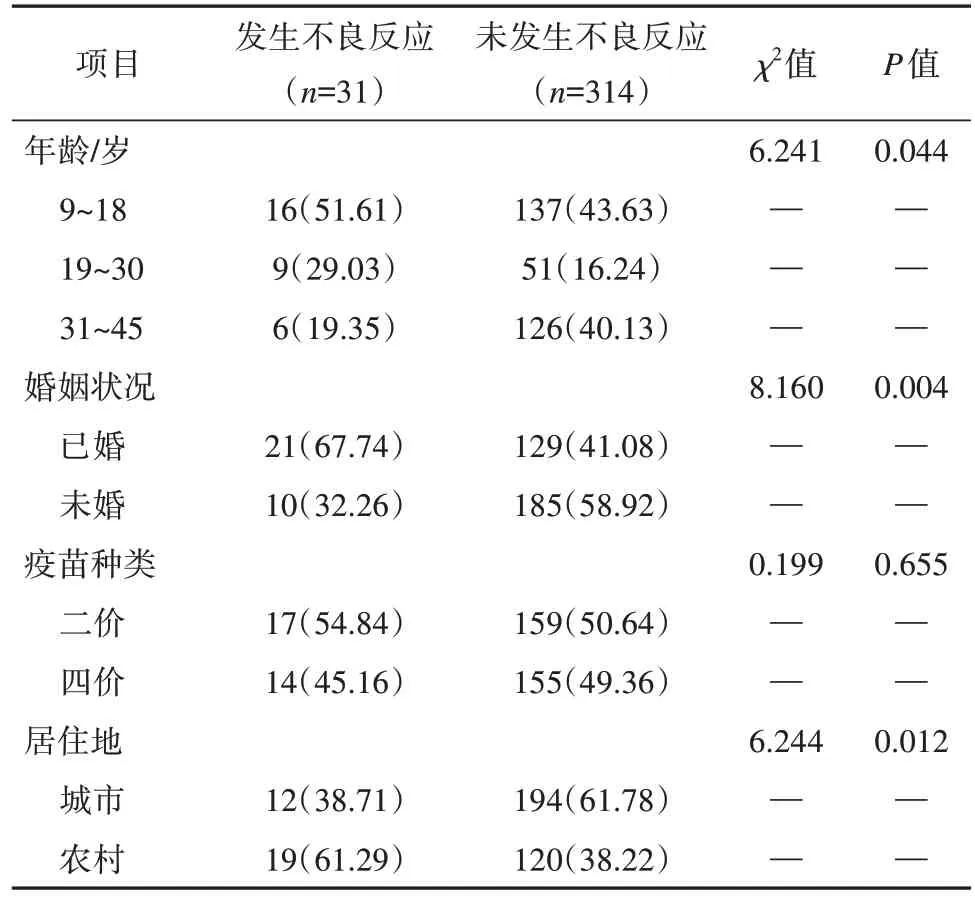
表2 人乳头瘤病毒疫苗接种不良反应的多因素分析结果
3 讨论
近年来,随着我国社会经济的高速发展,环境、饮食结构、大众生活方式等方面也在发生改变。女性群体由于工作、生活压力的增大导致宫颈癌、乳腺癌发病率上升,对女性身心健康乃至生命安全等方面产生了较大的负面影响。国内宫颈癌患者数量增加的同时,出现年轻化趋势[3]。人乳头瘤病毒(human papilloma virus,HPV)是一种常见的性传播疾病,可以引发许多健康问题,包括宫颈癌、其他生殖系统癌症和生殖器疣。为了预防HPV 感染和相关疾病的发生,研制出人乳头瘤病毒疫苗。该疫苗的接种对公共卫生和个体健康具有重要的现实意义。
宫颈癌是全球女性最常见的癌症之一,也是导致女性死亡的主要原因之一。根据世界卫生组织(world health organization,WHO)的数据,每年约有57 万女性患上宫颈癌,其中超过30 万人死亡[4]。人乳头瘤病毒是宫颈癌的主要致病病毒,接种疫苗可以降低感染的风险,进而降低宫颈癌的发病率和死亡率。另外,依据长期的疫苗接种效果看,人乳头瘤病毒疫苗的接种对预防其他生殖系统癌症也具有重要的作用。除了宫颈癌外,HPV 感染还与阴道癌、外阴癌、肛门癌、口腔癌和喉癌等生殖系统癌症相关联。通过接种疫苗可以有效预防上述癌症,保护个体健康。另外,接种人乳头瘤病毒疫苗可以预防生殖器疣的发生。生殖器疣是由HPV 感染引起的一种常见性传播疾病,会给个体的生活质量和心理健康带来较大影响。通过接种疫苗,可以降低感染HPV 的风险,减少生殖器疣的发生,改善个体的生活品质。最后,人乳头瘤病毒疫苗的接种还具有社会经济意义。HPV 感染和相关疾病的治疗需要大量的医疗资源和费用,对个体和社会带来沉重的负担。通过推广人乳头瘤病毒疫苗的接种,可以减少相关疾病的发生,降低医疗负担,节约社会资源,提高公共卫生水平。
本文研究发现,如表1 所示,345 名人乳头瘤病毒疫苗接种女性,共发生31 例不良反应,占比为8.99%,由此可见发生概率不高。在不良反应类型当中,主要以接种者的局部不良反应为主,包含疼痛、硬结等;其次是全身性不良反应,包含消化道症状、头晕头痛等[5]。由表2 的相关数据和信息可知,年龄、婚姻状况和居住地是主要的3个影响因素。
(1) 年龄是影响人乳头瘤病毒(HPV)疫苗接种不良反应的一个重要因素。研究表明,不同年龄段人群对疫苗的反应可能存在差异。首先,年轻女性通常具有更高的免疫力和更好的疫苗耐受性,因此在接种HPV 疫苗后可能出现较少的不良反应。但过于年轻的女孩子,由于自身免疫系统并不健全,易出现不良反应,这也是9~18岁受检者不良反应出现概率较高的主要原因。相比之下,年龄较大的女性可能对疫苗的反应较弱,不良反应的发生率较低。此外,年龄也与已经暴露于HPV 的风险相关,已经感染HPV 的女性在接种疫苗后可能出现不同反应[6]。
(2) 婚姻状况是另一个可能影响HPV 疫苗接种不良反应的因素。已婚女性可能已有性行为,可能已经感染某些类型的HPV。对于这些女性,接种疫苗可能导致不良反应的风险增加,因为疫苗刺激免疫系统产生抗体,对已感染的HPV 类型可能产生额外的免疫反应。相反,未婚女性通常没有暴露于HPV,因此在接种疫苗后可能会有更少的不良反应。
(3) 居住地也可能对HPV 疫苗接种不良反应产生影响。不同地区的环境和卫生条件可能存在差异,影响个体对疫苗的反应。例如,一些地区可能存在其他感染病例较多或免疫系统负荷较高的问题,可能增加接种疫苗后不良反应的风险。此外,不同地区的医疗资源和接种程序也可能存在差异,会影响接种疫苗时的操作技巧和卫生标准,进而影响不良反应的发生率。
人乳头瘤病毒(HPV)疫苗是预防宫颈癌、肛门癌和其他相关疾病的重要手段。但一些人在接种HPV 疫苗后可能出现不良反应,如头痛、发热和注射部位疼痛等症状[7]。为了预防不良反应,可以采取以下措施。
首先,选择合适的接种时间和地点。HPV 疫苗最好在儿童或青少年时期接种,该时期免疫系统相对较强,接种疫苗的效果也更好。同时,选择有资质的医院或诊所接种,确保疫苗的质量和安全性。
其次,在接种前告知医生自己的过敏史和健康情况。如果曾经有过对某些食物、药物或其他物质过敏的经历,在接种前须告知医生。此外,如果患有某些疾病或正在服用某些药物,也应告知医生,以便医生评估接种疫苗的风险和益处。
再次,接种后注意休息和观察反应。接种后应该多休息,避免剧烈运动和过度劳累,避免不良反应加重。同时,如果出现不良反应,如头痛、发热和注射部位疼痛等症状,及时就医,并按医生建议处理。
最后,为了预防人乳头瘤病毒(HPV)疫苗接种不良反应,加强宣教是至关重要的。公众对HPV 疫苗接种的认识和了解程度不一,因此需要通过各种渠道,向公众提供准确、全面的信息,如介绍HPV 疫苗接种的目的、安全性、有效性、可能出现的副作用等方面的知识。通过宣传手段,如广告、宣传册、社交媒体等,向公众传达正确的信息,消除其误解和担忧[8]。
综上所述,尽管人乳头瘤病毒疫苗接种专业水平实现了较大提升,但相关不良反应问题依旧存在,影响接种效果。基于此,需要采取针对性的策略,以提升人乳头瘤病毒疫苗接种质量,避免不良反应发生。在各项举措中,加强相关宣教工作至关重要,可有效提升接种者的依从性和相关医学知识,进而预防、应对不良反应,保障广大接种者的身心健康和生命安全。
