内镜下逆行阑尾炎治疗术、腹腔镜阑尾切除术治疗急性阑尾炎脓肿患者的效果及对机体免疫功能的影响
2024-05-14张艳霞
张艳霞
河南省郑州市金水区总医院急诊医学科,河南郑州 450003
急性阑尾炎(AA)具有发病急促、病情变化复杂、进展快等特点,发病率约为0.1%,而阑尾脓肿是AA的常见并发症,有研究报道,4%~10%的AA患者会并发阑尾脓肿,若未及时治疗,甚至还可能引发腹膜炎、阑尾穿孔、肠粘连等[1-3]。目前,临床针对AA脓肿患者多通过腹腔镜阑尾切除术(LA)进行治疗,虽疗效确切,但会对机体阑尾结构造成破坏,导致阑尾器官功能缺失[4-5]。有研究发现,AA患者经内镜下逆行阑尾炎治疗术(ERAT)治疗不仅能保留阑尾组织完整性,同时还能进一步降低手术并发症发生风险[6-8]。但应用上述哪种术式治疗AA脓肿患者对机体胃肠激素、免疫功能影响更小,临床尚未见报道。为此,本研究回顾性分析了本院80例AA脓肿患者的临床资料,旨在对比ERAT、LA的应用价值。现将结果报道如下。
1 资料与方法
1.1一般资料 回顾性分析2021年5月至2023年5月本院收治的80例AA脓肿患者的病例资料,按手术方案不同分A组和B组,每组40例。纳入标准:经临床症状、实验室及影像学检查确诊为AA;CT及B超检查报告显示病灶周围存在脓肿现象,如阑尾结构消失,周围出现絮片状高密度影,脂肪间隙模糊,局部出现包块等;无炎症性肠病史;临床资料完整。排除标准:有上腹部手术史;凝血障碍;癌症终末期;严重器质性病症;阑尾穿孔;循环功能异常;严重感染性病症;急性肠梗阻;重度营养不良;过敏体质。两组患者性别、年龄、病程、白细胞计数、入院时体温比较,差异均无统计学意义(P>0.05),具有可比性,见表1。所有患者均知晓本研究并签署知情同意书,且本研究经本院医学伦理委员会审批通过(202306014)。
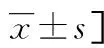
表1 两组患者基线资料比较[n(%)或
1.2方法 A组进行ERAT治疗,术前予以患者复方聚乙二醇(深圳万和制药有限公司,国药准字H20030828)3 000 mL清洁灌肠,全身麻醉,左侧卧位,将内镜送至回盲部,观察病灶黏膜形态,拨开Gerlach瓣,显露阑尾开口,自阑尾腔插管,抽吸腔内脓液,以降低腔内压力,自腔内注入造影剂(X射线辅助下完成),清晰显现阑尾形态、管腔狭窄部位、粪石梗阻位置后,以抗菌药物、生理盐水对管腔反复冲洗,以篮网或取石球囊取出粪石,置入塑料支架(一体式),对脓液持续引流。B组进行LA治疗,全身麻醉,取仰卧位,自脐下缘做一个1 cm手术切口,建立人工气腹,置入10 mm trocar于切口顶端,导入腹腔镜,探查腹腔(长度分别为1.0 cm、0.5 cm),依次置入5 mm trocar,吸除脓液,展开阑尾系膜,自根部放置hemolok夹后切断,超声刀灼烧残端,确保破坏残端黏膜,冲洗创面,撤出设备,闭合创口。
1.3观察指标 (1)恢复指标水平,包括两组体温复常时间、下床活动时间、手术时间、胃肠功能恢复时间、术中失血量。(2)疼痛程度,采用视觉模拟评分法(VAS)评估两组术前及术后1 d疼痛情况,VAS评分为0~10分,分值越低,疼痛程度越轻。(3)胃肠激素水平,取两组术前及术后1 d静脉血各3 mL,以3 000 r/min的速度、8 cm半径持续离心10 min,采用放射免疫分析法检测胃泌素(GAS)、血管活性肠肽(VIP)、胃动素(MTL)水平。(4)免疫功能水平,采用流式细胞仪(贝克曼,CytoFLEX)检测两组术前及术后1 d CD3+T淋巴细胞比例、CD4+T淋巴细胞比例及CD4+/CD8+比值。(5)并发症发生情况,包括切口感染、腹腔脓肿、肠梗阻、肺部感染等。

2 结 果
2.1两组恢复指标水平比较 A组体温复常时间、下床活动时间、手术时间和胃肠功能恢复时间短于B组,术中失血量少于B组,差异均有统计学意义(P<0.05)。见表2。

表2 两组恢复指标水平比较
2.2两组术前及术后1 d VAS评分比较 术后1 d,两组VAS评分较术前均降低,且A组VAS评分低于B组,差异均有统计学意义(P<0.05)。见表3。
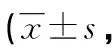
表3 两组术前及术后1 d VAS评分比较分)
2.3两组术前及术后1 d胃肠激素水平比较 术后1 d,两组血清GAS、MTL水平均低于术前,血清VIP水平高于术前,差异均有统计学意义(P<0.05);A组术后1 d血清GAS、MTL水平高于B组,血清VIP水平低于B组,差异均有统计学意义(P<0.05)。见表4。

表4 两组术前及术后1 d胃肠激素水平比较
2.4两组术前及术后1 d免疫功能水平比较 术后1 d,两组CD3+T淋巴细胞比例、CD4+T淋巴细胞比例及CD4+/CD8+比值均低于术前,但A组CD3+T淋巴细胞比例、CD4+T淋巴细胞比例及CD4+/CD8+比值高于B组,差异均有统计学意义(P<0.05)。见表5。

表5 两组术前及术后1 d免疫功能水平比较
2.5两组并发症发生情况比较 A组并发症总发生率为2.50%,明显低于B组的20.00%,差异有统计学意义(P<0.05)。见表6。

表6 两组并发症发生情况比较[n(%)]
3 讨 论
AA脓肿多是因机体阑尾管受粪石堵塞、细菌感染、炎症扩散、入侵等因素引发,患者多表现为麦氏点压痛、加剧性右下腹痛、反跳痛等症状,严重影响其生存质量[9-11]。
LA是临床治疗AA脓肿的主流术式,具有微创、视野清晰、操作便捷、恢复快等优势,可通过切除病灶,遏制侵袭路径,达到治疗目的[12]。但需对腹部进行开口,易导致术后切口发生感染,且术中对组织挤压、牵拉等操作,易导致术中发生感染事件,不利于患者术后恢复。有研究指出,阑尾可参与机体肠道菌群及免疫调节,其黏膜固有层为肠相关淋巴组织重要组成部分,且阑尾还可分泌多种消化酶,促进肠道蠕动,较好地维持机体肠道上皮菌膜,并非多余器官[13]。AA发病核心是继发细菌感染及阑尾管腔阻塞,而ERAT是应用抗菌药物对管腔冲洗,并利用支架持续引流,可有效解决细菌感染及梗阻问题,且能保留机体阑尾器官完整性[14]。马壮福等[8]通过对比ERAT、LA对AA患者的治疗效果发现,ERAT不仅能优化围术期指标,还能进一步降低术后并发症发生风险,更有助于缩短患者康复进程。本研究发现,进行EART治疗的A组患者体温复常时间、下床活动时间、手术时间、胃肠功能恢复时间均短于行LA治疗的B组,术中失血量少于B组,并发症总发生率和术后1 d VAS评分低于B组,差异均有统计学意义(P<0.05),与既往研究结果相似。由此可知,相较于LA治疗AA脓肿患者,ERAT治疗更有助于优化恢复指标、减少并发症、减轻术后疼痛。究其原因在于,LA属于开腹手术,需切开腹部完成手术操作,但操作时,难以避免对切口挤压及牵拉,且手术过程中,还会对周围脏器产生一定干扰,继而增加术后并发症发生风险,影响患者术后恢复;而ERAT无须开腹,仅通过在回盲部插入内镜,即可开展手术操作,能最大限度避免出现上述问题,另外该术式能将患者阑尾器官保留,继而对患者术后恢复具有积极意义。
临床主要通过恢复指标、疼痛及并发症等方面对比ERAT、LA的应用价值,本研究还探讨了2种手术方式对胃肠激素、免疫功能水平的影响,其中MTL、GAS、VIP为胃肠激素标志物,检测其水平可掌握机体胃肠功能状态[15-17];而CD3+T淋巴细胞为成熟T淋巴细胞,CD8+T淋巴细胞可特异性杀死靶向细胞,CD4+T淋巴细胞能增强机体免疫应答[18-20]。本研究发现,术后1 d,两组血清GAS水平、MTL水平、CD3+T淋巴细胞比例、CD4+T淋巴细胞比例及CD4+/CD8+比值低于术前,血清VIP水平高于术前,差异均有统计学意义(P<0.05),说明无论ERAT还是LA治疗AA脓肿患者均可对机体胃肠及免疫功能产生一定损害;A组术后1 d血清GAS水平、MTL水平、CD3+T淋巴细胞比例、CD4+T淋巴细胞比例及CD4+/CD8+比值高于B组,血清VIP水平低于B组,差异均有统计学意义(P<0.05),提示ERAT治疗AA脓肿患者对机体胃肠及免疫功能产生损害更小。笔者考虑,这可能与该术式无须切开腹部,能最大限度减少对腹腔及组织造产生干扰等有关,加之能将阑尾器官保留,继而对机体胃肠及免疫功能造成影响更小,更利于患者术后恢复。
综上所述,ERAT治疗AA脓肿患者更有助于优化手术及术后恢复指标、减少并发症、减轻术后疼痛程度,同时对机体胃肠及免疫功能影响更小。