改良带蒂心包前脂肪垫预防高危患者肺叶切除术后支气管胸膜瘘的临床研究
2024-05-06宋永祥
罗 倩,宋永祥
(遵义医科大学附属医院 胸外科,贵州 遵义 563000)
支气管胸膜瘘(bronchopleural fistula ,BPF)是肺叶切除术后较少见的并发症。 BPF是指主支气管、叶支气管或段支气管与胸腔之间形成的一条通道,细菌通过此通道进入胸腔内生长繁殖,造成胸腔内无菌环境被破坏,由此产生的胸腔积液返流进入支气管并扩散到周围的肺泡腔,从而导致吸入性肺炎或脓胸等[1-3]。术后若发生BPF,且局部症状不能得到很好控制时,将危及生命。其发生率为0.5%~28%[4-6],DR高达16%~71%,最常见的死亡原因是肺部感染导致的急性呼吸窘迫综合征。
部分学者使用患者自体组织对支气管残端或吻合口进行覆盖和包裹,能有效降低BPF发生率,有利于患者获得良好的预后[7-9]。常用的自体组织覆盖材料有带蒂胸膜、带蒂肌瓣、带蒂心包前脂肪垫(pedicled prepericardial fat pad, PPFP)等[9-14]。Brewer等[15]在1953年首次尝试使用带蒂心包脂肪移植进行支气管残端的包埋,证明这是预防BPF的有效方法。因为心包前区脂肪组织血供丰富,其有心包膈动脉、胸廓内动脉分支、前纵隔支、心包上支、心包中支、膈肌支形成的广泛侧支循环,使用PPFP进行残端包埋,可以保持脂肪组织活力,从而有利于移植组织与支气管残端之间新生血管的形成,促进组织愈合,能有效降低BPF的发生率[16-18]。
目前使用PPFP包埋支气管残端在高危患者中预防BPF的作用尚未见研究,且手术操作细节并无确切定论。因此,本研究通过对前人的手术操作进行改良,使其操作步骤更具体、简单,并探讨改良PPFP包埋支气管残端对于BPF高危患者是否可降低BPF的发生率,为临床预防高危患者BPF提供有效可行的方法及依据。
1 资料与方法
1.1 研究对象
1.1.1 临床资料及分组 收集我院胸外科2017年1月—2019年3月行肺叶切除术的高危患者的临床资料,支气管残端未做包埋,为对照组;收集2019年3月至2021年11月行肺叶切除术且具有BPF高危因素患者,术中进行改良PPFP包埋支气管残端,为试验组。该研究已通过伦理审查,伦理号为KLLY-2020-062。
1.1.2 纳入与排除标准 试验组纳入标准为:(1)住院期间明确诊断为肺部疾病行肺叶切除术或全肺切除术的患者,并签署书面手术知情同意书,自愿行改良PPFP手术方式,性别不限;(2)签署手术知情同意书时年龄18~75岁;(3)具有术后发生支气管胸膜瘘高危因素的患者,高危因素包括:a)术中冰冻明确诊断为恶性肿瘤,并行支气管成形或袖式肺叶切除的患者;b)诊断为慢性肺部感染性疾病如肺结核(结核球、毁损肺等)、支气管扩张、肺脓肿、炎性假瘤等;c)根据病变位置需行右中下、下肺叶切除术或全肺切除术;d)合并糖尿病;e)术前行放化疗;f)肺部感染史,但于术前纠正;g)营养不良,如入院首次检测白蛋白<35 g/L或Hb<90 g/L或前白蛋白<200 mg/L,术前需纠正。高危因素需满足以上其中一条或多条。
对照组纳入标准为:(1)因肺部疾病已行肺叶切除术且支气管残端未做特殊处理的患者;(2)其余同试验组第(2)(3)条纳入标准。
排除标准为:(1)局部晚期、转移性的恶性肿瘤患者;(2)合并甲状腺功能减退经治疗未纠正、结缔组织病长期服用激素的患者;(3)支气管残端肿瘤阳性;(4)急诊手术,术前准备及检查不完善患者。
1.1.3 BPF诊断 BPF诊断[19]标准为:(1)患者出现刺激性咳嗽、咳胸水样痰、皮下气肿等症状,胸腔引流瓶持续漏气,肺部可闻及啰音等,考虑BPF。(2)胸腔内注射亚甲蓝后咳出蓝色痰液或胸部CT见支气管与胸腔相通可确诊BPF。(3)纤维支气管镜下见支气管残端瘘口是诊断BPF的金标准。(4)若根据患者症状及体征怀疑BPF,均行纤维支气管镜明确诊断。
1.2 方法
1.2.1 手术及麻醉方法 本研究中,对于对照组,采用的手术及麻醉方法是双腔气管插管,静脉复合麻醉,生效后患者取侧卧位,胸腔镜或开胸使用切割缝合器切除肺叶后,支气管残端不做特殊处理。
对于试验组,采用的手术操作同对照组,进一步使用改良PPFP覆盖支气管残端包埋并固定,具体操作方法如图1~3所示。以心膈角处的脂肪为起始部位,超声刀沿胸骨后方及心包前方将脂肪垫逐渐游离,过程中无需考虑相应血管(如肋间及胸骨穿支);分离至胸腺下角处,保留与脂肪垫相连的上纵隔处的胸膜及脂肪组织,以此为蒂部;脂肪分离长度在10~12 cm即可,若遇胸廓前后径较大的患者,可适当延长;采用脂肪垫分离面包埋气管残端,左右各缝合1针,无明显张力即可。
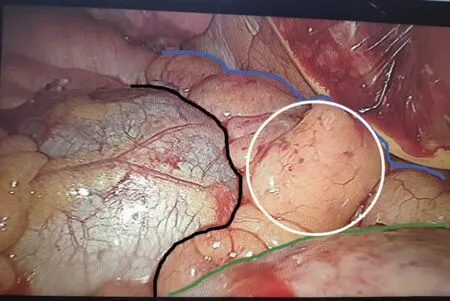
黑线为心包面,蓝线为胸骨后方,绿线为膈肌面,白色圈内为心包前脂肪垫。
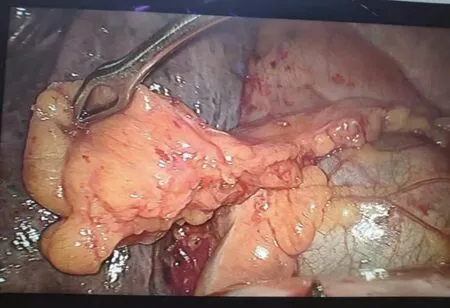
图2 胸腔镜下分离心包前脂肪垫
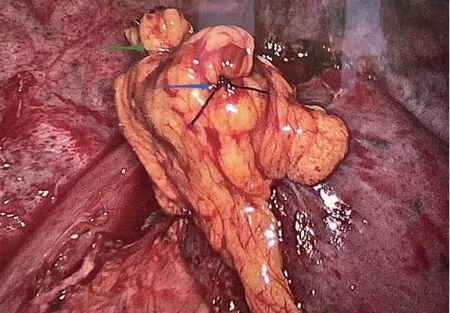
箭头所示支气管残端左右两端。
1.2.2 观察指标 观察指标中,主要指标为BPF发生率、发生时间及死亡率;次要指标为手术时间、术中出血量、术后带管时间、术后相关并发症。
1.2.3 术后随访 出院患者术后2周于门诊复查胸部X线或胸部CT。若临床怀疑BPF,均需行纤维支气管镜明确诊断。
2 结果
2.1 两组患者一般资料比较 本研究共收集到对照组患者215例,试验组105例。将两组患者进行1∶1 PSM后,共匹配出78对。两组患者性别及年龄无明显差异,见表1;试验组结核患者较对照组多,其余病变类型无明显差异,见表2;对照组行右下肺切除的患者多于试验组,见表3。

表1 所有患者性别及年龄(n=78)
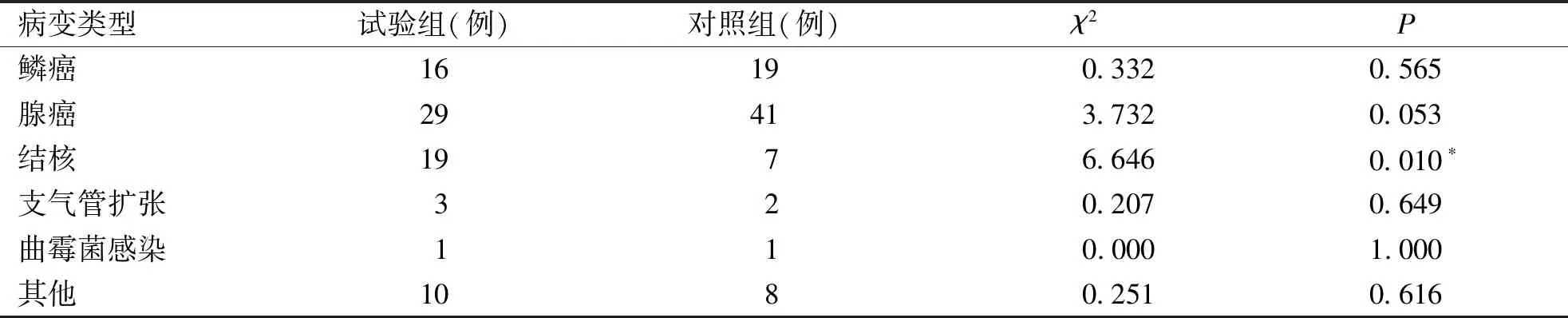
表2 所有患者病变类型
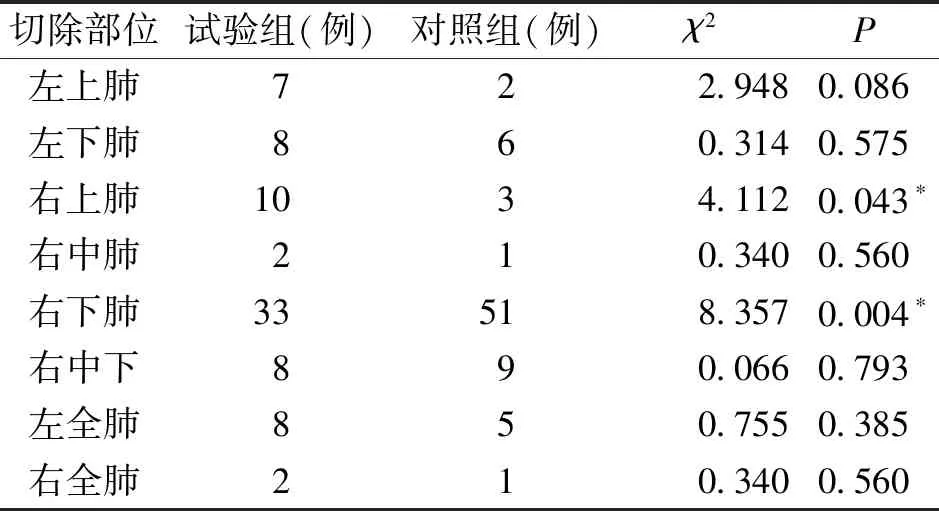
表3 所有患者手术切除部位资料
2.2 BPF发生率、发生时间及死亡率 对照组共发生BPF 5例,发生率为6.41%,试验组无BPF发生,试验组BPF发生明显较对照组少(P=0.028);两组均无死亡病例,见表4。
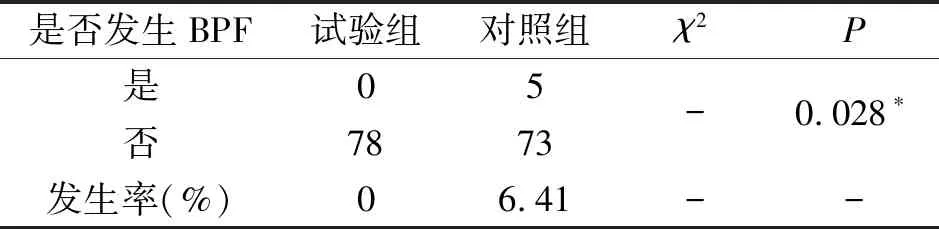
表4 两组患者BPF发生率及死亡率
2.3 手术相关指标 通过比较发现,两组手术时间、出血量无明显差异,试验组术后带管时间明显少于对照组,见表5。
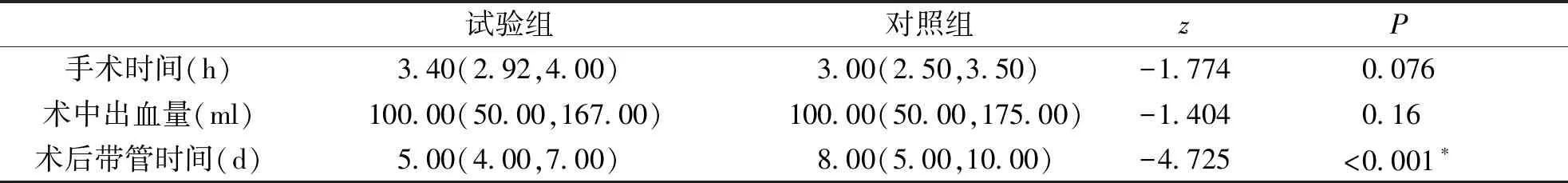
表5 两组手术相关指标比较
2.4 术后并发症 经卡方检验分析得出,试验组发生包裹性液气胸、肺持续漏气、再次置管较对照组明显减少,见表6。

表6 两组术后并发症情况
2.5 试验组术后随访 术后试验组均未发生BPF,且胸CT显示脂肪垫存活良好(图4)。

A、B、C为术前影像,D、E、F为术后影像,上下对应同一层面。
3 讨论
BPF发生的本质是支气管残端缺乏血管形成,而血液供应对于残端愈合至关重要。为改善高危患者肺叶切除术后患者的预后,减少BPF的发生,使用自身活体组织加固支气管残端可增加支气管残端血液供应以预防BPF[20],也可以通过分隔残端及胸腔,防止分泌物进入胸腔。Nakano等[21]对一名因肾细胞癌肺转移后出现肺部长期漏气的患者进行心包脂肪垫填塞空腔,成功治疗气胸的发生。Murakami等[22]用动物实验证实了心包脂肪组织可诱导新生血管形成并产生与组织修复相关的细胞因子,如白细胞介素1、肿瘤坏死因子和白细胞介素6等。
既往研究中提到术中必要时需进行肋间及胸骨穿支等血管结扎[15]。本研究对前人操作进行改良,术中不需要结扎任何血管,带蒂脂肪垫可保留正常血液供应,以利于脂肪垫良好存活。通过对比BPF发生率、手术时间、出血量、术后带管时间及术后并发症等多个方面的差异,表明了改良PPFP在预防BPF中具有明显优势,能有效降低BPF的发生率、减少术后带管时间及再次置管率。
研究结果显示,对照组发生5例BPF,无死亡患者,发生率为6.41%,说明PPFP在BPF预防方面能取得良好的疗效,与前人研究结果一致[ 20]。本研究中试验组手术时间较对照组多,但增加的时间没有统计学意义,由于心膈角处视野较差,操作难度较大,将脂肪垫从心膈角处游离至胸腺下角以及将其覆盖在支气管残端并进行缝合这一过程需要10~15 min,但根据此研究显示,分离脂肪垫所延长的时间对患者后续恢复无明显影响,可能是由于样本量较少导致差异不明显,后续需进一步扩大样本量进行研究。
在本研究中,两组出血量并未见明显差异,说明该术式不增加术中出血量。脂肪垫周围血管细小,只要操作规范,在分离时并不会造成过多地出血。研究结果显示,试验组带管时间较对照组明显减少。发生BPF后胸腔引流持续时间较长,可长达1年左右,患者带管时间明显增加,日常生活受到限制,生活质量较差。研究结果说明使用改良PPFP可预防BPF发生,减少带管时间,提高患者远期预后及生活质量。在术后并发症方面,对照组发生包裹性液气胸、非持续漏气及再次置管例数多于试验组,差异具有统计学意义。说明改良PPFP能降低术后并发症风险,尤其是在再次置管方面,可减少患者二次损伤。
本研究结果表明,改良PPFP在预防高危患者肺叶切除术后BPF的发生具有明显优势,且不会增加术后并发症,可于临床推广使用。但本研究亦有局限之处:第一,本研究在对照组采用回顾性方式,收集资料时可能发生偏倚;第二,心包前脂肪垫的获取与患者体型相关,体型瘦小患者心包前脂肪垫较少,分离时难度可能增大,且覆盖在支气管残端的面积较小;第三,本研究中由于样本量有限,特别是BPF发生率较低,研究结果可能存在偏倚或者不足,需在日后扩大样本量以行进一步的研究。
综上所述,改良PPFP覆盖支气管残端能有效减少BPF的发生,降低术后并发症发生率,缩短带管时间,不会增加手术时间及出血量。该手术方式具有临床可行性,值得在临床推广。
