消乳散结汤配合外科手术治疗非哺乳期乳腺炎临床研究
2024-04-30王洁邵春洁杨兴霞金思励朱娟英
王洁,邵春洁,杨兴霞,金思励,朱娟英
1. 嘉兴市妇幼保健院,浙江 嘉兴 314000;2. 浙江中医药大学研究生院,浙江 杭州 310000
非哺乳期乳腺炎(NPM)是一种良性非特异性炎症性疾病,本病病因不明,好发于30~40 岁非哺乳期女性[1]。临床分期为溢液期、肿块期、脓肿期、窦道期[2]。发病早期以乳房肿块、乳房脓肿为主要特征,后期可形成瘘管或窦道、溃疡,炎症反复发作,病情迁延难愈,给患者造成较大的痛苦[3]。目前,手术是治疗NPM 的主要手段。对于局限的病灶可行乳腺区段切除;合并乳头凹陷者需行乳头整形术;单发脓肿可以大号针筒抽吸治疗;多发肿块合并多发脓肿,窦道、皮肤溃烂及坏死果酱样肉芽形成的难治性NPM,需采取切开引流、刮勺搔刮坏死组织、病灶切除、乳房切除等多种方式进行治疗。开放性的手术应尽量清除肉眼可见的病灶,防止复发。病灶切除不完整易导致病情反复发作,影响预后[4]。NPM 归属于中医学乳痈范畴,中医学认为,本病病机为肝经疏泄不畅,阻滞乳络,结聚为块,加之情志抑郁,肝气不舒,乳络失疏,肿块日久化热,蒸酿成脓,以肝经郁热为主要证型。消乳散结汤为笔者根据多年临床经验,依据疏肝解郁、软坚散结、清热消痈治则得出的自拟方。本研究观察消乳散结汤配合外科手术治疗NPM 肝经郁热证的临床疗效,报道如下。
1 临床资料
1.1 诊断标准 符合《非哺乳期乳腺炎诊治专家共识》[2]中的相关诊断标准。临床表现为乳头凹陷,乳房肿块、局部溃破流脓,乳头处有脓性、黄色粉渣样分泌物,乳腺导管不同程度扩张;病理学检查显示管腔内聚集含脂质的分泌物,脓肿时有大量中性粒细胞、淋巴细胞浸润。溢液期:乳头自发性溢液,颜色为浆液色或淡黄色,可伴有少量血性液体。肿块期:突然出现乳房肿块,多数在乳头、乳晕区,肿块不规则,局部皮肤潮红,发展快。脓肿期:肿块变软,形成脓腔,溃破流出粉刺样、坏死样物质,可反复发作。窦道期:乳晕、乳头区域出现窦道导管,长时间不愈。
1.2 辨证标准 参考《中医外科学》[5]中乳痈的辨证标准辨为肝经郁热证。主症:乳腺肿块、疼痛、局部皮肤红肿;次症:乳头溢液、内陷,发热,口干口苦,情绪不安,小便短赤,大便干结;舌脉象:舌质红、苔黄腻,脉弦数或滑数。满足上述主症2项加次症2项即可辨为肝经郁热证。
1.3 纳入标准 符合诊断及辨证标准;疾病分期处于肿块期、脓肿期及窦道期;年龄20~60 岁;符合手术指征,且均愿意接受外科手术治疗;签署知情同意书。
1.4 排除标准 妊娠期妇女;乳腺癌或乳腺结节患者,乳腺结核和特异性肉芽肿性病变者;有严重皮肤疾病者;严重肝、肾功能障碍或其他基础疾病者;有精神疾病或认知功能障碍者。
1.5 剔除标准 临床资料不全,无法判断疗效者;未遵医嘱用药者;研究期间出现严重不良反应或术后出现并发症者。
1.6 一般资料 选取2019年6月—2022年12月在嘉兴市妇幼保健院治疗的96 例NPM 肝经郁热证患者,以随机数字表法分为治疗组与对照组各48例。2组均完成研究,无剔除。治疗组年龄24~55岁,平均(38.73±8.12)岁;病程12~96 d,平均(54.68±10.34)d;病变部位:左侧24 例,右侧22 例,双侧2 例;疾病分期:肿块期20例,脓肿期16例,窦道期12例。对照组年龄22~54 岁,平均(37.84±7.90)岁;病程15~92 d,平均(53.72±10.21)d;病变部位:左侧26 例,右侧18 例,双侧4 例;疾病分期:肿块期21 例,脓肿期18 例,窦道期9 例。2 组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究获得嘉兴市妇幼保健院医学伦理委员会审批(审批号:嘉妇保伦审2022研第145号)。
2 治疗方法
2 组均行外科手术治疗。单纯肿块期患者进行全麻下肿块切除或病灶区段切除术治疗;脓肿形成患者采取穿刺抽脓术治疗;严重脓肿者给予切开引流术治疗。用小号球头骨勺在彩超定位下探查管道,同时以骨勺刮除坏死肉芽组织,使用乳酸依沙吖啶溶液纱布条引流。局部水肿消退后,根据病灶大小选择合适的手术方式。窦道期患者的手术时间宜选择在瘘管基本愈合或分泌物较少的静止期,术中需完整切除瘘管、窦道及周围残留病灶。在乳晕病灶溃口处作一个小切口,充分暴露并清除病灶内坏死组织。乳晕区溃口周围有多个病灶者,切口宜选择病灶较集中处,清除病灶间隔及腔道内坏死组织,操作完成后沿切缘对位缝合乳头。
2.1 对照组 术后立即给予注射用头孢呋辛钠(浙江惠迪森药业有限公司,国药准字H20205056,规格:1.5 g/支)1.5 g 加0.9%氯化钠注射液100 mL 静脉滴注以抗感染。每天2次,治疗5 d。每天更换1次创口敷料,直至创面愈合。
2.2 治疗组 在对照组基础上于术后第2 天开始给予消乳散结汤治疗。处方:柴胡、丹参各15 g,黄芩、皂角刺、郁金各12 g,泽兰、白芥子、路路通、夏枯草各10 g,浙贝母8 g,甘草6 g。随症加减:创口红肿甚者加蒲公英、紫花地丁各10 g;创口出血量多者加茜草10 g;创口疼痛甚者加没药、乳香各10 g。药物由嘉兴市妇幼保健院中药房统一煎制,每剂400 mL,早晚各温服1次,每次200 mL。治疗14 d。
3 观察指标与统计学方法
3.1 观察指标 ①临床疗效。②中医证候积分。术后1 d、术后15 d,参照文献[6]中的中医证候量化分级标准计分。按症状无、轻度、中度、重度,主症乳腺肿块、疼痛、局部皮肤红肿分别计为0、2、4、6 分,次症乳头内陷、口干口苦、情绪不安、小便短赤、大便干结分别计为0、1、2、3 分。按症状无或有将乳头溢液、发热分别计0或2分。总分0~37分,分值越高表示症状越严重。③炎症指标水平。术后1 d、术后15 d,取患者空腹肘静脉血5 mL,以3 000 r/min 转速(离心半径15 cm)离心处理10 min,取上清液放置于-80 ℃冰箱待测。以酶联免疫吸附试验法检测血清白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)水平,以免疫比浊法检测血清C-反应蛋白(CRP)水平,试剂盒购自武汉赛培生物科技有限公司。④复发率。对治愈、显效、有效患者随访3个月、6 个月,乳腺再次出现肿块,伴红肿、疼痛者即判定为复发。
3.2 统计学方法 以SPSS24.0统计学软件处理数据。计量资料以均数±标准差()表示,组间比较采用独立样本t检验,组内术后1 d 及术后15 d 比较采用配对样本t检验;计数资料以百分比(%)表示,采用χ2检验。P<0.05表示差异有统计学意义。
4 疗效标准与治疗结果
4.1 疗效标准 术后15 d,参照文献[7]制定。疗效指数=(术后1 d 中医证候积分-术后15 d 中医证候积分)/术后1 d 中医证候积分×100%。治愈:全身症状消失,疗效指数≥90%,病灶处红肿、疼痛等症状消失,创口无创腔积液、延迟愈合;显效:全身症状明显改善,70%≤疗效指数<90%,病灶处红肿、疼痛等症状显著改善,创口无创腔积液、大部分愈合;有效:全身症状有所好转,30%≤疗效指数<70%,病灶处红肿、疼痛等症状有所减轻,创口缩小,创腔有积液;无效:全身症状无明显改善,疗效指数<30%,病灶处存在创腔积液、切口感染,创口延迟愈合。总有效率=(治愈例数+显效例数+有效例数)/总例数×100%。
4.2 2 组临床疗效比较 见表1。术后15 d,治疗组总有效率97.92%,与对照组95.83%比较,差异无统计学意义(P>0.05)。治疗组治愈率54.17%,高于对照组31.25%,差异有统计学意义(P<0.05)。

表1 2组临床疗效比较 例(%)
4.3 2 组中医证候积分比较 见表2。术后1 d,2 组中医证候积分比较,差异无统计学意义(P>0.05)。术后15 d,2 组中医证候积分均较术后1 d 降低,治疗组中医证候积分低于对照组,差异均有统计学意义(P<0.05)。
表2 2组中医证候积分比较()分
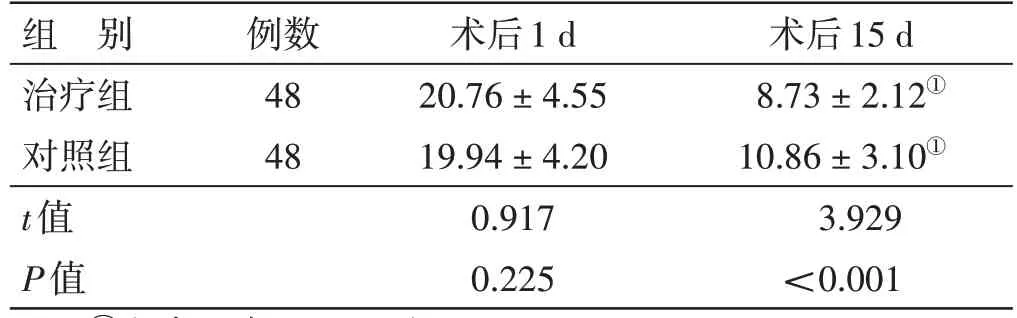
表2 2组中医证候积分比较()分
注:①与本组术后1 d比较,P<0.05
术后15 d 8.73±2.12①10.86±3.10①3.929<0.001组 别治疗组对照组t值P值例数48 48术后1 d 20.76±4.55 19.94±4.20 0.917 0.225
4.4 2 组炎症指标比较 见表3。术后1 d,2 组血清IL-6、TNF-α、CRP 水平比较,差异均无统计学意义(P>0.05)。术后15 d,2 组血清IL-6、TNF-α、CRP水平均较术后1 d降低,治疗组血清IL-6、TNF-α、CRP 水平均低于对照组,差异均有统计学意义(P<0.05)。
表3 2组炎症指标比较()
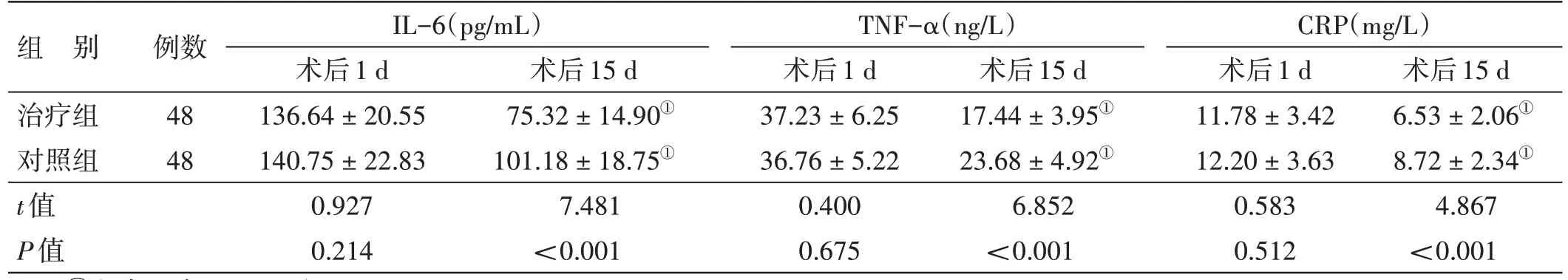
表3 2组炎症指标比较()
注:①与本组术后1 d比较,P<0.05
术后15 d 6.53±2.06①8.72±2.34①4.867<0.001组 别治疗组对照组t值P值例数48 48 IL-6(pg/mL)术后1 d 136.64±20.55 140.75±22.83 0.927 0.214术后15 d 75.32±14.90①101.18±18.75①7.481<0.001 TNF-α(ng/L)术后1 d 37.23±6.25 36.76±5.22 0.400 0.675术后15 d 17.44±3.95①23.68±4.92①6.852<0.001 CRP(mg/L)术后1 d 11.78±3.42 12.20±3.63 0.583 0.512
4.5 2 组复发率比较 见表4。随访3 个月,治疗组无复发,对照组复发率2.17%,2 组比较,差异无统计学意义(P>0.05)。随访6 个月,治疗组复发率2.13%,低于对照组13.04%,差异有统计学意义(P<0.05)。
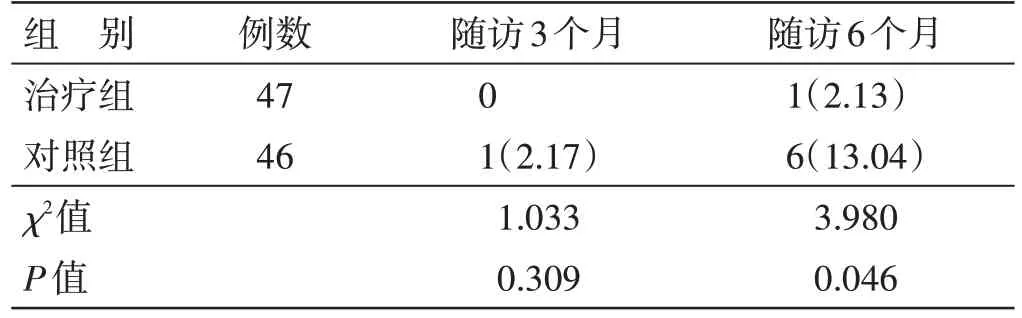
表4 2组复发率比较 例(%)
5 讨论
现代医学认为,NPM 的发病可能是乳腺导管阻塞、破裂并引起导管周围炎症导致[1]。NPM 临床可分为溢液期、肿块期、脓肿期及窦道期4个阶段,在溢液期若病情未得到及时控制,则随着病情进展,可形成肿块,甚至出现脓肿、破溃,脓肿期易形成瘘管并发生细菌感染而加重病情,甚则可导致病情反复发作。目前临床对于NPM 肿块期、脓肿期及窦道期以手术为最佳治疗方法,通过手术能有效切除病灶组织,达到根治的效果,但若遗留未彻底清除的病灶组织则易导致病情复发[8]。有研究指出,在术后给予中药治疗可提升疗效、降低复发率、促进术后恢复并改善预后[9]。
NPM 归属于中医学乳痈等范畴。中医学认为,肝郁胃热为乳痈发生的主因。本病病机为肝气郁结化热,火热熏蒸,日久化脓,阻塞乳络,凝聚成块,出现乳房红肿、疼痛,脓肿向深层形成窦道,腐肉酿脓,发为本病。治疗应遵循疏肝解郁、软坚散结、清热消痈的原则。消乳散结汤中柴胡疏肝解郁、行气止痛,黄芩清热燥湿、泻火解毒,擅治痈肿疮毒,柴胡与黄芩共为君药,柴胡善于开郁,黄芩善于泄热,两者可调肝胆气机,疏散肝胆郁热。郁金行气解郁、活血止痛,可助君药疏肝解郁,丹参活血化瘀、凉血消痈、止痛,郁金与丹参配伍可增强活血化瘀功效。白芥子温通经络、消肿散结、止痛,浙贝母散结消痈,夏枯草散结消肿、清热解毒,三者共为臣药,有消肿散结、凉血消痈、清热解毒、止痛功效。泽兰利水消肿,皂角刺活血消痈、托毒排脓,路路通利水通经,三者共为佐药,有托脓生肌、利水消肿之功。甘草调和诸药,为使药。诸药合用,共奏疏肝解郁、清热解毒、活血化瘀、凉血消痈、通经止痛之功。术后创口红肿甚者加蒲公英、紫花地丁,有消肿、散结、凉血功效;创口出血量多者加茜草,有凉血止血作用;创口疼痛甚者加没药、乳香,有活血散瘀、通经止痛作用。药理学研究表明:柴胡的活性成分柴胡皂苷有抑制细菌、抗炎、抗病毒作用[10];郁金含姜黄素、挥发油等活性成分,有抗病毒、杀菌作用[11];夏枯草果实、茎叶提取物可介导TNF-α 表达,调节炎症细胞因子平衡[12];浙贝母含生物碱、总皂苷、黄酮类等活性成分,有抑制金黄色葡萄球菌分泌、镇痛、抗炎、抗溃疡等作用[13];路路通含挥发油、没食子酸及桦木酮酸等活性成分,有抑制炎性介质、细菌及真菌分泌的作用[14];丹参含丹参酮、萜类、酚酸类等成分,有改善微循环、抗炎、抗痤疮等作用[15];皂角刺含三萜、香豆素、黄酮等成分,有抑制血栓形成、抗凝血、抗菌及抗炎作用[16]。
本研究结果显示,术后15 d,治疗组治愈率高于对照组(P<0.05),中医证候积分低于对照组(P<0.05)。提示消乳散结汤配合外科手术治疗NPM 肝经郁热证,有助于提升治愈率,缓解临床症状。在NPM 的发生、发展过程中,机体自身免疫介导的炎症反应发挥重要作用。CRP 为急性时相反应蛋白,当机体发生炎症反应或受感染时,在短时间内其表达水平可迅速上升,可将其作为反映NPM 感染或炎症状态的特异性指标[17]。血清IL-6 在机体应激反应、免疫调控中具有重要作用,其表达水平与乳腺炎的炎症反应严重程度呈正相关,当机体受到炎症刺激后,其可大量释放[18]。TNF-α为促炎症细胞因子,主要由单核巨噬细胞分泌,可参与炎症反应、免疫反应及细胞凋亡,当乳腺局部脓肿或损伤时该指标水平升高[19]。术后15 d,治疗组血清IL-6、TNF-α、CRP 水平均低于对照组(P<0.05)。提示本研究所用疗法治疗NPM 肝经郁热证有助于减轻机体炎症反应。此外,对2 组治疗有效的患者进行随访发现,2 组患者分别因手术未彻底清除病灶组织、乳腺导管狭窄堵塞、内分泌紊乱等原因导致病情复发。治疗组随访6 个月的复发率低于对照组(P<0.05)。表明以消乳散结汤配合外科手术治疗NPM 肝经郁热证有利于降低复发率。
综上所述,消乳散结汤配合外科手术治疗NPM肝经郁热证疗效显著,可有效缓解症状,减轻炎症反应,减少复发率,值得临床推广和应用。
