双葛解酒方联合盐酸纳洛酮注射液治疗急性酒精中毒非昏迷期患者临床研究
2024-04-30邬丹琴周佳龙熊鑫浩
邬丹琴,周佳龙,熊鑫浩
1. 海宁市中医院急诊科,浙江 海宁 314400;2. 嘉善中医院急诊科,浙江 嘉善 314100
急性酒精中毒(AAI)是指短时间内摄入大量的酒精或者含酒精(乙醇)的饮料,引发中枢神经系统先兴奋后抑制的异常状态[1],分为行为异常和意识异常,严重者可引起重要脏器功能障碍,引发呼吸、循环衰竭,危及患者的生命安全[2]。本病临床表现为头晕、呕吐、步态不稳、颜面苍白、皮肤湿冷,甚至发生昏迷[3]。临床治疗AAI 可应用促酒精代谢药、镇静剂等加速酒精在体内的代谢,促进患者清醒,但常规疗法并不能有效保护肝脏功能。中医学认为,酒为大热有毒之品,是湿毒热邪,故解酒方剂常以寒治热,组方多用寒性、凉性药物配伍[4]。临床中,笔者拟用双葛解酒方治疗AAI非昏迷期患者,观察其临床疗效及保肝护肝效果,结果报道如下。
1 临床资料
1.1 诊断标准 符合《急性酒精中毒诊治共识》[5]有关AAI 的诊断标准。满足以下2 项并排除其他中毒即可诊断:过度饮酒史;情绪烦躁、易激动、语无伦次,步态运动不调、行为粗鲁、意识清醒,颜面苍白、皮肤湿冷,血压、呼吸、心律失常,大小便失禁等,且血液或呼出气体酒精检测乙醇浓度≥50 mg/dL。昏迷评级参考格拉斯哥昏迷评级(GCS)标准[6]:13~15 分为轻度意识障碍;9~12 分为中度意识障碍;8 分以下为昏迷。酒精中毒分级参考《〈慢性酒精中毒性脑病诊治中国专家共识〉解读》[7]有关标准:轻、中度中毒表现为语无伦次,但不具备攻击行为,轻度运动不协调,神经反射正常;重度表现为昏睡状态,或伴神经系统功能障碍,出现错幻觉或惊厥表现。
1.2 辨证标准 参照《急性酒精中毒中医诊疗专家共识》[8]中有关酒毒肝胆证的诊断标准。主症:头目胀痛、恶心呕吐、狂躁易怒、胁腹胀满;次症:面红目赤、黄疸、口苦口渴;舌脉:舌质红或绛、苔黄,脉弦数。
1.3 纳入标准 符合AAI 诊断标准和酒毒肝胆证辨证标准;年龄20~50岁;明确有过量酒精或含酒精饮料摄入史;经检测呼气乙醇浓度在50 mg/dL 及以上;GCS 评分为12 分以上;酒精中毒分级为轻、中度;家属知情并签订知情同意书。
1.4 排除标准 酒精中毒后再次服用其他药物出现复合中毒者;伴有严重基础疾病者;酒精中毒后出现外伤者;合并重要脏器损伤、凝血系统异常及内分泌失调者;精神障碍者。
1.5 一般资料 选择2019 年1 月—2021 年9 月海宁市中医院急诊科收治的AAI 非昏迷期患者90 例作为研究对象,按简单随机法分为对照组与试验组各45 例。对照组男27 例,女18 例;平均年龄(37.45±6.25)岁;中毒分期:兴奋期26 例,共济失调期19 例;平均GCS 评分(12.95±0.45)分;中毒程度:轻度30 例,中度15 例。试验组男29 例,女16 例;平均年龄(36.97±6.37)岁;中毒分期:兴奋期27 例,共济失调期18 例;平均GCS 评分(13.05±0.55)分;中毒程度:轻度31 例,中度14 例。2 组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经海宁市中医院医学伦理委员会审批通过。
2 治疗方法
2 组患者入院后均置于独立病房,嘱咐家属或陪同人员加强言语安慰和活动时的搀扶,避免跌倒,行心电监测,氧气吸入,注意保暖。
2.1 对照组 采用常规对症治疗。盐酸纳洛酮注射液(广东星昊药业有限公司,国药准字H20208004)加入0.9%氯化钠溶液250 mL中静脉滴注,滴速以0.4 mg/h为宜,其中轻度中毒每天使用盐酸纳洛酮注射液剂量为1 mg,中度中毒为1.2 mg;若症状无明显改善则于1 h 后再次应用纳洛酮0.6 mg,加入0.9%氯化钠溶液250 mL 中静脉滴注,直至神志和肢体活动恢复正常。预防性护胃、补液和对症支持治疗,防止患者呕吐误吸、窒息,预防低血糖、脑水肿等并发症,维持水电解质平衡。
2.2 试验组 在对照组基础上加用双葛解酒方治疗。处方:葛花、葛根、冰片、石菖蒲、川牛膝各10 g,丁香、食醋各3 g。前6 味药研磨成粉,加入食醋及适量温水冲调至250 mL,口服,每天1次。
2组均治疗2 d。
3 观察指标与统计学方法
3.1 观察指标 ①临床疗效。②中医证候评分。治疗前后参照《急性酒精中毒中医诊疗专家共识》[8]、《中药新药临床研究指导原则(试行)》[9]对酒毒肝胆证主、次症进行评分,主症包括头目胀痛、恶心呕吐、狂躁易怒、胁腹胀满;次症包括面红目赤、黄疸、口苦口渴;并计算总分,满分36 分,分数越高提示证候越严重,评分标准见表1。③呼气酒精浓度。检测治疗前及治疗1、4 h 后患者的呼气酒精浓度,采用深圳市威尔电器有限公司生产的WAT89EC-8型呼出气体酒精含量测量仪,酒精浓度测量区间为0~400 mg/100 mL。④肝功能指标。治疗前后采用酶联免疫吸附法测定静脉血中丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、谷氨酰转肽酶(GGT)水平。⑤不良反应发生率。包括上消化道出血、低血糖、低血压、急性肝损伤的发生情况。

表1 中医证候评分评分标准
3.2 统计学方法 采用SPSS22.0 统计学软件分析数据。计数资料以百分比(%)表示,采用χ2检验或校正χ2检验;计量资料符合正态分布者以均数±标准差()表示,采用两独立样本t检验或配对样本t检验。P<0.05为差异有统计学意义。
4 疗效标准与治疗结果
4.1 疗效标准 参考《中医病证诊断疗效标准》[10]中有关标准,并结合中医证候评分变化评定疗效。治愈:临床表现基本或完全消失,中医证候评分减少≥90%;显效:临床表现明显减少,中医证候评分减少70%~89%;有效:临床表现部分减少,中医证候评分减少30%~69%;无效:临床表现不变或加重,证候评分减少<29%。
4.2 2 组临床疗效比较 见表2。治疗后,试验组总有效率为91.11%,对照组为73.33%,2 组比较,差异有统计学意义(P<0.05)。
4.3 2 组治疗前后中医证候评分比较 见表3。治疗前,2 组头目胀痛、恶心呕吐、狂躁易怒、胁腹胀满、面红目赤、黄疸、口苦口渴评分及总分比较,差异均无统计学意义(P>0.05);治疗后,2 组上述各项评分均较治疗前降低(P<0.05),且试验组各项评分均低于对照组(P<0.05)。
表3 2组治疗前后中医证候评分比较()分

表3 2组治疗前后中医证候评分比较()分
注:①与本组治疗前比较,P<0.05;②与对照组治疗后比较,P<0.05
治疗后1.97±0.45①②2.05±0.35①②2.13±0.65①②2.12±0.56①②1.17±0.27①②1.19±0.27①②1.23±0.29①②11.86±2.84①②证 候头目胀痛恶心呕吐狂躁易怒胁腹胀满面红目赤黄疸口苦口渴总分对照组(例数=45)治疗前3.95±1.25 3.75±1.23 3.72±1.13 3.56±1.03 2.69±0.75 2.57±0.73 2.73±0.79 22.97±6.91治疗后2.25±0.56①2.31±0.47①2.47±0.78①2.57±0.65①1.37±0.36①1.41±0.36①1.42±0.39①13.80±3.57①试验组(例数=45)治疗前4.37±1.35 3.76±1.13 3.69±1.07 3.74±1.05 2.72±0.76 2.62±0.69 2.59±0.73 23.49±6.78
4.4 2 组治疗前后呼气酒精浓度比较 见表4。治疗前,2组呼气酒精浓度比较,差异无统计学意义(P>0.05);治疗4 h 后,2 组呼气酒精浓度均较治疗前及治疗1 h 降低(P<0.05),并呈下降趋势(P<0.05),且试验组相同时间点呼气酒精浓度均低于对照组(P<0.05)。
表4 2组治疗前后呼气酒精浓度比较()mg/dL
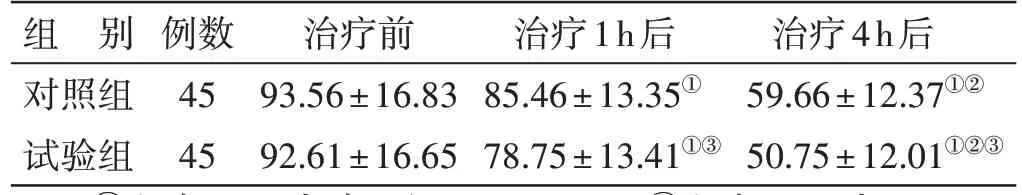
表4 2组治疗前后呼气酒精浓度比较()mg/dL
注:①与本组治疗前比较,P<0.05;②与本组治疗1 h 后比较,P<0.05;③与对照组相同时间点比较,P<0.05
治疗4h后59.66±12.37①②50.75±12.01①②③组 别对照组试验组例数45 45治疗前93.56±16.83 92.61±16.65治疗1h后85.46±13.35①78.75±13.41①③
4.5 2 组治疗前后肝功能水平比较 见表5。治疗前,2 组ALT、AST、GGT 水平比较,差异均无统计学意义(P>0.05);治疗后,2组上述3项肝功能指标水平均较治疗前降低(P<0.05),且试验组3 项指标水平均低于对照组(P<0.05)。
表5 2组治疗前后肝功能水平比较()U/L
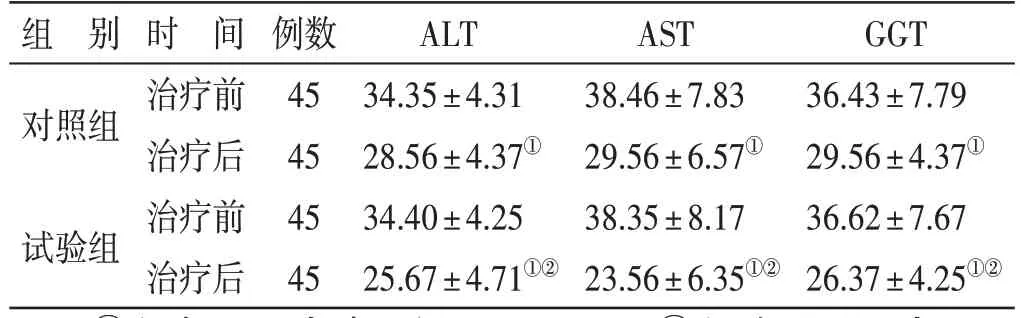
表5 2组治疗前后肝功能水平比较()U/L
注:①与本组治疗前比较,P<0.05;②与对照组治疗后比较,P<0.05
GGT 36.43±7.79 29.56±4.37①36.62±7.67 26.37±4.25①②组 别对照组试验组时 间治疗前治疗后治疗前治疗后例数45 45 45 45 ALT 34.35±4.31 28.56±4.37①34.40±4.25 25.67±4.71①②AST 38.46±7.83 29.56±6.57①38.35±8.17 23.56±6.35①②
4.6 2 组不良反应发生率比较 见表6。试验组不良反应发生率为17.77%,对照组为44.44%,2 组比较,差异有统计学意义(P<0.05)。
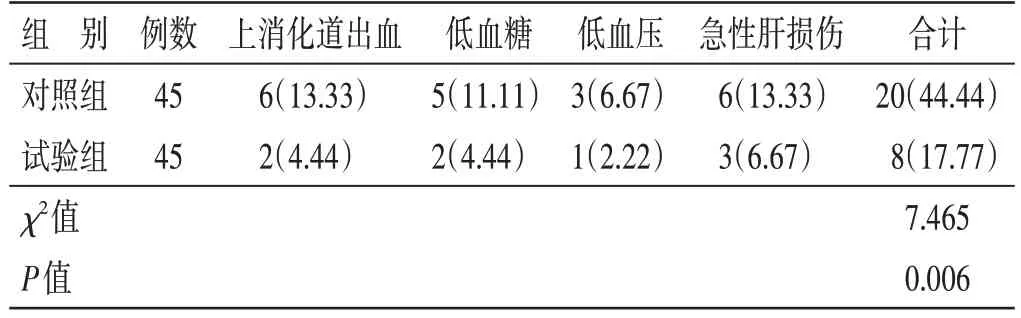
表6 2组不良反应发生率比较 例(%)
5 讨论
AAI也称急性乙醇中毒,是指过量酒精或含酒精的饮料引起的神经系统从兴奋到抑制的急性功能紊乱状态。酒精进入人体后,经消化道吸收入血,大部分通过肝脏代谢,少部分通过肾脏、皮肤、呼吸排出,乙醇在肝脏内氧化成乙醛,再氧化成乙酸,最终生成二氧化碳和水,过量饮酒时当乙醇、乙醛代谢物超过肝脏负担,则可引起中毒,进而损害神经系统、消化系统、心脏等。现代医学临床针对AAI主要以对症治疗为主,常用还原型谷胱甘肽静脉给药,以促进乙醇在体内的代谢,清除自由基,保护肝细胞;配合盐酸纳洛酮缓解乙醇对中枢神经的损害,但是对AAI引起的胃肠道、心脑肾损伤等没有明确效果[11]。
中医学认为,饮酒过度,湿热郁蒸,脾胃失司,肝气横逆犯胆,致胆液外泄。酒毒伤人起病急,初伤脾胃,而后伤肝胆,再而攻心,故解酒毒应以清热祛湿、健脾健胃、清肝利胆、调神益气为基本治疗原则,辅以调和脏腑,促进排泄。中医典籍中对解酒方药有着丰富的记载,解酒方中出现频率最高的药物为葛花、葛根,本研究采用的双葛解酒方基于古方及笔者临床经验拟定,由葛花、葛根、冰片、石菖蒲、丁香、川牛膝等组成,方中葛花味甘平微苦、性微寒,有解酒醒脾、止血之功效;葛根味甘性凉,有解肌退热、生津止渴、活血醒酒之功效;冰片味苦、性微寒,有清热生肌之功效;石菖蒲味辛、苦、性温,有化湿和胃、开窍宁神之功效;丁香味辛、性温,有温中降逆、温肾补阳之功效;川牛膝味甘、性平,有活血祛瘀、利尿通淋之功效。诸药合用,共奏醒酒解毒、消呃止吐、开窍宁神、利尿排毒之功效。现代药理学研究结果表明,双葛解酒方中葛花提取物能够增强乙醇脱氢酶和细胞膜的活性,加速乙醇、乙醛的代谢[12]。葛根中的葛根素能够通过抑制中枢内β2内啡肽的释放来增强清除氧自由基、减轻脂质过氧化,从而改善脑功能[13]。丁香具有镇痛、麻醉的作用,可以抗氧化,清除氧自由基[14]。冰片能够改善脑组织缺血、缺氧,抑制环氧化酶的活性,起到保护脑细胞的作用[15]。石菖蒲能够抑制中枢神经兴奋,缓解患者的躁郁状态[16]。川牛膝能够改善血液循环,促进乙醇代谢产物排出[17]。
本研究结果显示,治疗后试验组总有效率高于对照组,中医证候评分、呼气酒精浓度均低于对照组。说明双葛解酒方能够改善AAI非昏迷期患者的临床症状,降低体内酒精浓度,从而提高疗效。治疗后试验组ALT、AST、GGT 水平及不良反应发生率均低于对照组,说明双葛解酒方能够有效保护肝脏,减少治疗过程中产生的各种不良反应,具有良好的用药安全性。
综上所述,双葛解酒方能够改善AAI非昏迷期患者的临床症状,提高疗效,促进乙醇的代谢及排出,有效保护肝脏,且不良反应较少,具有一定的临床应用价值。
