微习惯式肺康复护理对COPD患者康复依从性及治疗效果的影响
2024-04-30黄平陈文利曾秋璇何薇
黄平 陈文利 曾秋璇 何薇
广州医科大学附属第一医院呼吸与危重症医学部,广州 510000
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一种持续气流受限的慢性肺部疾病,具有患病率高、病死率高和社会资源消耗高的特点[1]。肺康复训练为治疗COPD 的非药物策略,可有效改善患者的预后和生存质量[1-5]。但COPD 康复训练措施较多,对患者的自我管理能力要求较高,可能会导致患者的自我效能降低,治疗依从性变差[6]。微习惯是通过建立和实现微小到不可能失败的目标,提高自我效能,是一种有效的习惯养成策略。目前,主要应用在教育领域,指导学生养成良好的行为习惯[7-9]。改良微习惯实施步骤分为明确微习惯项目、建立触发机制、建立激励机制和记录评估完成情况。本研究应用微习惯模式对COPD 患者进行肺康复护理,提高了患者的康复依从性及治疗效果。现报道如下。
资料与方法
1.一般资料
本研究为随机对照试验。选取2021 年3 月至2022 年7 月在广州医科大学附属第一医院呼吸与危重症医学部住院治疗的112例COPD 患者纳入研究。(1)纳入标准:①根据慢性阻塞性肺疾病全球倡议(global initiative for chronic obstructive lung disease,GOLD)2021 年修订版COPD 诊断标准[1]:符合C 组和D 组诊断的患者;②同意参与本研究并签署知情同意书;③年龄≥40岁;④无认知障碍,有家属陪同参与,沟通能力良好,肢体协调。(2)排除标准:体质极度衰弱;并发症严重或伴其他慢性呼吸系统疾病。(3)剔除标准:无法完成干预计划、无法定期复诊、不配合随访;患者要求退出研究。将患者按照随机数字表法分为对照组和试验组。在研究期间,对照组4 例患者因身体原因退出研究,7 例患者失去联系,2 例患者主动提出退出研究。试验组3 例患者因身体原因退出研究,5 例患者失去联系,5 例患者主动要求退出研究。最终纳入研究的患者86 例,对照组43 例,试验组43 例,两组的性别、年龄、文化程度、病程和病情程度等比较,差异均无统计学意义(均P>0.05)(表1)。

表1 两组COPD患者一般资料比较
本研究符合《世界医学会赫尔辛基宣言》的基本原则要求。
2.方法
2.1.试验组采用微习惯式肺康复护理 确定微习惯的强度:设定患者在最困难的情况下可完成的习惯强度,维持该强度不变执行,提高自我效能。确定微习惯的项目:根据患者急需解决的问题设定≤4个微习惯项目。微习惯的实施步骤:确定微习惯式肺康复护理的强度和项目、建立微习惯式肺康复的触发机制、建立微习惯式肺康复的激励机制、记录评估完成情况,具体实施情况如下。(1)确定微习惯式肺康复护理的强度和项目:在患者入院48 h内完成康复评估,确定患者在急性期可接受的最高强度,根据患者急需解决的问题设定4 个微习惯项目。①呼吸训练[10-12]。指导患者进行腹式呼吸训练,增强膈肌的耐力和肌力。训练强度:每天3 次,每次10 min,每周训练≥3 天。②运动训练[13-16]。指导患者进行郑氏卧位康复操结合呼吸调整的节能训练,增强呼吸肌肉和全身骨骼肌肉的力量,卧位康复操包括拉伸起坐、桥式运动和空中踏车3 个动作。训练强度:在3 min内用最大的力气和最快的速度做郑氏卧位康复操,取运动数量的60%~80%作为每次运动的基数,每天3 次,每周≥3 d。呼吸训练和运动训练过程的安全监测:患者如运动后出现疲劳、气促和疼痛等症状,10 min 内恢复可不做特殊处理;如出现Borg评分≥15分(感觉吃力)、心率超过基础值±20%、收缩压<90 mmHg(1 mmHg=0.133 kPa)或>180 mmHg、经皮动脉血氧饱和度(SpO2)<88%等情况则停止运动。③气道廓清[17-20]。主动循环呼吸技术:包括呼吸控制、胸廓扩张和用力呼气技术的组合,腹式呼吸3~5 次-呼吸控制2~3 次-用力呼气2~3 次-腹式呼吸3~5 次。康复强度:每天3 次,每次5 个循环,直到患者肺部炎症好转或痊愈为止。④全程健康教育[21-24]。健康教育可提高患者对疾病的认知,增强自我管理能力和依从性。住院期间由肺康复专科护士对患者进行一对一的健康宣教,包括疾病的病因、发展和预后,指导患者康复训练,发放健康手册。住院期间每周进行1 次小讲课,授课的内容为肺康复知识和病友康复经验分享。(2)建立微习惯式肺康复的触发机制。微习惯的益处在于在特定的情景下触发的惯性行为对个人更加有利,时间、行为和场景等触发因素可节省临时决策和维持意志力所消耗的精力。根据COPD 患者的生活模式和常规治疗方案,为了实现康复效果最大化,将肺康复项目与患者的生活习惯、起床入睡的时间和吸入药物的治疗方案结合,建立COPD患者的微习惯式肺康复触发机制。具体实施流程:早上准时起床-吸入药物-漱口-呼吸训练-运动训练-气道廓清-散步;晚上睡前运动训练-呼吸训练-气道廓清-吸入药物-漱口-入睡。(3)建立微习惯式肺康复的激励机制:适当的激励可恢复患者意志力,促使患者坚持康复计划。通过建立激励机制可以让患者坚持养成良好的康复微习惯,提高患者对康复治疗的兴趣,从3 个方面(医务人员激励、病友支持、家属支持)建立COPD 患者微习惯式肺康复的激励机制。①医务人员激励方面:与患者积极的互动,给予鼓励性的指导,建立康复追踪表格,记录完成情况,动态评估患者日常生活能力,展示肺康复训练对于患者的意义,形成正向反馈。②病友支持方面:每周进行健康小讲课,授课内容包括疾病健康宣教和病友康复经验分享,由取得较好成效的肺康复病友进行经验分享,使患者获得肺康复训练执行的动力和信心;建立COPD 病友群,患者在群里可以获取疾病康复知识和讲述治疗历程,形成病友支持激励模式[23-24]。③家属支持方面:家属全程参与康复的学习和训练,出院后由家属和肺康复护士共同督促患者完成训练计划,家属参与型的肺康复模式可以提高COPD 患者康复训练的依从性和康复效果[25]。(4)记录评估完成情况:设置康复表格,记录每次康复训练完成的情况。使用康复表格可以帮助患者清楚了解每天的康复项目内容、强度、频率和安全阈值,同时可记录和追踪患者康复训练的完成情况。对患者而言,既是对康复微习惯行为的观察,亦是其康复成就的记录。康复的过程中应注意摆脱高期望值,不可随意更改康复处方,可以鼓励超额完成,但达到也需及时鼓励。
2.2.对照组进行常规肺康复训练 康复项目与试验组的项目相同,包括呼吸训练、运动训练、气道廓清和健康教育。两组不同在于:(1)对照组的护理康复强度为动态评估、及时调整,而试验组的康复强度设定在基数不变;(2)对照组无康复触发机制,按照康复项目完成康复内容,无特定的康复流程;(3)对照组只有医务人员的激励,无病友支持和家属支持。两组康复护理方法比较见表2。

表2 两组慢性阻塞性肺疾病患者康复护理方法比较
2.3.出院随访 两组患者在出院后2 周、4 周和3 个月时,通过居家、肺康复门诊或者视频等方式进行随访,评估患者肺康复呼吸训练和运动训练执行情况。
3.观察指标
(1)康复依从性:根据患者肺康复执行的程度进行评价,将患者主动完成每日康复计划判定为完全依从;患者需要家属或护理人员的督促与提醒才能完成康复计划判定为较依从;患者在家属的督促下仍未能执行康复训练,拒绝配合为不依从。根据患者反馈的康复表格,将完全依从和较依从的康复训练天数占需完成的总天数的百分比来衡量患者的依从性,在干预3 个月后进行汇总。(2)6 min 步行试验(6 min walk test,6MWT)[26]:干预3个月后,参考美国胸科协会(American Thoracic Society,TS)的指南进行评估。(3)肺功能评估:呼气流量峰值占预计值百分比(PEF% pred)和第1秒用力呼气量占预计值百分比(FEV1% pred),由肺康复专科护士为患者采集,嘱患者至少吹3 次,取最高值,3 次结果差异应<5%。在肺康复训练干预3个月后进行评估。
4.统计学方法
采用统计学软件SPSS 20.0 进行统计分析,计数资料以频数和百分率(%)描述,采用χ2检验进行组间比较;符合正态分布的计量资料以均数±标准差(±s)表示,采用独立样本t检验进行组间比较,P<0.05为差异有统计学意义。
结果
肺康复训练干预3 个月后,试验组的康复依从性、6MWT、PEF% pred、FEV1% pred水平均高于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组慢性阻塞性肺疾病患者康复依从性、肺功能比较(± s)
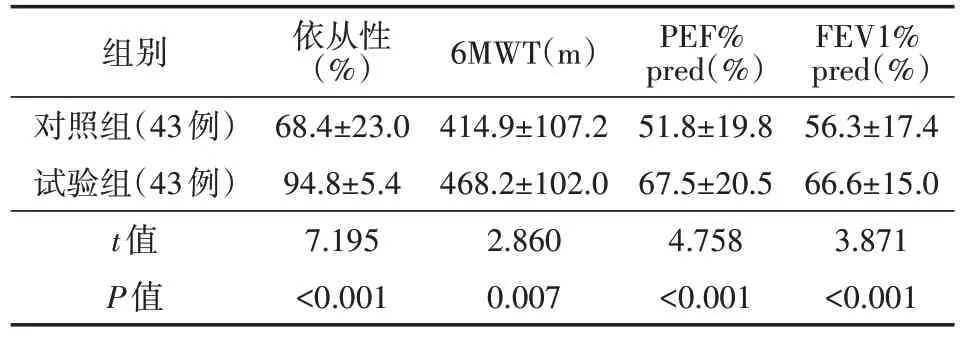
表3 两组慢性阻塞性肺疾病患者康复依从性、肺功能比较(± s)
注:对照组进行常规肺康复训练,试验组在此基础上应用微习惯式肺康复护理;6MWT 为6 min 步行试验,PEF% pred 为呼气流量峰值占预计值百分比,FEV1% pred 为第1 秒用力呼气量占预计值百分比
FEV1%pred(%)56.3±17.4 66.6±15.0 3.871<0.001组别对照组(43例)试验组(43例)t值P值依从性(%)68.4±23.0 94.8±5.4 7.195<0.001 6MWT(m)414.9±107.2 468.2±102.0 2.860 0.007 PEF%pred(%)51.8±19.8 67.5±20.5 4.758<0.001
讨论
微习惯式肺康复护理可提高COPD 患者的康复依从性,这与同伴支持和家属参与式的肺康复护理可提高患者康复依从性的研究结果相符[23-25]。分析原因为:(1)可以提高患者的自我效能,在症状急性发作时进行康复评估,确定患者在最艰难的情况下都能完成的康复项目和强度,扩宽了患者的舒适圈,降低执行难度,减少意志力消耗,克服了“执行难”的问题;通过表格记录执行情况,形成正向反馈;通过病友分享让患者建立“他行,我也行”的信念,激励患者康复的信心,克服了“坚持难”的问题;(2)可以提高患者的主观能动性,通过对健康教育和康复成效的及时反馈,让患者明白肺康复训练的目的是为了自我的健康,坚持训练可延缓病情进展,提高生活质量[27];(3)防止遗忘,将患者的康复项目与COPD 患者常规的治疗方法和生活习惯相结合,提高了执行的可能性。
Narotzki等[28]、Gremeaux等[29]发现COPD患者进行12周或更长时间的中等强度锻炼后,明显改善了6MWT 距离,这与本研究的结果相符。分析其原因:(1)卧位康复操可以改善患者的运动能力,运动方案中的拉伸起坐主要锻炼的肌肉是肱二头肌、肱三头肌、腹肌、股直肌,空中踩车主要锻炼的肌肉是下肢肌肉(股直肌、股外侧肌)及腹肌、膈肌,桥式运动主要锻炼的肌肉是腰背部肌肉,所以卧位康复操是一套能够锻炼四肢肌肉、腹部肌肉、腰背部肌肉、呼吸肌肉的简易实用的训练方法,可提高患者的运动耐力。(2)呼吸与运动配合,节能高效,在训练过程中,呼吸形式、呼吸时相和呼吸节奏与康复操互相配合,兴奋呼吸的同时,可避免因屏气而诱发基础疾病。(3)运动训练可以改善心肺功能、缓解呼吸困难和疲劳程度,提高患者日常活动能力。
研究发现,肺康复训练可改善COPD 患者的肺功能,提高生活质量[30-34],本研究与其研究结果相符。分析其原因:(1)微习惯式康复护理通过建立微小到不可能失败的康复目标,提高了患者的执行力和依从性,结合家庭参与式肺康复护理模式,让患者养成康复训练的习惯[25];(2)改善气道阻塞的情况,主动呼吸循环技术进行气道廓清,可以减轻气道的炎症情况,保持呼吸道通畅;(3)锻炼呼吸肌肉,呼吸训练和非药物的气道廓清技术可提高吸气肌和呼气肌的肌力和耐力;(4)改善小气道塌陷情况,小气道因为没有软骨支持,炎症刺激会导致气道痉挛、塌陷,腹式呼吸和用力呼气排痰使气管的Martin 通道、Lambert 通道和Kohn 孔保持畅通,从而改善小气道的塌陷情况[35]。
综上所述,微习惯式肺康复护理可以提高COPD 患者的康复依从性和运动耐力,改善肺功能或延缓肺功能下降的速度,值得临床推广应用。但是本研究的样本量较少,随访时间不长,无法得出微习惯式肺康复护理模式对COPD患者远期的影响。所以,在往后的研究中,可以增加样本量,延长干预时间,观察COPD 患者长期低强度肺康复护理与中高强度短期的肺康复护理获益的差异性,提高临床治疗效果。
利益冲突所有作者均声明不存在利益冲突
作者贡献声明黄平:酝酿和设计试验,实施研究,采集数据,分析/解释数据,起草文章,统计分析;陈文利:采集数据,分析/解释数据,对文章的知识性内容作批评性审阅,获取研究经费;曾秋璇:酝酿和设计试验,实施研究,对文章的知识性内容作批评性审阅,行政、技术或材料支持;何薇:采集数据,分析/解释数据,对文章的知识性内容作批评性审阅,行政、技术或材料支持,指导
