个体强化指导对老年OSAHS 患者持续气道正压通气治疗早期依从性的影响
2024-04-24邵川董肖琦何一兵赵海英汤耀东
邵川,董肖琦,何一兵,赵海英,汤耀东
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea-hypopnea syndrome,OSAHS)是最常见的睡眠呼吸障碍,在成人中的患病率为9%~38%,老年人群患病率显著高于中青年[1]。未经治疗的OSAHS与多种并发症和不良临床后果密切相关,包括心脑血管疾病、糖尿病等,导致患者生活质量下降,死亡率增加[2-4]。持续气道正压通气(continuous positive airway pressure,CPAP)是中重度OSAHS的一线治疗方法,具有很好的疗效,但临床上很大一部分患者对CPAP 治疗依从性差。既往研究发现老年OSAHS患者对CPAP的依从性较差[5],且老年患者中治疗依从性随着年龄增长进一步下降[6]。老年OSAHS 患者治疗依从性差可能跟多种因素有关,如老年OSAHS 患者症状不典型、认知不足、社会和心理支持欠缺以及治疗相关不良反应得不到及时处理等。为此本研究制定了早期随访时的个体强化指导和支持措施,观察其对老年OSAHS 患者CPAP 治疗依从性的影响,现报道如下。
1 资料与方法
1.1 一般资料 收集2018 年1 月至2021 年12 月在宁波市医疗中心李惠利医院接受整夜多导睡眠监测(polysomnography,PSG)(Alice 5,美国Respironics 公司)并诊断为OSAHS 的成人患者,入组标准如下:年龄≥65 岁,诊断为中重度OSAHS,且愿意接受CPAP 治疗。排除标准:(1)既往接受过CPAP治疗;(2)合并II 型呼吸衰竭,或存在CPAP 治疗禁忌证;(3)合并精神疾病或认知功能障碍;(4)临床资料不全。本研究筛选出愿意接受CPAP 的中重度老年OSAHS 患者53 例,最终入组49 例,年龄65 ~81 岁,其中男36 例,女13 例。OSAHS 的诊断依据中国医师协会睡眠医学专业委员会发布的《成人阻塞性睡眠呼吸暂停多学科诊疗指南》[7],即呼吸暂停低通气指数(apnea-hypopnea index,AHI)≥5 且伴有OSAHS 典型症状;或AHI≥15 伴或不伴OSAHS 相关症状,其中15≤AHI <30 为中度,AHI≥30 为重度。本研究获得宁波市医疗中心李惠利医院医学伦理委员会批准,所有研究对象均同意参加本研究并签署书面知情同意书。
1.2 方法
1.2.1 资料采集和研究方法 记录患者的性别、年龄、身高、体质量,计算患者体质量指数(BMI),记录患者基线AHI。在开始CPAP 治疗前给予疾病相关知识的宣教及CPAP 治疗的指导,随后患者在家进行为期1周的初始治疗(ResmedS9Eescapeauto,澳大利亚Resmed 公司)。在CPAP 治疗期间不给予任何与OSAHS相关的药物治疗。1 周后至医院复诊,记录平均残留AHI、平均漏气量、每周使用CPAP≥4h的天数和不良反应,计算依从性良好的患者比例。依从性良好的标准为每晚使用CPAP 超过4 h 的天数≥70%[8]。在1 周治疗后随访时给予个体强化治疗,具体方法如下。随后患者在家继续进行治疗,在治疗第2 周后再次随访记录治疗相关数据、依从性和不良反应。
1.2.2 个体强化指导 在治疗1 周后随访时患者携带CPAP 设备至医院,由本院睡眠医学专业医师根据患者治疗实际情况给予个体强化指导,包括:(1)再次进行OSAHS 及其危害和CPAP 治疗的原理及获益等相关知识宣教,提高患者对疾病和治疗的认知,消除可能存在的紧张和恐惧心理。(2)检查患者鼻罩/口鼻面罩佩戴的方法和松紧度,必要时更换鼻罩大小和材质,提高鼻罩佩戴的舒适性。(3)根据患者第1 周的治疗反应和相关数据,进行适当的CPAP压力范围和参数调节,包括起始压力、最高压力、延迟升压和呼气相压力释放等。(4)积极处理治疗相关不良反应,如减少张口呼吸、加用加热湿化器等减轻口干/鼻干;调节鼻罩松紧度,外用减压贴避免面部皮损,对于过敏者更换鼻罩材料;调节鼻罩,减少鼻罩周围漏气消除眼部刺激;训练经鼻呼吸减少张口呼吸,同时下调CPAP最高压力,减轻胃肠胀气;对于治疗期间主诉胸闷、呼气困难者给予调节起始压力、限制最高压力;对于入睡困难者调节延迟升压时间。
1.3 统计方法 采用SPSS 22.0 统计软件进行分析,计量资料以均数±标准差表示,采用配对t 检验;计数资料采用2检验。P <0.05 表示差异有统计学意义。
2 结果
2.1 临床资料 49 例患者中男36 例,女13 例;平均年龄(68.5±3.4)岁;平均BMI(27.14±3.02)kg/m2;平均AHI(49.40±18.85)。其中中度OSAHS 患者9例,重度40 例。入组患者的合并疾病均处于稳定期,合并高血压9 例,合并冠心病4 例,合并2 型糖尿病5 例,既往脑梗死3 例,均规律使用相关药物治疗。
2.2 个体强化指导前后CPAP治疗相关参数和依从性 个体强化指导前后平均残留AHI 及平均漏气均低于指导前(均P <0.05),而使用≥4 h 的天数及依从性良好率均高于指导前(均P <0.05),见表1。
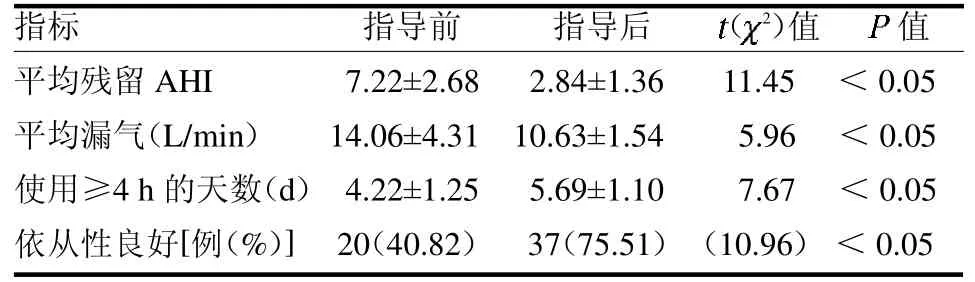
表1 个体强化指导前后平均残留AHI、漏气量和依从性比较
2.3 个体强化指导前后治疗相关不良反应 个体强化指导后鼻干/口干、面部皮损/过敏、结膜充血和入睡困难/失眠的发生率均较指导前减少(均P<0.05),胃肠胀气/胸闷和幽闭恐怖的发生率在个体强化指导前后差异均无统计学意义(均P >0.05),见表2。
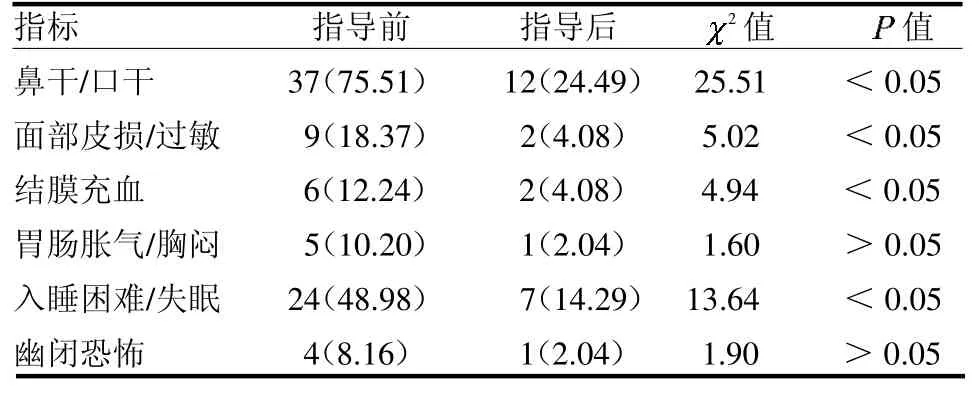
表2 个体强化指导前后治疗相关不良反应 例(%)
3 讨论
本研究发现在老年OSAHS 患者中,CPAP 治疗1 周后给予个体强化指导可以进一步降低残留AHI,减少平均漏气量,不良反应的发生率显著下降,CPAP 治疗的早期依从性显著提高。本研究所采用的个体强化指导策略从四个方面展开,但对每个患者的侧重点不同,根据患者在第1 周治疗中的具体情况,针对性地解决前期治疗过程中存在的问题,进一步提高患者的认知,改善治疗舒适性,减轻不良反应。
CPAP 由Sullivan 等[9]首先提出用于OSAHS 的治疗发展至今,已成为中重度OSAHS 的首选治疗方法,是一种无创、高效的治疗方法。患者通过鼻罩与CPAP 设备连接,后者通过提供上气道正压维持气道开放,防止上气道塌陷或阻塞。CPAP 在减少呼吸事件、纠正夜间缺氧的同时,可改善OSAHS 患者的症状、睡眠质量[10],提高生活质量[11],减轻心血管[12]、代谢[13]和神经认知[14]方面的并发症。获得较好治疗效果的前提是良好的依从性,目前普遍接受的良好依从性标准是每晚使用CPAP 超过4 h 的天数≥70%[8]。有报道显示30%~80%的患者每晚使用CPAP 的时间不足4h[15]。依从性不佳是CPAP 治疗OSAHS 的最大障碍,改善依从性成了提高CPAP疗效的关键点之一。
影响CPAP 治疗依从性的因素较多,包括患者人口学特征、疾病和症状的严重程度、患者的心理、经济地位和社会支持以及治疗的不良反应等[8]。临床上最常见的导致依从性差的原因包括:(1)患者认知不足、心理不接受;(2)治疗感受/舒适性差;(3)存在治疗相关的不良反应。在治疗的早期获得积极的CPAP 体验至关重要,有助于增强患者的信心,提高长期依从性。有研究提示CPAP 治疗的早期依从性是其长期依从性最强有力的预测因素[16]。因此,在治疗早期提高患者的依从性显得尤为重要。在CPAP治疗后1 周,患者已经对这种治疗方式有进一步的认识,部分症状得以缓解,某些可能出现的不良反应也体现出来,患者有充分的治疗感受。因此,在1 周后进行初次治疗后随访是必要的。由于影响依从性的因素众多且CPAP 治疗存在较大的个体差异,需要医务人员在患者全程管理过程中做到个体化以及对某些细节的关注和动态随访。
目前国内外关于提高OSAHS 患者CPAP 治疗依从性的方法没有固定的模式。既往文献报道的关于提高CPAP依从性的研究多从以下几个方面入手,包括患者教育和社会支持、认知行为治疗、CPAP治疗设备和技术的改进以及远程医疗和物联网技术等[8]。由于可行性和成本的问题,很多方法在临床上尤其是针对老年患者较难实施,且关于老年患者CPAP治疗依从性改进的研究鲜有报道。本研究为提高老年OSAHS 患者CPAP 治疗短期依从性的方法总结经验如下:(1)老年患者对OSAHS 疾病的认知和理解能力往往不如年轻人,因此反复的疾病宣教尤为重要,也是提高治疗依从性的前提。(2)鼻罩/口鼻面罩佩戴欠佳是较为普遍的问题,在治疗开始后短时间内进行必要的人机界面调整,以提高佩戴舒适性是改善治疗依从性的重要环节。(3)治疗后定期随访回顾治疗相关数据确认疗效,有助于患者更进一步对治疗树立信心,并给予个体化的呼吸机参数调整,同时敦促确保治疗时间,以达到理想的CPAP 治疗标准。(4)仔细分析患者在治疗过程中的感受和遇到的问题,兼顾心理因素,及时解决可能存在的不良反应,积极解除相关障碍,使治疗顺利进行。本研究也存在研究样本较小及随访观察时间短等不足。
利益冲突 所有作者声明无利益冲突
