老年翼状胬肉患者翼状胬肉切除与角膜缘干细胞移植联合治疗的疗效分析
2024-04-24宋琳琳谢秀缎郑庆炜
宋琳琳,谢秀缎,郑庆炜
尤溪县总医院眼耳鼻喉科,福建三明 365100
翼状胬肉是一种因眼球结膜增生而凸起的肉状物,因其形状酷似昆虫的翅膀而得名,是眼科常见病与多发病。翼状胬肉好发于鼻侧球结膜,随着病情进展,不仅会影响美观,还会导致视力障碍[1]。该病可能与长期处于烈日、雾霾、大雾等环境因素,家族遗传因素,自身免疫因素有关。相关研究显示,翼状胬肉发病率为0.7%~31.0%,环境越温暖干燥,发病率越高[2]。翼状胬肉的常规治疗方式缺乏根治性效果,而手术治疗是主要手段[3]。单纯翼状胬肉切除术价格便宜、操作简单,但手术创伤较大,术后复发率较高,影响患者手术满意度。近年来角膜缘干细胞移植术开始应用于临床,研究显示,此方法可有效治疗翼状胬肉,且复发率较低[4]。目前临床上关于上述两种治疗方式联合治疗的效果的研究报道较少。本研究回顾性选取2021 年1 月—2023 年1 月尤溪县总医院收治的80 例老年翼状胬肉患者的临床资料,分析上述两种治疗方式联合治疗对患者的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析本院收治的80 例老年翼状胬肉患者的临床资料,40 例采用单纯翼状胬肉切除术治疗者作为对照组,40 例加用角膜缘干细胞移植治疗者作为观察组。观察组中男18 例,女22 例;年龄60~82岁,平均(72.67±2.24)岁;体质指数16~26 kg/m2,平均(21.48±1.40)kg/m2;病程2~10 年,平均(6.01±1.13)年;病灶侵入角膜深度3~6 mm,平均(4.55±0.12)mm。对照组中男16 例,女24 例;年龄62~82岁,平均(72.79±2.29)岁;体质指数16~25 kg/m2,平均(21.31±1.36)kg/m2;病程3~9 年,平均(6.06±1.10)年;病灶侵入角膜深度3~6 mm,平均(4.58±0.14)mm。两组患者基本资料比较,差异无统计学意义(P均>0.05),具有可比性。
1.2 纳入与排除标准
纳入标准:符合《中华眼科学》[5]相关标准;病灶侵入角膜深度在2 mm 以上者;无明显眼表疾病者;均为首次手术治疗者;均为单眼胬肉者;临床资料齐全者。
排除标准:全身有严重疾病及手术禁忌证者;有眼外伤及眼部手术史者;近期眼部有活动性炎症者;合并严重高血压、糖尿病者;合并其他免疫系统疾病者;合并精神疾病或依从性差者。
1.3 方法
对照组行翼状胬肉切除术。术前2 d 患眼局部使用0.5%左氧氟沙星眼液(国药准字H20103148;规格:8 mL)点眼抗感染,3 次/d;术后使用0.5%左氧氟沙星眼液点眼,3 次/d;小牛血去蛋白眼用凝胶(国药准字H20080261;规格:5 g)点眼,3 次/d,检查角膜上皮修复情况,用药至角膜上皮完全愈合。
术前20 min 开始,使用倍诺喜(国药准字J20100128;规格:20 mL∶80 mg)表面麻醉3 次,无菌注射液彻底冲洗术眼结膜囊,术中肾上腺素加2%盐酸利多卡因(国药准字H11022295;规格:10 g∶0.2 g)局部浸润麻醉,开睑器开睑,沿翼状胬肉颈部上下缘剪开球结膜,显微剪钝性分离胬肉头部,尽量刮去与角膜表面粘连的残余病变组织,彻底分离球结膜下胬肉组织,8-0 可吸收缝线将结膜缝合固定在浅层巩膜上。术后每日使用裂隙灯观察。
观察组行翼状胬肉切除联合角膜缘干细胞移植。翼状胬肉切除术完成后行角膜缘干细胞移植,取术眼正中偏颞上方结膜移植片,取下的结膜瓣移植于手术巩膜旷置区,8-0 可吸收线将移植片固定于浅层巩膜,保证移植片与巩膜面对合紧密。术后处理方式与对照组相同。
1.4 观察指标
(1)泪膜稳定性。分别于治疗前、治疗后4 周、治疗后8 周分析两组泪膜稳定性,包括:①泪膜破裂时间(Tear Film Break Up Time, BUT):使用1 滴生理盐水将荧光素钠检查试纸浸湿,浸湿部分轻触患者颞下方结膜囊,记录最后一次闭眼后睁眼开始到角膜出现第一个黑斑时间,取平均值。②基础泪液分泌测定(Schirmer I Test, SIt):倍诺喜表面麻醉后,患者注视上方,泪液分泌试纸轻置于下睑结膜囊中,被检者闭眼,5 min 后取下试纸,观察浸湿长度。③角结膜荧光素染色(Cornea Conjunctiva Fluorescein Staining, CFS)评分:量表总分为0~12 分,分数≥1 分提示角膜上皮细胞损伤。
(2)结膜体征评分。分别于治疗后1、3、7 d 参照相关文献评估两组结膜水肿、结膜充血情况,结膜无水肿到重度水肿计分0~3 分,结膜无充血到球结膜大量血管扩张充血计分0~4 分。
(3)视觉功能。分别于治疗前、治疗后4 周、治疗后8 周使用自动电脑验光仪和视力测量仪检测角膜水平曲度、角膜垂直曲度、裸眼视力及散光度。
(4)并发症发生率及复发率。统计两组治疗期间眼部干涩、眼部异物、睑球黏连、结膜肉芽肿等发生情况。统计患者复发情况。参照翼状胬肉术后疗效分级标准[5]分为4 个阶段,Ⅰ~Ⅱ级为临床治愈期,Ⅲ级提示潜在复发可能,Ⅳ级为真性胬肉复发。
1.5 统计方法
采用SPSS 22.0 统计学软件处理数据,泪膜破裂时间、基础泪液分泌测定、角结膜荧光素染色、结膜体征评分、视觉功能为符合正态分布的计量资料,以(±s)表示,行t检验。并发症发生率及复发率为计数资料,以例数(n)和率(%)表示,行χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者泪膜稳定性比较
治疗后,观察组BUT、SIt高于对照组,CFS评分低于对照组,差异有统计学意义(P均<0.05),见表1。
表1 两组患者泪膜稳定性比较(±s)
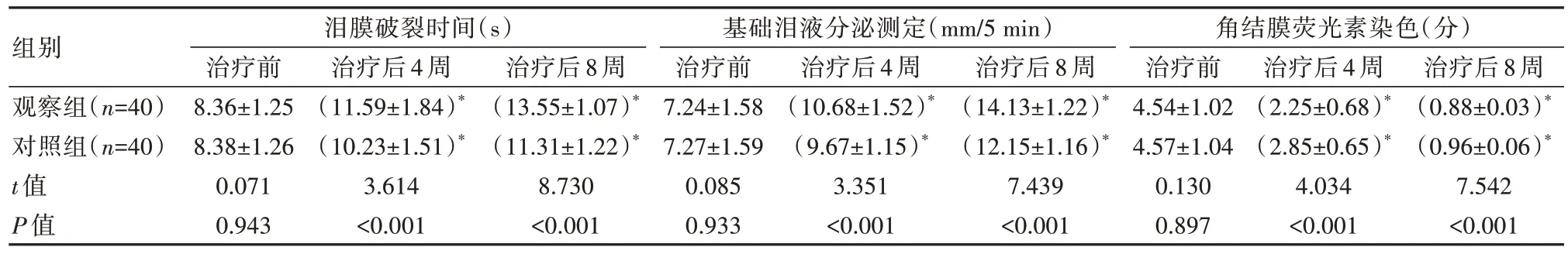
表1 两组患者泪膜稳定性比较(±s)
注:与同组治疗前相比,*P<0.05。
组别观察组(n=40)对照组(n=40)t 值P 值泪膜破裂时间(s)治疗后8 周(0.88±0.03)*(0.96±0.06)*7.542<0.001治疗前8.36±1.25 8.38±1.26 0.071 0.943治疗后4 周(11.59±1.84)*(10.23±1.51)*3.614<0.001治疗后8 周(13.55±1.07)*(11.31±1.22)*8.730<0.001基础泪液分泌测定(mm/5 min)治疗前7.24±1.58 7.27±1.59 0.085 0.933治疗后4 周(10.68±1.52)*(9.67±1.15)*3.351<0.001治疗后8 周(14.13±1.22)*(12.15±1.16)*7.439<0.001角结膜荧光素染色(分)治疗前4.54±1.02 4.57±1.04 0.130 0.897治疗后4 周(2.25±0.68)*(2.85±0.65)*4.034<0.001
2.2 两组患者结膜体征评分比较
治疗后3、7 d,观察组结膜水肿、结膜充血评分均低于对照组,差异有统计学意义(P均<0.05),见表2。
表2 两组患者结膜体征评分比较[(±s),分]
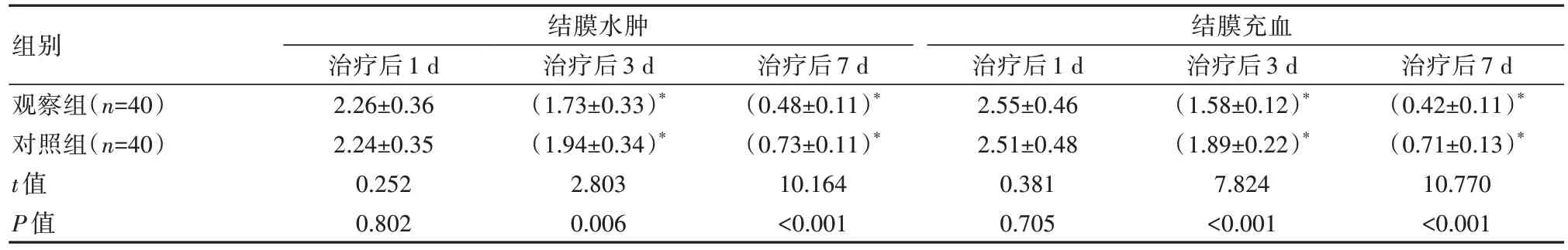
表2 两组患者结膜体征评分比较[(±s),分]
注:与同组治疗后1 d 相比,*P<0.05。
组别观察组(n=40)对照组(n=40)t 值P 值结膜水肿结膜充血治疗后7 d(0.42±0.11)*(0.71±0.13)*10.770<0.001治疗后1 d 2.26±0.36 2.24±0.35 0.252 0.802治疗后3 d(1.73±0.33)*(1.94±0.34)*2.803 0.006治疗后7 d(0.48±0.11)*(0.73±0.11)*10.164<0.001治疗后1 d 2.55±0.46 2.51±0.48 0.381 0.705治疗后3 d(1.58±0.12)*(1.89±0.22)*7.824<0.001
2.3 两组患者视觉功能比较
治疗后,观察组各项视觉功能指标改善优于对照组,差异有统计学意义(P均<0.05),见表3。
表3 两组患者视觉功能比较(±s)
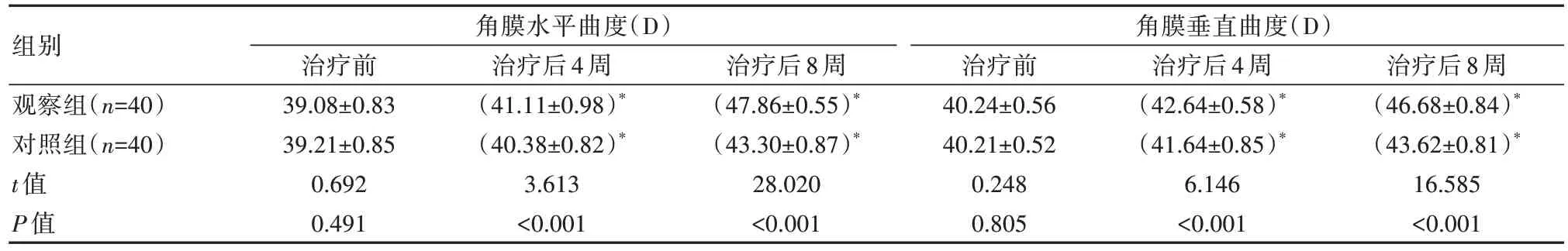
表3 两组患者视觉功能比较(±s)
注:与同组治疗前相比,*P<0.05。
组别观察组(n=40)对照组(n=40)t 值P 值角膜水平曲度(D)角膜垂直曲度(D)治疗后8 周(47.86±0.55)*(43.30±0.87)*28.020<0.001治疗前39.08±0.83 39.21±0.85 0.692 0.491治疗后4 周(41.11±0.98)*(40.38±0.82)*3.613<0.001治疗后8 周(46.68±0.84)*(43.62±0.81)*16.585<0.001治疗前40.24±0.56 40.21±0.52 0.248 0.805治疗后4 周(42.64±0.58)*(41.64±0.85)*6.146<0.001
续表3
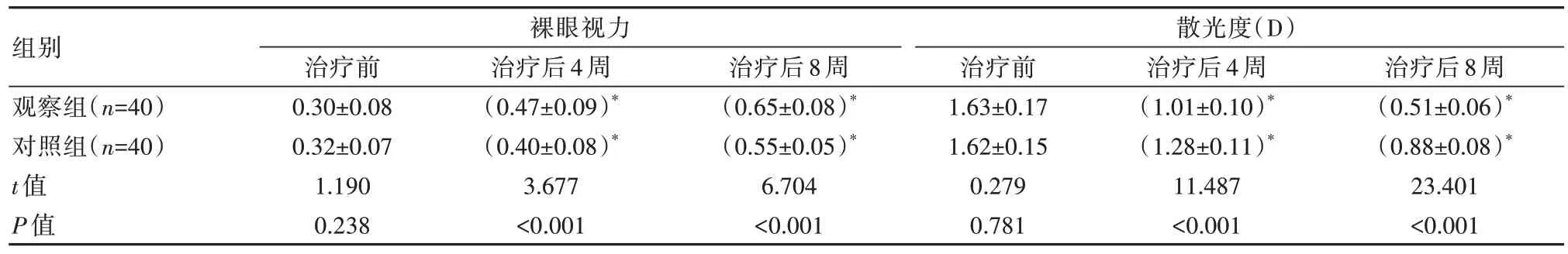
表3 两组患者视觉功能比较(±s)
注:与同组治疗前相比,*P<0.05。
组别观察组(n=40)对照组(n=40)t 值P 值裸眼视力散光度(D)治疗后8 周(0.51±0.06)*(0.88±0.08)*23.401<0.001治疗前0.30±0.08 0.32±0.07 1.190 0.238治疗后4 周(0.47±0.09)*(0.40±0.08)*3.677<0.001治疗后8 周(0.65±0.08)*(0.55±0.05)*6.704<0.001治疗前1.63±0.17 1.62±0.15 0.279 0.781治疗后4 周(1.01±0.10)*(1.28±0.11)*11.487<0.001
2.4 两组患者并发症及复发率比较
观察组并发症发生率和复发率低于对照组,差异有统计学意义(P均<0.05),见表4。

表4 两组患者并发症及复发率比较
3 讨论
翼状胬肉是一种常见眼表疾病,陈静等[6]通过研究发现紫外线刺激在翼状胬肉发病中起到重要作用。当DNA 受到大量紫外线照射后,两个嘧啶核苷酸形成环丁烷嘧啶碱的二聚体,影响DNA 双螺旋形成。因此可以解释长期处于日光照射及户外工作人群翼状胬肉高发。眼科学关于该疾病发病机制的探索从未停止,多倾向于病毒感染、氧化应激、角膜缘干细胞缺乏等[7]。最新研究认为,翼状胬肉的发生发展类似于肿瘤生长过程,当细胞增生与凋亡失衡,结膜及纤维血管组织变性,进而会侵犯眼表组织,当胬肉进展侵及角膜时,会出现视力下降、散光等症状,多次复发会明显限制眼球活动,进而影响美观及视觉质量[8]。临床在诊断翼状胬肉后可进行手术治疗,切除胬肉,恢复患者视力[9]。游离结膜瓣移植术是临床常用方法,虽然术后复发率较低,但其对医师操作要求较高。虽然治疗方法多种,但要做到切除彻底、不影响视力且复发率低,选择适宜的手术方法非常重要。
既往研究指出,角膜上皮在角膜缘基底部存在干细胞,增殖能力高,分化程度低,角膜缘干细胞的自我更新能力可维持角膜的正常结构[10]。用角膜缘干细胞移植术治疗翼状胬肉,相当于在术眼角膜缘上建立一道“拦截坝”,有效阻止翼状胬肉复发[11]。泪膜功能障碍会引起眼表疾病,泪膜功能取决于泪膜成分和泪液动力学,临床常使用BUT、SIt、CFS 评分等评价泪膜功能,同时使用裸眼视力及散光度等评价视觉质量。本研究显示,治疗后观察组BUT(13.55±1.07)s、SIt(14.13±1.22)mm/5 min 高于对照组的(11.31±1.22)s 和(12.15±1.16)mm/5 min,CFS 评分(0.88±0.03)分低于对照组(0.96±0.06)分(P均<0.05),提示翼状胬肉切除联合角膜缘干细胞移植可促使泪膜稳定。麻利明等[12]研究显示,观察组BUT(11.80±1.29)s、SIt(10.45±1.16)mm/5 min 高于对照组的(11.47±1.17)s 和(9.59±1.08)mm/5 min,CFS 评分(1.48±0.12)分低于对照组(1.56±0.11)分(P均<0.05),其变化趋势与本研究结果相符。单独翼状胬肉切除术容易刺激眼表,而联合角膜缘干细胞移植术可为角膜缘提供大量活性干细胞,加速了早期术后角膜上皮恢复[13-14]。结膜水肿、结膜充血是反映眼表炎症程度的指标,其受到角膜上皮缺损影响,本研究中,治疗后3、7 d 观察组结膜水肿、结膜充血评分均低于对照组(P均<0.05),提示联合应用可减轻角膜上皮损伤,进而减轻结膜水肿和充血症状。另外本研究显示,观察组视觉功能指标改善优于对照组(P<0.05),推测原因可能是翼状胬肉切除后,减少对瞳孔遮挡,减轻散光程度,提高了裸眼视力[4]。本研究中,观察组并发症发生率和复发率低于对照组(P均<0.05),原因在于角膜缘干细胞可阻止结膜下纤维血管侵入,防止巩膜上皮组织增生,角膜缘干细胞移植后,其数量增多,可促使功能恢复,进而降低了疾病复发率。
综上所述,翼状胬肉切除联合角膜缘干细胞移植可有效改善患者泪膜稳定性和视觉功能,降低并发症发生率及复发率。但本研究还存在一定不足,所有研究对象来自同一家医疗机构,结论可能存在片面性;研究样本量较少,随访时间较短,手术的长期疗效未明确,本研究中的得出的结论能否推广到临床中,还需更大样本量试验以及深入研究。
