化疗及化疗联合免疫方案治疗小细胞肺癌的成本-效果分析
2024-04-23裴一涵王书平张金由页毕云彦张文
裴一涵,王书平,2,张金由页,毕云彦,张文
(1.山东第一医科大学附属省立医院药学部,山东 济南 250021;2.济南市莱芜人民医院,山东 济南 271100)
根据国际癌症研究机构发布的2020年全球癌症数据统计显示,肺癌发生率在全球居第二位,死亡率居全球首位,肺癌仍是癌症死亡的主要原因,其中小细胞肺癌(small cell lung cancer,SCLC)属于神经内分泌恶性肿瘤的一种亚型,具有增殖迅速、早期易转移、预后较差的特点,约占全部肺癌的13%~15%[1-3]。SCLC分为局限期和广泛期,其5年总生存率分别为14.7%~27.3%和2.8%[4]。化疗在SCLC治疗中占有重要地位,一线方案为依托泊苷联合铂类(常用卡铂或顺铂);虽然SCLC多数情况下对化疗敏感,但易出现耐药复发进展,复发后中位生存期仅4~5个月,迫切地需要探索新的治疗方法。免疫检查点抑制剂(immune checkpoint inhibitors,ICI)的出现为临床治疗提供了新的选择,其中程序性细胞死亡受体 1(programmed cell death-1,PD-1)及其配体1(programmed death-ligand 1,PD-L1)抑制剂在SCLC治疗中显示出良好的活性[5]。根据《中国临床肿瘤学会(CSCO)小细胞肺癌诊疗指南2022》推荐,局限期标准一线治疗方案推荐依托泊苷联合铂类为代表的化疗,广泛期标准一线治疗方案中除推荐化疗外,还包括化疗联合ICI治疗,PD-L1抑制剂推荐阿替利珠单抗或度伐利尤单抗,PD-1抑制剂推荐斯鲁利单抗。
目前国内尚未有真实世界中3种方案治疗SCLC的成本-效果分析,本研究回顾性分析了我院近3年收治的SCLC患者的临床资料,评价其临床疗效并进行成本-效果分析。
1 对象与方法
1.1 对象回顾性分析山东省立医院2020年1月—2023年4月收治的小细胞肺癌患者,按治疗方案的不同分为化疗组(依托泊苷+顺铂/卡铂)、化疗联合PD-L1组(化疗+阿替利珠单抗/度伐利尤单抗)、化疗联合PD-1组(化疗+斯鲁利单抗)3组。其中化疗组48例,化疗联合PD-L1组30例,化疗联合PD-1组16例。3组患者的性别、年龄、基础疾病以及病理分期等一般资料比较差异无统计学意义(P>0.05,见表1)。
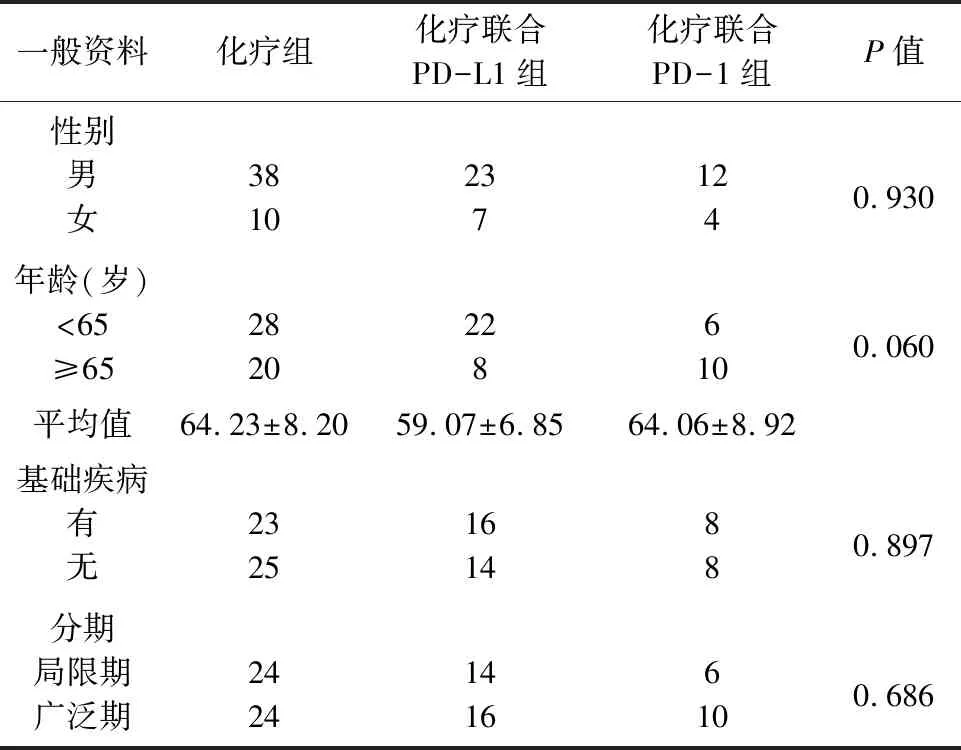
表1 3组治疗方案一般资料比较(n)
1.2 纳排标准纳入标准:①经病理学或细胞学诊断为小细胞肺癌的患者;②所采用的治疗方案为本次比较的3种方案之一,且治疗满4个周期;③在医院信息系统中可以查询到患者完整的病历信息。排除标准:①肝肾功能存在严重障碍以及妊娠或哺乳期的患者;②合并其他恶性肿瘤的患者;③存在化疗禁忌证或对研究药物过敏的患者。
1.3 给药方法化疗组:依托泊苷注射液(齐鲁制药有限公司,规格:5 mL:0.1 g/支,批准文号:国药准字H20143143,单价:18 元/支),每周期第1~3天静脉滴注,滴注时间不少于30 min,每天60~100 mg·m-2,每隔3~4周重复用药;注射用顺铂(冻干型)(齐鲁制药有限公司,规格:20 mg/支,批准文号:国药准字H20023461,单价:17.14 元/支),每周期第1天静滴50~100 mg·m-2,每3~4周静滴1次;注射用卡铂(齐鲁制药有限公司,规格:0.1 g/支,批准文号:国药准字H10920028,单价:26.46 元/支),每周期第1天静滴,按药-时曲线下面积为5 mg·min·mL-1计算剂量,每3~4周给药1次。化疗联合PD-L1组:化疗药加阿替利珠单抗(商品名:泰圣奇,Roche Diagnostics GmbH公司,规格:20 mL:1 200 mg/支,批准文号:S20200004,单价:32 800/支),每周期第1天静脉注射1 200 mg,第1次静脉注射时间至少持续60 min,每3周给药1次;度伐利尤单抗(商品名:英飞凡,AstraZeneca UK Limited公司,规格:10 mL:500 mg/支,批准文号:S20190038,单价:18 088 元/支),每周期第1天静脉注射1 500 mg,每3周给药1次,每次输注需超过60 min。化疗联合PD-1组:化疗药加斯鲁利单抗(商品名:汉斯状,上海复宏汉霖生物制药有限公司,规格:10 mL:100 mg/支,批准文号:国药准字S20220013,单价:5 588 元/支),每周期第1天静脉输注4.5 mg·kg-1,每3周给药1次。
1.4 评估指标
1.4.1 临床疗效参考实体瘤的疗效评价标准(Response Evaluation Criteria in Solid Tumors,RECIST 1.1)[6]评估治疗4个周期后的临床疗效,分为完全缓解(complete response,CR):患者肿瘤均消失;部分缓解(partial response,PR):靶病灶直径之和比基线水平减少≥30%,且无新病灶发生;疾病稳定(stable disease,SD):肿瘤最大直径总和缩小≤30%,增大≤20%;疾病进展(progressive disease,PD):肿瘤最大直径总和增加≥20%,或治疗后出现病变。疗效标准中将PR+CR定义为有效,SD + PD为无效,本研究将治疗4个周期后的有效率作为疗效评价指标[7]。疾病控制率(disease control rate,DCR)=(SD+PR+ CR)例数/总例数×100% ,客观缓解率(objective response rate,ORR)=(PR+CR)例数/总例数×100%,客观缓解率即为有效率。
1.4.2 不良反应参考常见不良反应事件评价标准(common terminology criteria for adverse events,CTCAE 5.0版)[8],对药物不良反应进行评价及记录。
1.4.3 成本-效果分析(cost-effectiveness analysis,CEA)药物经济学评价中的成本包括直接成本、间接成本和隐性成本,考虑到研究的可比性,本研究只计算直接医疗成本。将3组治疗方案的抗肿瘤药物费用、辅助用药及不良反应干预费、检查费、化验费、护理费和床位费等均记作成本。直接成本C包括C药=抗肿瘤药物费用+辅助用药及不良反应干预费,C检=检查费+化验费,C住=床位费+护理费,所有费用数据均来源于我院医院管理信息系统(东华HIS系统)。将ORR作为临床疗效评价指标(E),计算成本-效果比(cost-effectiveness ratio,CER)和增量成本-效果比(incremental cost-effectiveness ratio,ICER),CER=C/E=治疗总成本/ORR,ICER=(C1-C2)/(E1-E2)=增量成本/ORR调整比例。C表示3组方案的成本,单位为元,E表示对应的总有效率,单位为%。成本-效果比越小表示每获得一个单位效果所需要的成本越低,说明该方案越具有经济性;增量成本-效果比一般以最低成本为参照,比值越低说明增加一个单位效果所需要的成本费用就越低[9-10]。
2 结果
2.1 临床疗效比较3组方案的客观缓解率和疾病控制率的差异均无统计学意义(P>0.05,见表2),治疗4周期后3组方案的有效率分别是56.25%、63.33%和62.50%。

表2 3组治疗方案临床疗效比较[n(%)]
2.2 不良反应发生率比较3组方案治疗后患者常见的不良反应有胃肠道反应、白细胞减少、血小板减少、肝功能异常,其中白细胞减少、血小板减少、肝功能异常不良反应发生情况无显著差异(P>0.05),胃肠道不良反应发生情况有差异(P<0.05),其发生率为化疗组>化疗联合PD-L1组>化疗联合PD-1组;未观察到明确的免疫相关性不良反应。常见的Ⅲ~Ⅳ级不良反应是白细胞减少(见表3),总体上3组方案Ⅲ~Ⅳ级不良反应发生率均较低,未出现因严重不良反应导致停药的病例。
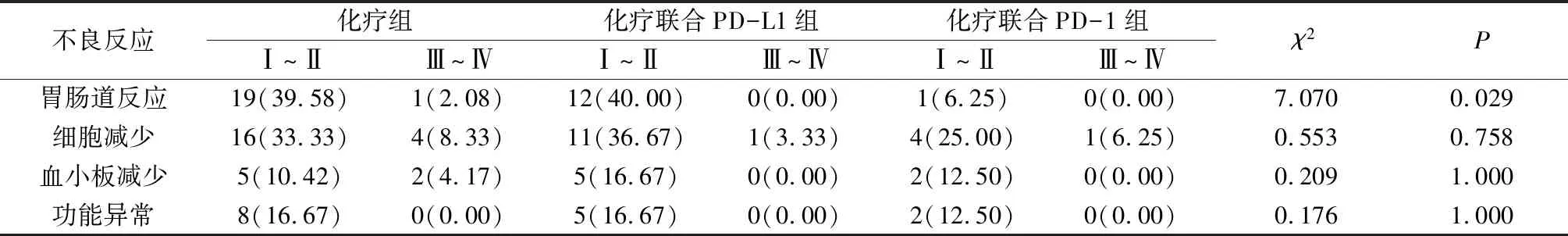
表3 3组治疗方案不良反应发生率比较[n(%)]
2.3 成本-效果分析通过3组方案的直接成本数据对比可知,化疗组的总成本最低,其次是化疗联合PD-1组,最后是化疗联合PD-L1组(见表4)。3组方案的成本-效果比分别是480.88、2 026.80和1 001.47,可见化疗组的成本-效果比最优。以化疗组为参照,化疗联合PD-L1组和化疗联合PD-1组的客观缓解率调整比例分别是7.08%和6.25%,增量成本-效果比分别是14 309.06和5 686.81(见表5)。
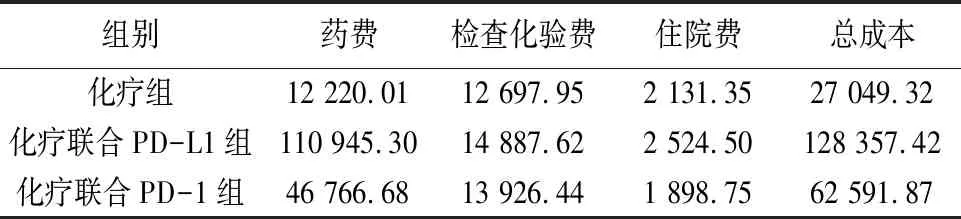
表4 3组治疗方案平均治疗成本数据(元)

表5 3组治疗方案成本-效果分析
2.4 3组治疗方案的敏感度分析敏感度分析可以检验参数的不确定性对成本-效果分析结果的影响程度,若参与分析的数据在一定限度内的改变并不影响分析的结论,就可认为目前的分析是可信的。近年来药品价格不断下调,而各种诊疗费用却有所上升,现假设药品费用下调10%,检查化验费和住院费等其他费用上调10%,且有效率不变进行敏感度分析。经分析发现,化疗组的成本-效果比最低,其次是化疗联合PD-1组,化疗联合PD-L1组最大;以化疗组为参照,化疗联合PD-L1组的增量成本-效果比远大于化疗联合PD-1组,该结果与上述成本-效果分析的结论一致(见表6)。由此可知,药费、检查化验费等参数的变化对成本-效果比和增量成本-效果比的影响不大。
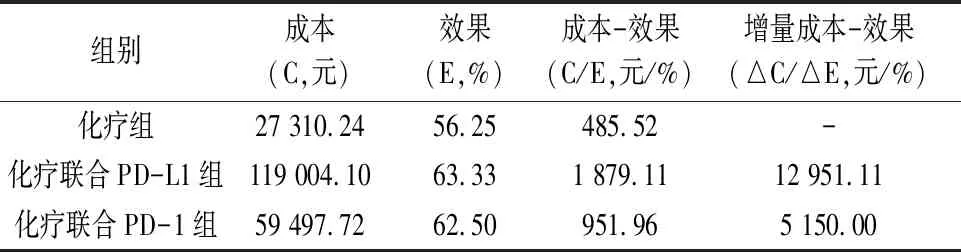
表6 3组治疗方案的敏感度分析
3 讨论
SCLC作为一种难治性肿瘤,其治疗一直未取得明显进展,严重影响了人类的生命健康。对于SCLC患者,依托泊苷联合铂类是一线治疗的经典方案,最常用的铂类药物是顺铂和卡铂,与其他化疗方案相比,该方案的总生存率更高,不良反应更少,联合顺铂或卡铂在SCLC一线治疗中的疗效相似[11-12]。许多患者在化疗后短时间内会出现耐药,为克服该现象,免疫治疗提供了一种新的治疗思路[2]。其中PD-1和PD-L1抑制剂应答能力强、持久性长,使SCLC患者的生存获益情况得到一定改善。IMpower133试验评估了广泛期SCLC患者使用依托泊苷+卡铂联合阿替利珠单抗的治疗效果,研究结果显示,与单独化疗方案相比,联合阿替利珠单抗后可使中位总生存期(overall survival,OS)延长2个月(12.3个月 vs 10.3个月),中位无进展生存期(progression-free-survival,PFS)延长1个月左右(5.2个月 vs 4.3个月),且两组方案中患者3级或4级不良事件(adverse events,AE)发生率相似(67.7% vs 63.3%)[13]。在度伐利尤单抗联合化疗一线治疗广泛期SCLC的CASPIAN研究中,发现该方案的中位OS显著优于单独化疗方案(13.0个月 vs 10.3个月),两组中位PFS(5.1个月 vs 5.4个月)和AE发生率(98.1% vs 97.0%)相似[14]。以上两项研究均证明与单独化疗相比,化疗联合PD-L1抑制剂可以延长SCLC患者的总生存期。斯鲁利单抗是中国自主研发的PD-1抑制剂,一项国际多中心Ⅲ期临床研究(ASTRUM-005)比较了斯鲁利单抗联合化疗与安慰剂联合化疗用于一线治疗广泛期SCLC患者的安全性与有效性,发现斯鲁利单抗联合化疗组的中位OS达到15.4个月,相比于安慰剂组的10.9个月延长了4.5个月,两组的中位PFS分别为5.7个月和4.3个月,3级或以上AE发生率分别为33.2%和27.6%,而且斯鲁利单抗组的2年OS率约为安慰剂组的5倍,这一结果超越了目前已获批的其他ICI[15]。
从统计学角度而言,以上研究具有统计学意义,但从临床角度而言,OS的短期延长却远不能满足肿瘤长期生存获益需求。ICI在提高临床疗效的同时,药品费用也大幅提升,可能会限制临床使用范围。无论从目前按疾病诊断相关分组/病种分值付费(DRG/DIP)的医保支付改革考虑,还是从药品可负担性的角度出发,用药方案的选择不可避免要平衡有效性、安全性和经济性三者之间关系,才能使有限的医疗卫生资源在保障基础的同时,兼顾不同层次的临床和患者需求。因此,本研究旨在从药物经济学角度评价3种治疗方案的优劣。①在本回顾性研究中,3组方案的ORR略有差异,化疗联合PD-L1组最优(63.33%),化疗联合PD-1组次之(62.50%),单独化疗组最低(56.25%),但三者间差异无统计学意义;与已发表的随机对照试验(randomized controlled trial,RCT)结果相比,本研究中PD-L1抑制剂ORR数据与文献相似(阿替利珠单抗60.20%,度伐利尤单抗68.00%),而PD-1抑制剂劣于ASTRUM-005研究中数据(84.30%)。②从不良反应指标来看,除胃肠道毒性以外的其他不良反应发生率3组间无显著差异;化疗联合PD-1组的胃肠道毒性反应低于其他两组,究其原因可能与斯鲁利单抗说明书要求必须联合卡铂治疗有关,卡铂的消化道反应一般低于顺铂[16],而其他两组均有联用顺铂情况。③从经济学角度看,每获得一个单位的总有效率,化疗组需花费480.88元,化疗联合PD-L1组需花费2 026.80元,化疗联合PD-1组需花费1 001.47元,表明在3组方案中,化疗组的成本-效果比最优。增量成本-效果比以成本最低的化疗组为参照,将其他两组的方案与之比较,得出每增加1个单位效果,化疗联合PD-L1组和化疗联合PD-1组分别要多花费14 309.06元和5 686.81元,增量-成本效果比以化疗联合PD-1组更优。(本研究中所涉及的ICI费用已考虑援助计划在内)。
目前有研究[17-19]通过建立分区生存模型分别评价阿替利珠单抗、度伐利尤单抗以及斯鲁利单抗联合化疗方案对比单纯化疗方案一线治疗广泛期SCLC的经济性,结论认为化疗联合PD- L1治疗广泛期SCLC在我国不具有成本-效用优势,与本研究结论一致;而化疗联合PD-1组具有成本效益,这与本研究结论不同,分析原因可能与RCT中ORR数据更优及样本量差距有关。需要注意的是,以上3项研究的目标人群和成本效果数据均来自已发表RCT数据,涉及全球多个国家。本研究的优势在于结合SCLC疾病进展快且对一线化疗或化疗联合免疫治疗较敏感的生物学特性,针对ORR获益对延长生存时间、争取后续治疗尤为重要的特点,采用真实世界中的疗效和成本效果数据,运用成本-效果分析进行比较,数据更为贴近国情,适用于当前DRG/DIP支付方式下的单病种费用比较,对医疗机构的医疗、药事和医保管理决策可以给出更加直观的参考意见。
综上所述,本研究运用成本-效果分析评价了治疗SCLC 3种不同方案的经济性,结果显示,3组方案的有效性相当,在成本-效果方面,化疗组的总成本最低,成本-效果比最优;以化疗组为参照,化疗联合PD-1组与化疗联合PD-L1相比,前者增量成本-效果比更低。对于经济条件一般,耐受性较好的患者可以首选化疗方案;经济条件允许的患者,可以根据自身情况选择化疗联合免疫方案。本研究的局限性在于所纳入的样本量较少且研究周期较短,后续我们将进一步扩大样本量,延长研究时限,收集更广泛的数据完善该研究,以期为临床合理用药提供更可靠的真实世界证据支持。
