壮药湿毒清洗剂治疗湿疮(湿热浸淫证)的临床疗效观察*
2024-04-22张禹姝买鹏宇张泽朝
张禹姝,朱 闽,买鹏宇,张泽朝
(1.广西中医药大学附属瑞康医院,广西 南宁 530011;2.广西中医药大学,广西 南宁 530001)
湿疹(湿疮)是一种以皮损多形性,对称分布,有渗出倾向,自觉瘙痒,反复发作为临床特征的炎症性皮肤病,在我国发病率约为7.5%[1]。现代医学治疗湿疹多以抗组胺药及糖皮质激素治疗为主,虽可缓解临床症状,但长期应用存在中枢抑制、皮肤萎缩、色素沉着等不良反应[2]。壮医学认为湿疹发病机制为湿热毒邪侵袭人体肌表,阻滞“三道两路”,导致气血运行受阻,郁于肌表而发为湿疹,因此壮医常采用外治法以祛除湿热毒邪,通畅“三道两路”,恢复气血运行,并取得较好效果[3]。近年来笔者应用协定处方壮医湿毒清洗剂治疗湿疮(湿热浸淫证),临床疗效较好,现报告如下。
1 资料与方法
1.1 诊断标准
1.1.1 西医诊断标准 参照《皮肤性病学》[4]拟定:皮损多形性,红斑基础上出现针尖大小丘疹、丘疱疹或小水疱,融合成片,境界不清,常因搔抓出现糜烂,有明显浆液性渗出,自觉瘙痒剧烈。
1.1.2 中医诊断标准 参照《中药新药临床研究指导原则(试行)》[5]拟定。主症:皮损色红,丘疹、疱疹、水疱可同时出现,上有糜烂、渗出,扪及皮肤灼热,并伴有瘙痒;次症:自觉心烦,身热,口干,小便黄,大便干结;舌脉:舌质红,苔黄腻或薄黄,脉滑或数。有主症加次症共2项或2项以上者,可辨证为湿疮(湿热浸淫证)。
1.2 纳入标准 (1)符合急性湿疹的西医诊断标准及中医湿热浸淫证诊断标准;(2)年龄18~60周岁;(3)签署知情同意书,自愿加入本次研究者。
1.3 排除标准 (1)对试验药物过敏或对药物成分过敏的;(2)近两周内服用过类固醇药物,和/或一周内使用过抗组胺药物或外用内固醇药物;(3)合并有严重原发性疾病;(4)皮损处有明显糜烂、破溃及渗出等合并细菌感染的患者或真菌镜检阳性者;(5)无法自主独立配合试验者;(6)拒绝参与本临床研究者。
1.4 剔除及脱落标准 剔除标准:(1)入组后发现患者合并有严重原发性疾病者;(2)入组后另行服用影响本次研究临床疗效评估药物者;(3)试验过程中患者依从性差,未遵从医嘱治疗,无法判断疗效者。脱落标准:患者因非疗效因素(失访或体质不耐受)而中途退出或主动撤回知情同意书者。
1.5 研究对象 选取2021年4月至2022年9月就诊于广西中医药大学附属瑞康医院皮肤性病科门诊湿疮(湿热浸淫证)患者,按照就诊顺序对患者进行编号,按随机数字表法将患者分为治疗组及对照组,各40例。本研究经由广西中医药大学附属瑞康医院伦理委员会审核并批准,伦理审查批件号:KY2020-106。试验前已告知患者本研究所采取的方案内容及研究目的,所有患者签署知情同意书表示自愿参与本次研究,记录并存档知情同意书。
1.6 治疗方法
1.6.1 治疗组 使用壮药湿毒清洗剂湿敷,药物组成:了哥王20 g,杠板归15 g,鬼针草15 g,土茯苓15 g,黄柏15 g,苦参15 g,丹参15 g,甘草6 g。以上洗剂由广西中医药大学附属瑞康医院药物研发基地制备,浓缩装袋,每袋200 mL。使用时将浓缩药液兑水稀释至1 500 mL,温度约为25 ℃,湿敷患处,3次/d,15 min/次。以14 d为1个疗程,治疗1个疗程。
1.6.2 对照组 使用复方黄柏液涂剂(山东汉方制药有限公司,国药准字Z10950097,该药为《外用中成药治疗湿疹皮炎的专家共识》[6]中治疗湿疮湿热浸淫证的推荐用药),与0.9%氯化钠注射液按1:5稀释,湿敷患处,3次/d,15 min/次。以14 d为1个疗程,治疗1个疗程。
1.7 观察指标
1.7.1 中医证候积分 主症包括皮损色红、丘疹、疱疹、水疱、糜烂或渗出、瘙痒,按无、轻、中、重度分别评0、2、4、6分;次症包括自觉心烦、身热、口干、小便黄、大便干结,按无、轻、中、重度分别评0、1、2、3分。
1.7.2 湿疹面积及严重度指数(eczema area and severity index,EASI)及瘙痒程度评分 EASI评分和瘙痒程度评分参考文献[7],具体见表1。

表1 EASI 评分和瘙痒程度评分表
1.7.3 皮肤病生活质量指数(dermatology life quality index,DLQI)评分[8]内容包括身体症状、心理状态、社会功能、治疗护理过程等,共10个问题,按照影响程度分为无、较轻、严重、非常严重,分别评0、1、2、3分。总分0~1分表示无影响,2~5分表示轻度影响,6~20分表示中度影响,21~30分表示极严重影响。分别于治疗前后记录2组患者的DLQI评分,各项得分与其生活质量呈负相关。
1.7.4 血清炎症因子水平 分别于治疗前后采集两组患者空腹肘静脉血标本,其中采集量为4.0 mL,另需将血标本以3 000 r/min(离心半径为10 cm)离心5 min后取上清液,检测指标为血清免疫球蛋白E(IgE)、肿瘤坏死因子-α(TNF-α)、白介素-4(IL-4)及IL-6。采用酶联免疫法试剂盒检测上述指标,由两名检验科人员分别按照试剂盒说明进行定量检测并统计。
1.8 疗效标准 参照《中药新药临床研究指导原则(试行)》[5]拟定。(1)临床痊愈:皮损全部消退,完全恢复正常皮肤或仅遗留色素沉着,患者自觉完全不痒,中医证候积分减少≥95%;(2)显效:皮疹大部分消退,70%≤皮疹面积缩小<100%,瘙痒轻微,偶尔搔抓,不影响睡眠,70%≤中医证候积分减少<95%;(3)有效:皮损部分消退,50%≤皮疹面积缩小<70%,瘙痒明显,时常搔抓,影响睡眠,50%≤中医证候积分减少<70%;(4)无效:皮损消退不明显,皮疹面积缩小<50%,或反见扩大,瘙痒剧烈,不停搔抓,严重影响睡眠,中医证候积分减少<50%。若有任何一项未达标则下降一个标准。总有效率=[(临床痊愈例数+显效例数+有效例数)/总例数]×100%。
1.9 统计学方法 采用SPSS 27.0统计软件进行统计分析。计量资料以“均数±标准差”(±s)表示,组间比较采用成组t检验,组内治疗前后比较采用配对t检验;计数资料以例和百分率(%)表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组完成情况及基线资料比较 治疗组因失访脱落2例,因工作原因要求停止治疗而脱落2例;对照组因失访脱落3例,因依从性差剔除2例。最终治疗组36例和对照组35例患者完成观察。两组完成研究患者的年龄、性别及病程比较,差异均无统计学意义(P>0.05),具有可比性。(见表2)
2.2 两组患者临床疗效比较 治疗组和对照组临床总有效率分别为83.33%(30/36)和54.29%(19/35),治疗组总有效率高于对照组(P<0.05)。(见表3)

表3 两组患者临床疗效比较
2.3 两组患者治疗前后中医证候积分比较 治疗前,两组患者中医证候积分比较,差异无统计学意义(P>0.05);治疗后,两组患者中医证候积分均较治疗前降低,差异有统计学意义(P<0.01),治疗组中医证候积分低于对照组(P<0.05)。(见表4)
表4 两组患者治疗前后中医证候积分比较 (±s,分)

表4 两组患者治疗前后中医证候积分比较 (±s,分)
?
2.4 两组患者治疗前后EASI评分、瘙痒程度评分及DLQI评分比较 治疗前,两组患者EASI评分、瘙痒程度评分及DLQI评分比较,差异均无统计学意义(P>0.05);治疗后,两组患者EASI评分、瘙痒程度评分及DLQI评分均较治疗前降低,差异均有统计学意义(P<0.01),且治疗组EASI评分及DLQI评分均低于对照组(P<0.05)。(见表5)
表5 两组患者治疗前后EASI、瘙痒程度、DLQI 评分比较 (±s,分)

表5 两组患者治疗前后EASI、瘙痒程度、DLQI 评分比较 (±s,分)
?
2.5 两组患者治疗前后血清中IgE、TNF-α、IL-4及IL-6水平比较 治疗前,两组患者血清中IgE、TNF-α、IL-4及IL-6水平比较,差异均无统计学意义(P>0.05)。治疗后,两组患者血清中IgE、TNF-α、IL-4及IL-6水平较治疗前降低(P<0.05),且治疗组患者血清中IgE、TNF-α及IL-6水平均低于对照组(P<0.05)。(见表6)
表6 两组患者治疗前后血清中IgE、TNF-α、IL-4 及IL-6 水平比较 (±s)
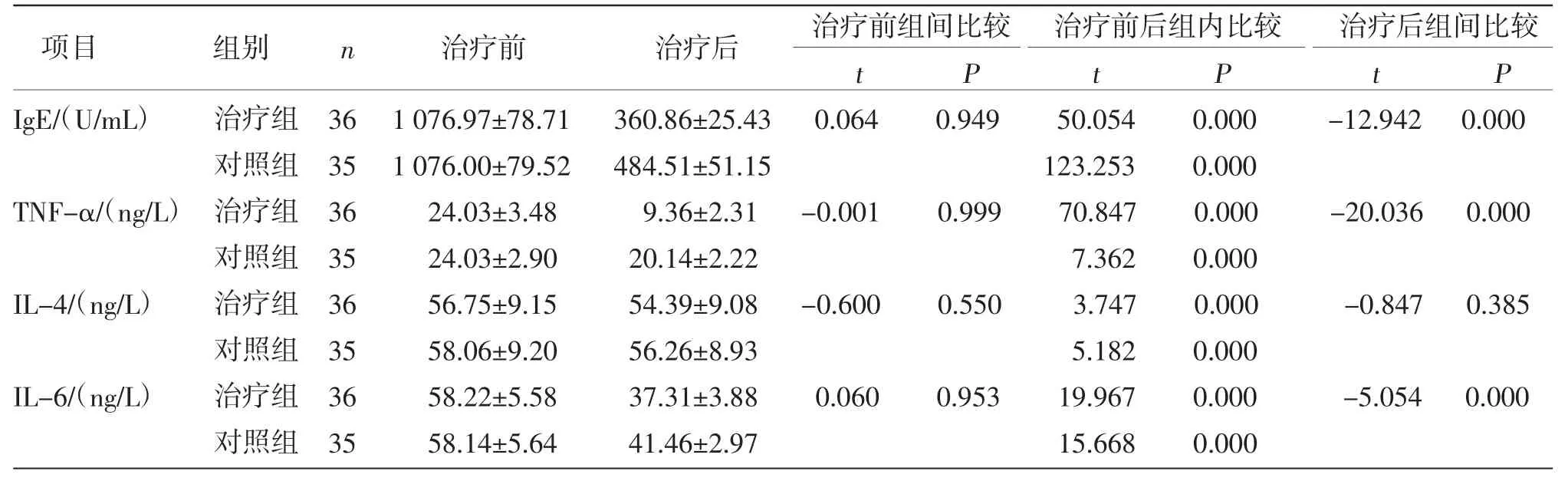
表6 两组患者治疗前后血清中IgE、TNF-α、IL-4 及IL-6 水平比较 (±s)
?
2.6 不良反应 治疗期间,两组患者均未表现出皮肤刺激征、躯体化症状等不良反应。
3 讨论
中医学认为湿疮多为风、湿、热三邪共同侵袭所致。风邪首先侵袭肌表,犯于卫气,导致营阴郁滞,营卫失和,津液运行不畅,玄府开阖功能失调,汗液排泄受阻,故生湿邪,风湿两邪相争,则瘙痒不止、渗液;风邪犯表,阻滞体表阳气运行,阳气遏久则郁而化热,玄府闭塞,正气无以抗邪,风热邪气与正气搏于肌表则发为红斑、丘疹[9]。治疗湿疹常用的药物剂型为外用药,其可直接作用于皮损处,且可避免肝脏的首过效应,并减少口服药物所引起的全身不良反应[10]。现代医学常用的外用药物包括糖皮质激素软膏、钙调神经磷酸酶抑制剂及生物制剂等,但在渗出多时则常采用3%硼酸溶液或0.1%依沙吖啶溶液湿敷,虽可降低患者血清中IL-4、IL-5、TNF-α等炎症因子表达水平,但皮损处易出现红斑、瘙痒和灼热感等不良反应,长期使用易出现皮肤萎缩、色素沉着等不良反应[11]。中医外治如熏蒸、洗浴、涂擦等整体调节作用以清热解毒、祛风止痒为治疗原则,可保证气血津液的正常输布,调节体内相关炎症因子水平来实现免疫稳态,改善湿疹临床症状,从而达到较好的临床疗效,且无明显不良反应发生[12]。本次研究采用的壮药湿毒清洗剂以此立法,全方具有清热解毒利湿、祛风活血止痒的功效。
本次研究的壮药湿毒清洗剂为我院皮肤性病科协定处方,由了哥王、杠板归、鬼针草、土茯苓、黄柏、苦参、丹参、甘草组成。方中了哥王清热解毒,散结逐水,杠板归清热解毒,利水消肿,止痛,共为君药;鬼针草清湿热毒,止痛,土茯苓清热利湿,黄柏清热解毒,泻火燥湿,苦参清热燥湿,利水,共为臣药;丹参活血补血为佐药;甘草调和诸药为使药。全方可作用于龙路、火路,共奏清热解毒、祛风利湿、活血止痒之效,恢复“三道两路”的运行通畅。现代药理学研究表明,了哥王具有抗炎、镇痛、抑菌等作用,且提取物乙酸乙酯可显著改善小鼠耳部及足部肿胀程度,体现了哥王的抗炎作用[13];杠板归具有抗炎、抗氧化、抗肿瘤、抗病毒等药理作用,研究表明杠板归可显著改善二甲苯导致的小鼠耳廓肿胀度,体现了杠板归的抗炎活性[14];鬼针草的主要化学成分黄酮类成分具有抗癌、抗炎、抗氧化功能,且体外抗炎实验表明,鬼针草提取物能够抑制巨噬细胞及炎症因子IL-6、IL-10的表达[15];土茯苓具有抗肿瘤、抗炎、免疫调节、抑菌、抗氧化等药理作用,且TNF是土茯苓对疾病产生治疗效应最重要的靶点之一[16];黄柏具有抗炎、抑菌、抗氧化、抗肿瘤、降糖、保护神经、止泻等药理作用[17];苦参具有抗炎、抗菌、抗氧化、镇静、镇痛等作用,且其发挥主要抗炎作用的主要成分为生物碱和黄酮类[18];丹参的主要成分隐丹参酮具有良好的抗炎活性[19]。现代药理学研究已表明壮药湿毒清洗剂全方大多药物具有抗炎、抗氧化等作用,因此用于治疗湿疹此种过敏性炎症性皮肤病疗效较佳。
现代医学对湿疹的具体病因仍不甚明确,目前认为湿疹发病机制与IgE介导的变态反应密切相关,而辅助性T淋巴细胞分泌相关的炎症因子可促进B淋巴细胞产生IgE,共同引起血管扩张、血管壁通透性增强从而形成皮肤湿疹样改变,并影响湿疹的发展和预后[20-21]。研究表明,在急性湿疹过程中,IL-6表达升高,通过诱导炎症部位特异性过敏介质释放,和中性粒细胞的聚集,引起组织损伤[22-23];而IL-4过度表达可将嗜酸性粒细胞募集到炎症部位,引起组织损伤,造成血管通透性增加、组织液外渗,促进炎症进展,同时IL-4、IL-6可诱导B淋巴细胞产生IgE,随之与嗜碱性粒细胞和肥大细胞上的高亲和力IgE受体结合,导致细胞活化、脱颗粒释放炎症介质,诱发级联免疫炎症反应,导致湿疹的发生及进行性加重[24-25]。血清IgE介导速发型变态反应,可作为变态反应进行期的诊断指标[26]。TNF-α可导致皮肤屏障紊乱,在外源抗原的刺激下,促使角质形成细胞分泌促炎性细胞因子,导致炎症部位血管扩张、通透性增加,加剧炎症反应[27],而IL-4在正常水平时可通过抑制体内单核巨噬细胞释放TNF-α而发挥抗炎效应[28]。本研究表明,壮药湿毒清洗剂可以通过降低患者血清中IgE、TNF-α、IL-4及IL-6水平,以减轻患者临床症状,降低ESAI评分、DLQI评分及瘙痒程度评分,从而改善患者的中医证候积分,提高生活质量。因此,TNF-α、IL-6、IgE等效应因子不仅反映湿疹病情严重程度,也可作为患者评估预后的参考指标。
本研究将壮药湿毒清洗剂与复方黄柏洗剂分别治疗湿疮(湿热浸淫证)的疗效进行对比,结果显示,治疗组总有效率高于对照组。1个疗程后,两组患者的中医证候积分、EASI评分、瘙痒程度评分、DLQI评分等评分均较治疗前明显降低(P<0.01),且治疗组患者中医证候积分、EASI评分及DLQI评分均低于对照组(P<0.05);两组患者血清中IgE、TNF-α、IL-4及IL-6水平均较治疗前降低(P<0.05),且治疗组患者血清中IgE、TNF-α及IL-6水平均低于对照组(P<0.05)。治疗组所采用的壮药湿毒清洗剂功效为清热解毒利湿,祛风活血止痒,可以显著改善湿热浸淫症湿疮患者的临床症状,降低血清中炎症因子水平,提高患者生活质量。
综上所述,壮药湿毒清洗剂可以通过降低患者血清中IgE、TNF-α、IL-4、IL-6水平,显著降低ESAI评分、DLQI评分及瘙痒程度评分,从而改善患者的中医证候积分,提高生活质量,达到治疗目的,建议临床推广应用。
