基于系统动力学的急性缺血性脑卒中患者就医决策延迟影响因素研究
2024-04-19杨丽邝金珂高子寒尹磊宫文韬
杨丽,邝金珂,高子寒,尹磊,宫文韬
(1.青岛大学 护理学院,山东 青岛 266071;2.山东协和学院 护理学院,山东 济南250100;3.青岛市市立医院 疼痛内分泌科,山东 青岛 266011;4.青岛大学附属医院 急诊科,山东 青岛 266000;5.青岛大学附属医院 神经内科)
急性缺血性脑卒中(acute ischemic stroke,AIS)已成为全球导致死亡和残疾的重要原因,AIS发作3.0~4.5 h内静脉溶栓是卒中救治指南的一级推荐措施[1],而我国静脉溶栓治疗执行率仅为4.1%[2]。溶栓治疗率低的重要原因是患者就医决策延迟而错过最佳的溶栓时间窗[3]。就医决策延迟是指从出现或发现脑卒中症状至患者首次决定寻求医疗帮助的时间超过1 h[4]。个人、疾病和外在环境等多因素均会影响AIS患者就医决策[4],且各因素间具有非线性和多回路的特点。而系统动力学(system dynamics,SD)可模拟现实情况,分析因素间的联系和相互作用,解决非线性、多重反馈的复杂系统问题[5]。本研究将构建SD仿真模型,深入分析AIS患者就医决策延迟的影响机制,以减少患者就医决策延迟时间。
1 对象与方法
1.1 研究对象 2021年10月至2022年6月,方便抽样法选取青岛市某三级甲等医院4个院区的神经内科病房住院的AIS患者为研究对象。纳入标准:(1)年龄18岁以上;(2)符合《中国急性缺血性脑卒中诊治指南2018》的诊断标准[6];(3)同意参加并配合者。排除标准:(1)合并其他器官严重疾病及精神疾病者;(2)神志不清,无法交流者;(3)患者及家属均不能提供感知症状时间和决定就医时间者;(4)发作时出现认知障碍症状,患者本人无法决策者。本研究经医院伦理委员会批准(QDU-HEC-2021180)。既往研究[7-8]表明,就医决策延迟率为40.9%~67.9%,故本研究取55%,样本率与未知总体率容许误差为5%,取α=0.05,Zα=1.96,代入公式n=Zα2π(1-π)δ2[9],考虑到无效率,增加20%,确定最终样本量为480例。
1.2 方法
1.2.1 研究工具
1.2.1.1 一般资料调查表 自行编制,包括研究对象的性别、年龄、文化程度等一般人口学资料以及AIS症状发作时间、发作地点、首次决定就医时间等疾病相关资料。通过地理可及、医疗服务供给可及、经济可及3个维度评价医疗服务可及性水平[10]。
1.2.1.2 脑卒中知识调查问卷 由姚启萍[11]于2016年编制,用于评估脑卒中患者相关知识水平。该问卷包括脑卒中症状、急救措施、危险因素、安全用药、健康行为方式和康复知识6个维度,共40个条目。采用二分制,回答正确计1分,否则计0分,总分0~40分。该量表的Cronbach’s α系数为 0.862。
1.2.1.3 慢性病患者健康素养调查量表(health literacy management scale,HeLMS) 由孙浩林等[12]于2012年编制,用于测量慢性病患者健康素养水平。该量表包括健康信息能力、健康信息辅助能力、健康意愿和经济支持4个维度,共24个条目。采用Likert 5级评分,从“完全不能”至“没有困难”依次计为1~5分,总分24~120分。该量表的Cronbach’s α系数为0.940。
1.2.1.4 家庭亲密度和适应性量表(family adaptability and cohesion evaluation scales,FACES-IICV) 由Olson等于1982年编制,费力鹏等[13]翻译,用于测量家庭成员之间的情感联系和家庭系统随家庭处境和不同发展阶段出现问题而做出相应改变的能力水平。该量表包括家庭亲密度和适应性2个维度,共30个条目。采用5级评分,从“不是”至“总是”分别计为1~5分,总分30~150分。该量表的Cronbach’s α系数为0.872。
1.2.1.5 社会支持评定量表(social support rating scale,SSRS) 由肖水源[14]于1994年编制,包括客观支持、主观支持和对支持的利用度3个维度,共10个条目。条目1~4、8~10均包含4个选项,分别计1~4分;条目5包含5个子条目,从“无支持”到“全力支持”依次计1~4分;条目6、7中“无任何来源”计0分,有来源根据来源数目(共9项)计分。总分12~66分,得分越高表示社会支持水平越高。该量表的Cronbach’s α系数为0.716。
1.2.2 资料收集方法 本研究采用面对面调查收集问卷,由调查者介绍本项研究的目的及意义,告知保密原则,知情同意后当场填写问卷,对于填写困难者采取问答形式填写问卷,如有漏填或错填立即请患者补充或更正。

1.2.4 AIS患者就医决策延迟系统模型分析
1.2.4.1 明确系统边界 本研究将就医决策影响因素分为(1)个体因素:AIS患者的性别、年龄、卒中知识和健康素养[15];(2)疾病因素:卒中严重程度、是否为首发脑卒中、患者症状初始严重性感知;(3)外部环境因素:他人对患者初始症状的反应、家庭亲密度与适应性、社会支持以及医疗服务可及性[5]。并将卒中知识、健康素养、家庭亲密度与适应性、社会支持、医疗服务可及性5个可干预变量设为关键变量。为简化模型,暂不考虑所构建系统外经济、文化等其他影响因素的干扰,变量变动趋势符合自然发展规律。
1.2.4.2 因果关系分析 基于SD原理以及文献阅读,构建就医决策及时因果循环图(包括3个正反馈环)和就医决策延迟因果循环图(包括2个负反馈环),见图1、2。
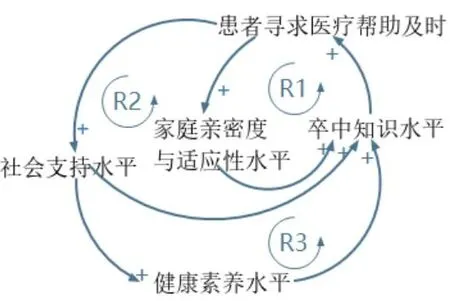
图1 就医决策及时因果循环图
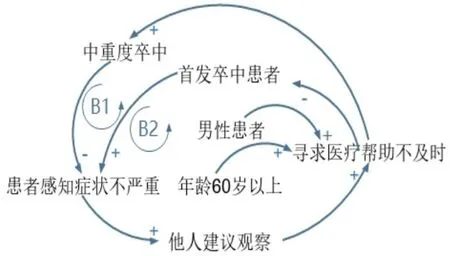
图2 就医决策延迟因果循环图
1.2.4.3 构建存量流量图 存量流量图可实现对AIS患者就医决策延迟SD模型的量化,更有效地模拟反馈回路随时间变化的过程。本研究基于文献[16]与横断面数据,采用Anylogic软件构建AIS患者就医决策延迟系统存量流量图。
1.2.4.4 方程式设计及参数设置 为深入分析AIS患者就医决策延迟系统,了解各影响因素对总系统作用强度,本文结合SD要求及横断面调查数据的统计学分析结果构建方程。水平变量等于其初始值,再加上在一定范围时间内速率变量对其产生的变化量;流率变量等于与其相关变量的乘积;辅助变量由与其相关的变量及其回归系数确定计算公式;正态分布常量由均数×回归系数确定取值,非正态分布常量由中位数×回归系数确定取值,定性常量由频率×回归系数确定取值。由于多数变量是定性变量,为保证模型的逻辑性,对数据进行无量纲处理。
1.2.4.5 SD模型校核验证 检验所建模型参数设置等是否符合现实系统的要求。本研究将通过比较模拟值和真实值的数据实现校核验证。相对误差均<10%,均方百分比误差(root mean square,RMS)<5%表示模型拟合较好。
2 结果
2.1 AIS患者一般资料及决策延迟现状 480例AIS患者,性别以男性居多(61.87%),年龄≥60岁占62.50%;退(离)休占33.96%;文化程度为小学及以下占35.63%;已婚或同居占89.79%;居住地城市占46.88%;家庭人均月收入为3000~5000占30.63%。决策延迟中位时间为4 h。决策延迟组(就医决策时间>1 h)和及时组(就医决策时间≤1 h)分别有285例和195例,AIS患者就医决策延迟率为59.38%。
2.2 SD仿真校核验证结果 模型设置步长为1,仿真时间为40 d,并基于横断面调查数据中研究对象为480例,将AIS患者初始值设为480,运行界面如图3所示。所得结果与横断面结果基本一致,拟合指标符合SD要求,如表1所示。
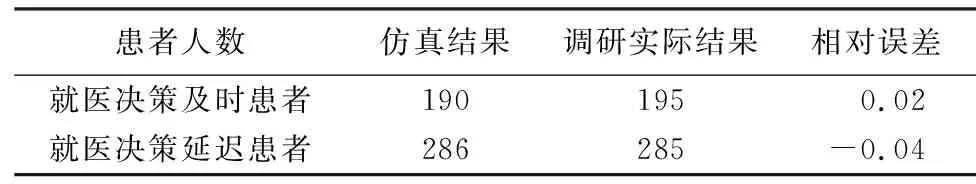
表1 仿真模型的校核验证
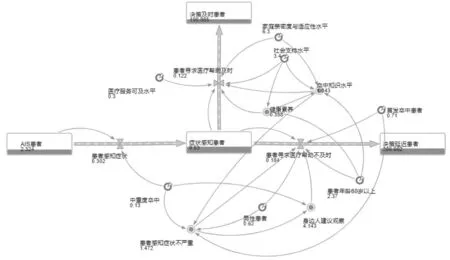
图3 480例AIS患者就医决策延迟SD仿真运行图
2.3 AIS患者就医决策延迟系统模型仿真结果分析 为探讨各变量在不同水平上的模拟结果,SD仿真实验将AIS患者人数设置为2000例,仿真时间为100 d,分别设置5个关键变量在初始值的基础上分别提升20%、40%、60%,观察变量取值差异对决策延迟患者人数的影响,结果如表2所示,就医决策延迟患者人数随以上变量水平的提高而减少,其影响度由高到低依次为社会支持、家庭亲密度与适应性、卒中知识、健康素养、医疗服务可及性。

表2 各关键要素不同取值对应的就医决策延迟患者情况
3 讨论
3.1 AIS患者就医决策延迟现状 本研究中,AIS患者的就医决策延迟现状不容乐观,决策延迟率达59.38%,与Lim等[17]研究结果一致。决策延迟中位时间为4 h,远超过溶栓治疗时间窗[1],且高于已有研究[4]报告的就医决策中位时间,说明AIS患者的就医决策延迟仍未得到有效减少。如何促进AIS患者尽早就医,减少决策延迟是亟待解决的关键问题。
3.2 AIS患者就医决策延迟的影响因素
3.2.1 卒中知识水平 本研究结果显示,就医决策延迟患者人数随卒中知识水平的提高而减少。有研究者[18]认为,高水平知识与及时决策之间没有相关性,可能与该项研究仅采用“脑卒中症状识别水平”单一维度来评价知识水平较局限[19]。本研究选取的脑卒中知识水平调查量表包括“脑卒中症状识别水平”和“急救措施”等维度[11],得分较高者有较强的症状识别能力和紧急就医意识,有助于减少延迟。因此,护理工作者在开展卒中健康教育时,应注重知识的全面性,切实提高公众尤其是卒中高危人群的卒中急救意识,同时,可通过开展多形式的健康教育活动,比如情景演练等,确保卒中知识向正确急救行为的积极转化。
3.2.2 健康素养 本研究结果显示,健康素养是AIS患者就医决策延迟的影响因素。健康素养是健康行为管理的重要条件,健康素养水平较高者获得和理解相关信息的能力较强,并能够主动开展健康管理[20]。卒中高危人群的健康素养水平高低影响其疾病认知以及决策行为。已有研究[21]表明,脑卒中患者健康素养较低,提高健康素养水平对减少就医决策延迟的重要性亟待重视,未来需进一步开展纵向研究和干预研究以明析其动态发展影响机制以及制定有效的干预措施。护理工作者可开展基于数字技术的健康教育等活动提高患者健康素养[20],以减少脑卒中就医决策延迟的发生。
3.2.3 家庭亲密度与适应性 本研究结果显示,家庭亲密度与适应性是AIS患者就医决策延迟的影响因素。患者家庭关系和谐而亲密,家庭成员之间互动联系频繁而密切,家庭支持以及正向情感有助于患者主动健康管理、积极应对疾病进而及时就医[22]。家庭适应性可理解为家庭应对突发状况的能力[13],高水平的家庭适应性有利于患者及家属以积极方式应对,及时就医。社区及医院的护理工作者应鼓励AIS家庭成员及时关注、了解AIS患者各种需求,提高家庭亲密度与适应性。
3.2.4 社会支持 本研究结果显示,社会支持是AIS患者就医决策延迟的影响因素,与杨威等[4]结果一致,且仿真结果表明,提高社会支持水平对减少就医决策延迟影响程度最大。长期高水平的社会支持者,拥有较完善的主观与客观支持,支持利用度也较高,在感知卒中症状时,能利用充足的社会资源解决突发情况,从而积极就医[23]。医务人员不仅要关注脑卒中患者以及高危人群的疾病状况,也应该重视其社会支持水平。客观支持方面,为患者提供实质性支持,如卒中高危人群上门筛查,卒中就医、溶栓知识科普,独居患者生活照料支持等,切实提高提高公众卒中紧急就医意识;主观支持方面,护理工作者也可通过开展多形式的娱乐活动,构建社区群体情感支持,比如组织卒中高危人群建立互动小组,彼此分享健康管理经验,提高社会支持水平[4];同时鼓励卒中高危人群积极参与社会活动,出现不适症状时及时求助于身边朋友、家人,主动利用社会支持资源。
3.2.5 医疗服务可及性 本研究结果显示,医疗服务可及性是AIS患者就医决策延迟的影响因素。在地理可及维度,政府、医疗单位应加强卒中中心建设,满足当地卒中诊疗需求,在就医不方便的地区设立定点医院,打造分散农村区域性医学中心[24];社区定期开展卒中高危人群筛查、体检等便民医疗服务,提高患者的地理可及性水平。在医疗供给可及维度,建议政府部门提高基层医疗机构的人力资源存量和卫生服务质量[25],保障脑卒中分级诊疗管理制度的有效实施,避免卒中患者因缺乏医疗服务资源而延迟就医。在经济可及维度,政府应关注经济收益差的弱势群体,进一步健全医疗保障制度[26];有学者[11]建议,可开设长期护理险,完善贫困人口帮扶制度,避免卒中患者因担心治疗费用而延迟就医。
4 小结
本研究基于SD构建AIS患者就医决策延迟系统动态仿真模型,结果显示,卒中知识水平、健康素养、家庭亲密度与适应性、社会支持和医疗服务可及性水平均为AIS患者就医决策延迟的影响因素,且提高社会支持水平对减少就医决策延迟人数的贡献度最高,为减少AIS患者就医决策延迟提供了可靠依据。但仍存在部分局限性:一是本研究为横断面设计,后续可进行纵向研究进一步验证并探究其路径机制,也可基于本研究制定相关干预措施,切实减少卒中患者就医决策延迟;二是本研究仅在1所三级甲等医院的脑卒中患者展开调查,有待进一步扩大样本量。
