胸腔镜下肺叶切除、解剖性肺段切除、肺楔形切除治疗非小细胞肺癌的疗效分析
2024-04-18万伟张彬刘勇志井淼王晓栋
万伟 张彬 刘勇志 井淼 王晓栋
肺癌发病率与死亡率位列于恶性肿瘤第一位[1],且趋于年轻化。非小细胞肺癌(NSCLC)是肺癌常见类型之一,约占肺癌的75%~85%[2]。开胸手术可有效切除NSCLC病人病变组织,但手术创伤较大,病人术后需长期卧床,且手术并发症较多[3]。近年来,胸腔镜手术以其外科微创化、术后恢复快、并发症少等优点,逐步应用于NSCLC治疗,其中以肺叶、肺段、肺楔形切除较为常见[4-6]。本文对81例NSCLC病人分别采用胸腔镜下肺叶切除、解剖性肺段切除、肺楔形切除手术治疗,探讨不同切除术式对病人围术期情况、肺功能、炎症因子、免疫功能、并发症及预后情况的影响。
对象与方法
一、对象
本研究选取2017年8月~2019年8月我院收治的81例NSCLC病人,采用随机数字表法将病人分为肺叶切除组、肺段切除组、肺楔形切除组,各27例。三组病人肿瘤直径、吸烟史、年龄等资料比较见表1。纳入标准:参照《原发性肺癌诊疗规范(2015年版)》标准经病理确诊[7];TNM分期Ⅰ~Ⅱ期;肿瘤直径≤2 cm,肿瘤位于肺实质的外侧1/3,且局限于单一肺段内;符合NSCLC根治术和胸腔镜手术适应证;年龄20~82岁;无其他肺部疾病或其他肿瘤疾病;认知功能正常;心、肝、肾、脑功能正常;临床资料齐全;签订知情同意书。排除标准:存在肿瘤转移;依从性差;中途退出;妊娠期或者是处于哺乳期;凝血功能障碍;已接受抗肿瘤治疗。本研究已经我院伦理委员会批准。
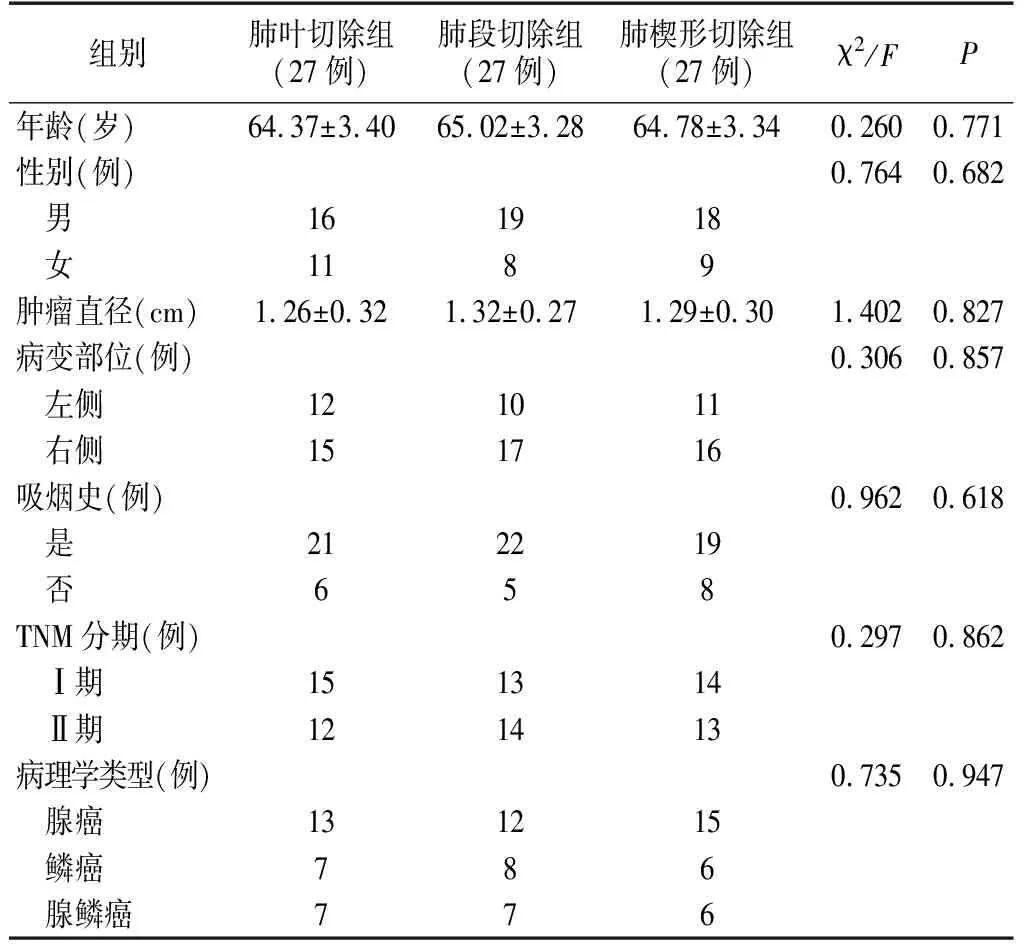
表1 三组病人一般资料比较
二、方法
1.肺楔形切除组:双腔气管插管,单肺通气,健侧卧位,全身麻醉,在腋中线第7肋间切一个1.5 cm长度的切口观察孔,置入胸腔镜探头,第4肋间切一个长度区间在3~5 cm范围内的操作孔,在肿瘤2 cm以上距离行切割吻合(腹腔镜直线切割缝合器),而后行肺楔形切除,经操作孔将切出的肿瘤标本取出;将纵隔胸膜打开探查其中的淋巴结,确认有淋巴结存在的病人将其切除后送检,若不确认有无淋巴结,则采少量脂肪组织送检。(2)肺段切除组:双腔气管插管,单肺通气,健侧卧位,全身麻醉,在腋中线第7肋间切一个1.5 cm长度的切口作为观察孔,第4肋间切一个长度3~5 cm的操作孔,利用腔内型的切割闭合器处理器官及靶段动静脉,于肿瘤至少2 cm的距离切除目标肺段,邻近肺段组织在必要时考虑切除,并行系统性淋巴结清扫;若淋巴结冰冻检查为阳性,改为肺叶切除。(3)肺叶切除组:双腔气管插管,单肺通气,健侧卧位,全身麻醉,在腋中线的第7肋间切一个1.5 cm长度的切口作为观察孔,置入胸腔镜探头,在第4肋间切一个长度为3~5 cm的操作孔,在监视器的指导情况下实施肺叶切除手术并清扫区域淋巴结。全部病人术后置引流管、缝合切口,并进行抗感染治疗,主要为头孢呋辛药物静脉输入治疗,剂量为每次1.5 g,每12小时1次,用药总时间不超过72小时。
2.观察指标:(1)围术期指标:包括引流量、住院时间、手术时长、清扫淋巴结的数目、术中出血量;(2)肺功能:术前及术后4周的用力肺活量(forced vital capacity,FVC)值、第1秒用力呼气容积(FEV1)值、每分钟最大通气量(MVV) 、一氧化碳弥散量(DLCO);(3)炎症因子:采集术前及术后4周外周静脉血5 ml,室温静置2小时,3 000 r/min离心15 分钟,收集上清,-20 ℃保存。术前及术后4周,ELISA法测白细胞介素(IL)-6及C反应蛋白(C-reactive protein,CRP)水平;(4)免疫功能:术前及术后4周,测外周血内CD4+、CD8+、CD4+/CD8+值;(5)并发症:包括术后肺部出现感染、胸腔积液、肺漏气;(6)预后:包括肿瘤远处转移率、复发率。采用电话或是门诊复查的方式随访3年,随访截止2022年8月,第1年每隔3个月随访1次,以后每隔6个月随访1次。
三、统计学方法
结果
1.三组围术期情况比较见表2。与肺叶切除组比较,肺段切除组手术时长、引流量、住院时间减少,差异有统计学意义(P<0.05);与肺段切除组比较,肺楔形切除组手术时长、引流量、住院时间减少,清扫淋巴结数目少,差异有统计学意义(P<0.05)。三组术中出血量比较,差异无统计学意义(P>0.05)。

表2 三组围术期情况比较
2.三组肺功能比较见表3。术前,三组FVC值和FEV1值、MVV 、DLCO比较,差异无统计学意义(P>0.05)。术后4周,肺段切除组FVC值和FEV1值、MVV 、DLCO高于肺叶切除组,肺楔形切除组FVC值和FEV1值、MVV 、DLCO高于肺段切除组,差异有统计学意义(P<0.05)。

表3 三组肺功能比较
3.三组炎症因子比较见表4。术前,三组各炎症因子比较,差异无统计学意义(P>0.05)。术后4周,肺段切除组IL-6和CRP水平低于肺叶切除组,肺楔形切除组IL-6和CRP水平低于肺段切除组,差异有统计学意义(P<0.05)。

表4 三组炎症因子比较
4.三组免疫功能指标比较见表5。术前,三组免疫功能指标比较,差异无统计学意义(P>0.05)。术后4周,肺段切除组CD4+、CD4+/CD8+高于肺叶切除组、CD8+低于肺叶切除组,差异有统计学意义(P<0.05),肺楔形切除组CD4+、CD4+/CD8+高于肺段切除组,CD8+低于肺段切除组,差异有统计学意义(P<0.05)。

表5 三组免疫功能指标比较
5.三组术后并发症比较见表6。与肺叶切除组比较,肺楔形切除组与肺段切除组术后各种并发症的发生率略低,但差异无统计学意义(P>0.05)。
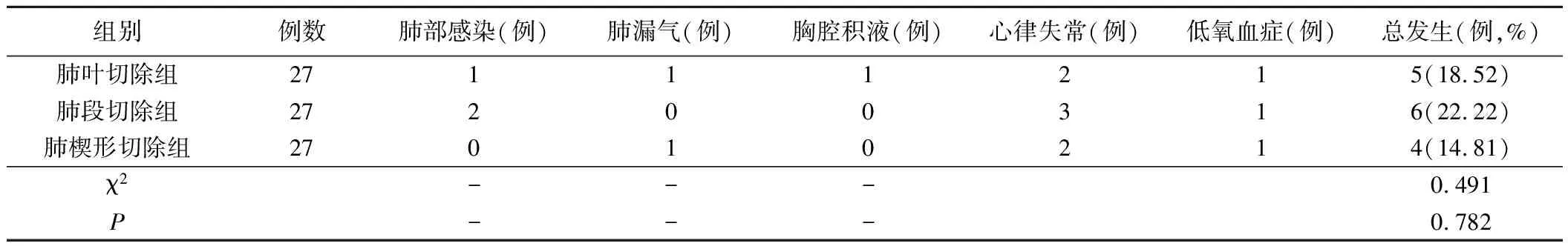
表6 三组术后并发症比较
6.三组预后情况比较:术后随访3年,78例病人获得随访。肺叶切除组、肺段切除组、肺楔形切除组复发率依次为11.54%(3/26)、16.00%(4/25)、18.52%(5/27),远处转移率依次为11.54%(3/26)、8.00%(2/25)、7.41%(2/27)。三组术后3年远处转移率、复发率比较,差异无统计学意义(P均>0.05)。
讨论
NSCLC多见于老年人群,发病率呈攀升趋势[8]。随着影像学技术发展,肺癌早期诊断逐渐增多,病人获得手术根治的机会增多[9]。传统开胸手术可切除肿瘤病灶,但会给病人带来较大的创伤,术后相关并发症发生率随之增加[10]。近年来,胸腔镜技术逐渐应用于肺癌根治,在术后疼痛、并发症、医源性创伤等方面体现出较好的临床疗效,尤其适用于耐受性较差或高龄病人[11]。胸腔镜手术类型较多,不同术式临床疗效及预后状况有一定差异[12]。
本研究显示,三组病人淋巴结清扫数目、术中出血量比较,差异无统计学意义,肺段切除组手术时间、引流量、住院时间较肺叶切除组减少,肺楔形切除组手术时长、引流量、住院时间较肺段切除组减少,提示三种术式中肺楔形切除更有利于病人术后恢复。这可能是因为,肺楔形切除可减少手术操作对肿瘤病灶和肺组织的牵拉,操作相对简单,[13]。有研究显示,胸腔镜手术对病人肺功能有一定不良影响,主要因素可能为麻醉药物残留、手术过程中失血、手术创伤限制了病人呼吸活动等[14]。本研究结果表明,术后肺段切除组FVC值和FEV1值高于肺叶切除组,肺楔形切除组FVC值和FEV1值、MVV 、DLCO高于肺段切除组,提示肺楔形切除对NSCLC病人肺功能的不利影响相对较小。因此认为,肺楔形切除术为一种局限性肺切除手术,可最大程度地保留健康肺组织,对病人肺功能的影响降至最低[15]。手术后多种炎症介质大量释放,引发炎症反应,而炎症反应可影响病人肺功能恢复[16]。IL-6为一种多效炎症介质,能够介导机体炎症反应过程[17]。CRP为一种急性时相蛋白,机体损伤或者感染发生时可在外周血中急剧上升,可用于评估机体炎症程度[18]。术后肺段切除组IL-6和CRP水平低于肺叶切除组,肺楔形切除组IL-6和CRP水平低于肺段切除组,提示肺楔形切除对NSCLC病人机体造成炎症反应相对较轻,这可能与肺楔形切除导致的机体创伤较小有关。手术创伤所致的应激反应可对病人免疫系统造成破坏,引起免疫抑制,增加手术并发症风险,延迟或者术后恢复[19]。CD4+、CD8 +为体内关键的免疫细胞,其比值变化可反映免疫功能[20]。研究显示,术后肺段切除组CD4+、CD4+/CD8+显著高于肺叶切除组、CD8+显著低于肺叶切除组,肺楔形切除组CD4+、CD4+/CD8+显著高于肺段切除组、CD8+显著低于肺段切除组,提示肺楔形切除对NSCLC病人造成的免疫抑制相对较小,可能原因为肺楔形切除的手术损伤更小、应激反应更轻,进而对病人免疫系统造成的损伤更小。此外,三组病人术后3年远处转移率、复发率比较无差异,与肺叶切除组比较,肺段切除组和肺楔形切除组术后并发症发生率略低,但差异无统计学意义,提示肺楔形切除术在不增加并发症发生率且使部分围手术期指标、肺功能指标、炎症指标、免疫指标获益的情况下,可获得与解剖性肺段切除、肺叶切除相似的远期预后效果。
综上所述,三种手术方式中肺楔形切除对NSCLC病人肺功能、炎症反应、免疫功能的不利影响相对较小,术后恢复相对较快,其次为解剖性肺段切除,最后为肺叶切除,并发症和远期预后方面无明显差异。本研究样本数较小且随访内容未包含病人生存情况,研究结果需要后续大样本、多中心研究进一步验证。
