妊娠期糖尿病患者产后随访的最佳证据总结*
2024-04-09杨柳钱静杨丽娟薛芳姜梦凡高瑾李金芝
杨柳,钱静,杨丽娟,薛芳,姜梦凡,高瑾,李金芝
(1蚌埠医科大学护理学院,安徽蚌埠,233030;2蚌埠医科大学第一附属医院儿科,安徽蚌埠,233000)
妊娠期糖尿病(gestational diabetes mellitus,GDM)是指女性在妊娠前血糖正常,妊娠期间发生糖代谢异常的疾病。全球妊娠期糖尿病患病率为9.3%~25.5%[1-2]。妊娠期糖尿病不仅会使母体产后患2 型糖尿病和心血管疾病的风险上升,而且会增加其子代未来出现肥胖、神经系统疾病、心血管疾病和2 型糖尿病的风险,严重危害母婴健康[3-4]。虽然妊娠期糖尿病通常在分娩后消退,但是随着经济快速发展,人们生活质量不断提高,产褥期营养过剩、缺乏体力锻炼,妊娠期糖尿病患者产后并发症发生率不断上升,严重影响产妇身心健康。目前,我国对妊娠期糖尿病的研究主要集中于孕期管理[1-2,4],而产后血糖随访研究相对较少,缺乏针对妊娠期糖尿病患者产后随访的高质量证据。因此,本研究对妊娠期糖尿病患者产后随访的相关研究进行总结归纳,形成最佳证据,为制定科学、规范、可行的妊娠期糖尿病产后随访方案提供循证依据。本研究已通过复旦大学循证护理中心审核,项目注册号为ES20231635。
1 资料与方法
1.1 确定循证问题
本研究按照PIPOST 模式将“如何对妊娠期糖尿病患者产后进行随访”的问题转化为循证问题[5]。P(population)指主要研究对象:妊娠期糖尿病产妇;I(intervention)指干预方法:进行产后随访、产后管理;P(professional)指应用证据的专业人员:临床护士、社区护士;O(outcome)指结局:产后随访率、产后2 型糖尿病的发生、产后心血管疾病的发生;S(setting)指场所或者环境:医院、社区;T(type of evidence,)指证据类型:指南、共识、系统评价、证据总结和临床决策。
1.2 文献纳入与排除标准
纳入标准:①研究对象为妊娠期糖尿病产妇;②研究内容为妊娠期糖尿病产妇产后随访;③证据类型为指南、共识、系统评价、证据总结和临床决策等。排除标准:①会议论文、报纸、专利文献;②质量评价较低的文献。
1.3 文献检索策略
根据“6S”证据模型[6],中文以“妊娠期糖尿病/妊娠期高血糖/孕期高血糖/GDM”“产后随访/产后管理”“临床指南/专家共识/证据总结/系统评价/临床决策”等为关键词;英文以“gestational diabetes/gestational diabetes mellitus/diabetes during pregnancy/GDM”、“postpart* follow-up/ postpartum management”、“guideline/systematic review/consensus/evidence summari*/clinical decision”等为关键词,检索BMJ Best Practice,UpToDate,乔安娜布里格斯研究所循证卫生保健中心数据库(Joanna Briggs Institute,JBI),国际指南协作网,英国国家临床医学研究所指南库(National Institute for Health and Care Excellence,NICE),美国糖尿病协会网站,临床指南-临床诊疗指南-医脉通,Cochrane Library,荷兰医学文摘数据库(Embase),OVID 医学期刊数据库,PubMed,Web of Science,泉方本地PubMed,中国知网,万方数据库,维普数据库和中国生物医学数据库,检索与妊娠期糖尿病患者产后血糖随访有关的所有文献,检索时限为建库至2023 年7 月。
1.4 文献的质量评价
指南评价采用临床指南研究与评价系统Ⅱ(Appraisal of Guidelines for Research and Evaluation Ⅱ,AGREEⅡ)评价工具进行质量评价[7]。系统评价、专家共识采用澳大利亚JBI 循证卫生保健中心文献相应质量评价工具[8]进行质量评价。临床决策的质量评价追溯原始文献并根据文献类型选择JBI 循证卫生保健中心相应的评价工具进行评价。纳入文献由2 名通过循证护理研讨班培训的具有资质的研究者独立进行质量评价,当评价意见存在冲突时协商讨论,必要时与第3 名通过循证护理培训并获得澳大利亚JBI循证培训资格证者裁决,当证据冲突时,按循证证据、高质量证据、最新发表、权威文献优先原则选取。
1.5 证据汇总和证据分级
采用澳大利亚JBI 证据预分级及证据推荐级别系统(2014 版)[9]对纳入的证据进行分级,并把指南本身的分级考虑在内。证据等级分为5 级,由高级到低级依次为1 级、2 级、3 级、4 级、5 级。推荐强度分为A 级或B 级。证据等级评定由2 名研究者独立完成,评价意见不一致时,则与第3 名资质较高的研究者商议评定,并以指南、高质量证据、最新发表的文献优先的原则达成一致结论。证据推荐强度由临床护理专家和教育专家组成的循证专家团队进行评定。
2 结果
2.1 文献筛选结果
初步检索文献1 851 篇,包括601 篇中文文献,1 250 篇英文文献。通过逐层筛选剔除重复文献433 篇,通过阅读题目和摘要剔除与主题无关的文献1 375 篇,阅读全文排除不符合纳入标准的文献34篇。最终本研究共纳入文献9 篇[10-18],包括临床实践指南5 篇[10-14]、专家共识1 篇[15]、证据总结1 篇[16]、临床决策1 篇[17]和系统评价1 篇[18],文献检索流程及结果见图1。纳入文献基本特征见表1。

表1 纳入文献的基本特征
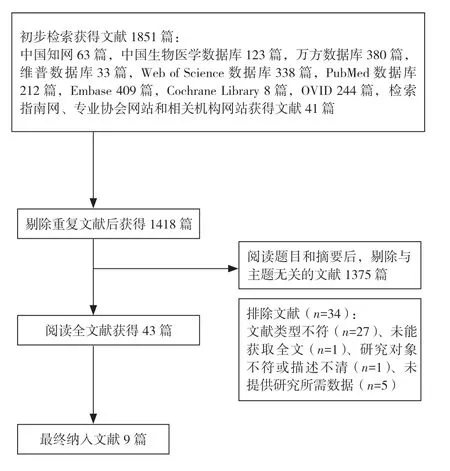
图1 文献检索流程及结果图
2.2 纳入文献质量评价结果
2.2.1 纳入指南的质量评价结果 纳入指南的质量评价结果见表2。由表2可见,共纳入指南5篇[10-14],推荐意见3篇为A级,2篇为B级。

表2 纳入指南的质量评价结果
2.2.2 专家共识的质量评价结果 纳入专家共识1篇[15],所有条目的评价结果均为“是”,整体质量较高,准予纳入。
2.2.3 临床决策的质量评价结果 通过追溯原始文献对UpToDate临床决策[17]进行质量评价,得到1篇随机对照[19]研究,除了条目4和条目5是“不清楚”外,其他条目的评价结果均为“是”,准入纳入。
2.2.4 系统评价的质量评价结果 纳入1篇系统评价[18],所有条目的评价结果均为“是”,整体质量较高,准予纳入。
2.3 最佳证据总结
本研究从产后血糖随访、生活方式指导、母乳喂养、药物治疗、健康教育5 个方面进行证据综合,形成了17 条妊娠期糖尿病患者产后随访的最佳证据,见表3。

表3 妊娠期糖尿病产后随访的最佳证据总结
3 讨论
3.1 产后血糖随访
经过以上对国内外妊娠期糖尿病患者血糖随访文献的证据总结,获得以下证据。第1 条证据适用于所有妊娠期糖尿病患者产后随访,第2 条证据对妊娠期糖尿病患者产后24h 监测时机和标准做出了推荐,第3 条、4 条证据对妊娠期糖尿病患者产后初次血糖复查时机做出推荐,并指出空腹血糖筛查存在的缺点。本研究在证据总结过程中发现,妊娠期糖尿病产后血糖监测方式和复查时间存在差异,如中华医学会妇产科学分会产科学组推荐妊娠期糖尿病产妇应于产后4~12w 进行75g 口服葡萄糖耐量试验(oral glucose tolerance test,OGTT),强调产后早期复查有利于提高产妇产后血糖筛查率,并且能够早期发现血糖异常并及时进行干预,预防或者延缓疾病的发生;加拿大妇产科医师协会则推荐妊娠期糖尿病患者应在产后6w~6个月行75g OGTT,延长了产后血糖筛查的时间,在此时间段内医院和社区能够有充足的时间对产妇产后进行干预和管理,也可进行多轮产后筛查提醒;英国国家卫生与临床优化研究所推荐产后6~13w 进行空腹血糖检测,但是有研究显示[20],只检测空腹血糖,可能会导致38%的患者被漏诊。各国指南对妊娠期糖尿病产后血糖复查时间、血糖检测方式虽然存在一定的差异,但是及早进行血糖筛查、提高妊娠期糖尿病患者产后随访率有助于早期发现异常。75g OGTT 不仅能够检测患者产后是否发展成2 型糖尿病,并且还能够及时发现糖耐量异常、早期治疗预防病情进一步进展,也是目前国内外最为推荐的产后血糖筛查方式。本研究根据高质量文献、最新发表文献优先原则,推荐产后4~12w进行75g OGTT。
3.2 生活方式指导
第5 条证据指出,妊娠期糖尿病患者产后出现血糖异常,应及时采取饮食和运动等生活方式,延缓疾病进展、防止发生2 型糖尿病。第6 条证据对产后饮食和运动进行了推荐,对于妊娠期糖尿病患者,建议产后低脂低糖饮食,补充维生素D,维生素D 可以促进胰岛素分泌,提高人体对胰岛素的敏感性,从而改善血糖水平[21]。在妊娠期补充肌醇,不仅可以降低妊娠期糖尿病的发生率,而且还可以降低妊娠期并发症的发生[22]。指南[10,13-14]指出,妊娠期糖尿病产妇每日进行超过30min 中等强度的运动锻炼,并且体重超重的女性应通过控制饮食、加强锻炼减轻体重以降低产后远期并发症的发生。经常性的体力运动锻炼不仅能够增强骨骼肌质量而且还能够防止孕期体重增长过速,提高组织对胰岛素的敏感性,降低妊娠期糖尿病的发生风险[23]。第8 条证据表明,有妊娠期糖尿病史的女性避免吸烟和饮酒、进行健康饮食、养成健康的生活方式能够使妊娠期糖尿病发生率降低41%[24]。美国1 项糖尿病预防计划研究显示[25],对妊娠期糖尿病产妇产后进行健康生活方式干预,10 年内可将2 型糖尿病的发病率降低35%。因此,应积极对妊娠期糖尿病患者进行产后生活方式指导,促进其合理饮食,规律运动,以降低其产后并发症的发生。
3.3 母乳喂养
世界卫生组织指出母乳是哺育婴儿最佳的食物,可以降低婴儿的患病率、有利于婴儿智力发育,并且有助于母体健康。第9 条、第10 条、第11 条证据表明,母乳喂养有利于预防妊娠期糖尿病患者产后发生2 型糖尿病,在进行母乳喂养的过程中应注意母体血糖情况防止低血糖的发生。因此,在今后的临床工作中医护人员应对妊娠期糖尿病产妇做好母乳喂养的健康教育,提高母乳喂养成功率,从而促进母婴健康。
3.4 药物治疗
第12 条、第13 条证据分别对需要胰岛素治疗和不需要胰岛素治疗的妊娠期糖尿病产妇进行生活方式和药物治疗的指导,并根据其血糖监测结果进行相应的处理和健康教育,以减少对母婴健康的影响。综上,药物治疗是妊娠期糖尿病患者产后随访的重要内容,医护人员应对患者孕期以及产后进行相关的健康宣教,提高其药物治疗意识。
3.5 健康教育
现有研究显示[26],妊娠期糖尿病史女性再次妊娠发生妊娠期糖尿病的风险要比正常女性高近10 倍。第14 条、第15 条证据指出,产后避孕和孕前护理等的健康教育能有效预防妊娠期糖尿病的发生。研究表明[27],应对妊娠期糖尿病患者进行多种形式的健康教育,以降低其不良情绪,促进身心健康。第16 条和第17 条证据指出,应建立多学科产后随访工作并推荐每1~2 年对有糖尿病危险因素的女性进行血糖筛查。因此,我国的社区医院和妇幼保健机构应加强和完善对妊娠期糖尿病患者的产后随访工作,为其提供孕前咨询、健康生活方式指导、产后避孕和血糖筛查等服务,以降低其产后2 型糖尿病的发生。
4 结论
妊娠期糖尿病目前研究主要集中在孕期和分娩,对妊娠期糖尿病产后随访研究较少,缺乏科学、规范、系统的产后随访方案。因此,本研究对妊娠期糖尿病产后随访进行最佳证据总结,以期为今后临床和社区随访管理妊娠期糖尿病史女性提供理论依据。此外,在证据总结过程中发现妊娠期糖尿病患者产后随访健康教育证据较少,缺乏不同形式产后随访的健康教育。因此,在今后的研究中,可以基于相关理论对妊娠期糖尿病患者产后进行随访教育,同时对临床以及社区医护人员进行相关培训,建立健全产后随访体系,提高产后随访率,促进母婴健康。
