不同脑小血管病负荷合并自发性高血压脑出血临床特征及预后相关性研究
2024-04-01郑占军赵性泉
郑占军, 赵性泉
脑小血管病(cerebral small vessel disease,CSVD)是由多种病因影响脑小动脉、微小动脉、小静脉、 毛细血管所导致的一系列临床、影像综合征,其神经影像学特征包括:近期皮质下小梗死、腔隙、脑白质高信号、脑微出血、扩大的血管周围间隙和脑萎缩[1],其重要的危险因素包括:年龄、高血压[2,3],CSVD的发病率随年龄的增长而增加。而脑出血在中国的老年人群中也有较高的发病率,在脑卒中各亚型中的发病率位居第二位,仅次于急性缺血性脑卒中[4]。
本研究通过流行病学的研究方法,探讨不同脑小血管病负荷合并自发性高血压脑出血临床特征及预后,为临床上治疗决策的选择,提升患者预后提供理论依据。
1 资料与方法
1.1 研究对象
回顾性收集2017年9月—2021年8月于河北燕达医院就诊的发病3 d内住院的脑出血患者。
纳入标准:(1)符合高血压性脑出血的定义,既往有明确的高血压病史,突然发生在基底节区、丘脑、脑干或小脑等部位的脑实质出血,需要排除颅脑外伤、脑血管畸形、凝血功能异常、血液系统疾病、其他系统性疾病及肿瘤性疾病引起的继发性脑出血[5]。(2)脑小血管病的诊断符合国际血管改变神经影像学报告标准(STRIVE)。(3)急性起病(发病到入院时间≤3 d),且入院时均完善头部CT证实为脑出血。(4)入组年龄需大于18岁。(5)患者及家属知情,并签署同意书。
排除标准:(1)蛛网膜下腔出血、颅内肿瘤、颅内动脉瘤、脑梗死后出血转化、烟雾病、肝肾衰竭、抗凝、抗血小板、活血化瘀药物使用等所致继发性脑出血;出血部位位于脑叶;出血破入脑室或蛛网膜下腔;溶栓所致继发性脑出血。(2)发病前改良Rankin量表(mRS)评分>2分或者既往严重躯体疾病,或者严重合并症,影响预后评估。(3)妊娠妇女,哺乳期妇女。(4)合并严重的心脏病、肺疾病及精神病者。(5)就诊时出现呼吸、循环衰竭或生命体征不平稳者;病情较重无法进行试验者。(6)剔除病史不明确者。(7)研究者认为不适合入组的其他情况。
1.2 研究方法
1.2.1 收集临床资料 患者的临床资料,包括既往病史、吸烟史、饮酒史、年龄、性别、入院时血压、入院时的NIHSS评分、3个月随访时的MRS评分等;实验室抽血化验结果,包括白细胞总计数、肝功能、肾功能、血小板计数、低密度脂蛋白胆固醇(LDLC)、凝血酶原时间(PT)、活化部分凝血酶原时间(APTT)、国际标准化比率(INR)、空腹血糖等;影像学检查结果,包括发病后3 d内的头部CT检查结果及入院后完善的头部核磁共振(MRI)检查结果。
1.2.2 血肿体积评估 采用多田公式法[6]计算血肿体积(mL):V=(A×B×C)/2。首先确定血肿在颅内的最大面积切面;A代表最大切面的最长径(cm);B代表与A垂直的最长径(cm);C代表血肿高度,通过CT扫描层厚与涉及出血层面的层数相乘得到。影像学资料由2位经验丰富且经过系统培训的影像科副主任医师以上职称人员联合评估。
1.2.3 脑小血管病的影像学标准物评估 应用美国GE 磁共振成像系统(3.0T)进行头部MRI扫描(扫描序列包括:T1WI、T2WI、FLAIR、DWI和SWAN序列),并记录腔隙、扩大的血管周围间隙 、脑微出血个数和脑白质高信号的严重程度。
CSVD的MRI评分细则:(1)侧脑室旁白质高信号3分或脑深部白质高信号≥2分计1分(注:脑室旁高信号评分,0分无病变,1分帽状或者铅笔样薄层病变,2分病变呈光滑的晕圈,3分不规则的脑室旁高信号,延伸到深部白质。深部白质信号,0分无病变,1分点状病变,2分病变开始融合,3分病变大面积融合);(2)腔梗≥1个计1分;(3)深部微出血≥1个计1分;(4)基底节区EPVS>10个计1分。
关于CSVD总体负荷评价,采用目前较为常用的Staals等[7]提出的评分方法,包括以下4种影像学标志:腔隙性脑梗死、脑白质高信号、脑微出血和扩大的血管周围间隙 ,每项赋值1分,总分为4分。
1.3 治疗
全部入选的患者皆参照2019版《中国脑出血诊治指南》的标准给予规范化的治疗。
1.4 统计学分析
应用SPSS 22.0统计学软件分析数据。用(±s)描述满足正态分布的计量资料;用中位数(四分位数)[M(P25,P75)]描述非正态分布的计量资料。定性资料用例数和百分比表示。应用单因素线性回归分析各因素与NIHSS评分、MRS评分的关系。单因素分析中P<0.05的变量,纳入多元Logistic回归分析中。以P<0.05表示差异具有统计学意义。
2 结果
2.1 基本情况
共收集了114例患者的临床资料,因CVSD总评分为4分的患者仅有1例,故未纳入统计分析。入组患者113例,其中男性69例,女性44例。平均年龄(61.89±12.47)岁。所入组的113例患者均患有高血压疾病,其中69例患者(61.6%)仅患有高血压,18例患者(15.9%)患有高血压合并糖尿病,14例患者(12.40%)患有高血压合并脑梗死,2例患者(1.77%)同时患有高血压、糖尿病、脑梗死、心脏病和颅内出血。32例患者(28.07%)具有抽烟的不良生活习惯, 21例患者(18.42%)有饮酒的不良嗜好。CVSD总评分:0分11例(9.65%),1分47例(41.23%),2分39例(34.21%),3分16例(14.02%),4分1例(0.88%)。入组患者的详细数据见表1。

表1 入组患者基本情况
2.2 不同因素与NIHSS评分的关系
单因素线性回归分析提示,既往高血压史、既往颅内出血史、CVSD总评分与入院时NIHSS评分相关(见表2),多元Logistic回归分析显示高血压、既往颅内出血史、CVSD总评分是入院时高NIHSS评分的独立危险因素(见表3)。

表2 NIHSS评分的单因素线性回归分析

表3 影响NIHSS评分的多因素分析
2.3 不同因素与MRS评分的关系
单因素线性回归分析提示,既往糖尿病、合并吸烟史、CVSD总评分与出院90 d时MRS评分相关(见表4),多元Logistic回归分析显示糖尿病、吸烟史、CVSD总评分是预后不良的独立危险因素(见表5)。

表4 90 d MRS评分的单因素线性回归分析
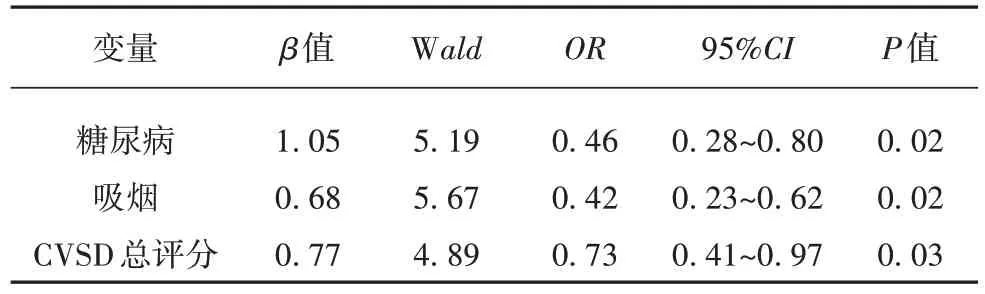
表5 影响患者90 d预后的多因素分析
2.4 不同因素与出血量的关系
在单因素线性回归分析中,性别、收缩压与出血量相关,而CVSD总评分与出血量不相关(见表6)。
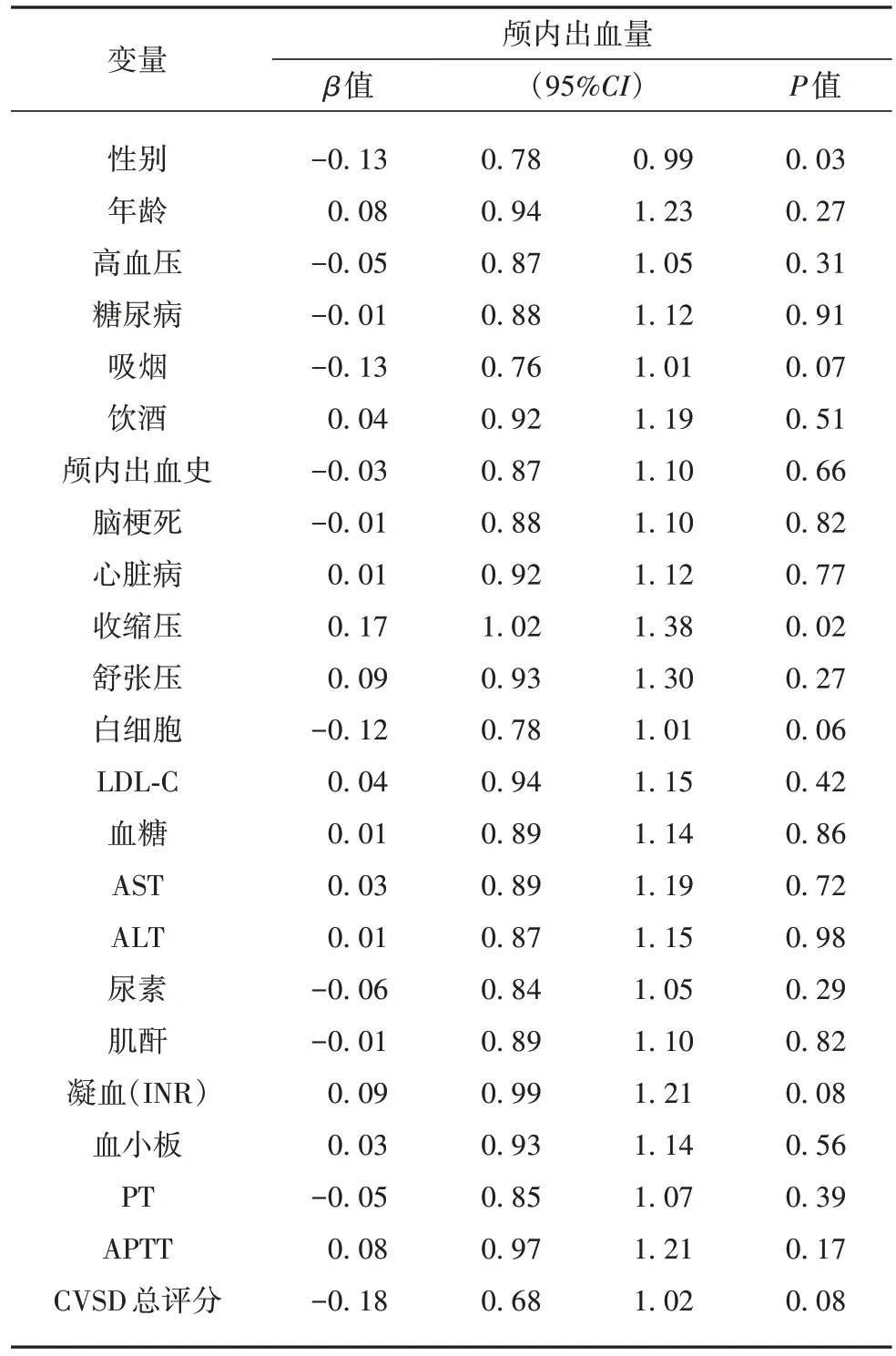
表6 出血量的单因素线性回归分析
3 讨论
很多脑小血管病患者合并多个影像学特征。近些年来提出了“总小血管病评分”的概念(也称总体负荷),它将脑小血管病的各种影像学标志分别给予量化、赋分,而后计算总分数。CSVD总体负荷评分可近似定量的对脑小血管病的病情进行评估,和单一的影像标记物相比,CSVD评分对卒中患者的临床意义更大。
CSVD的总体负荷与自发性脑出血的临床相关性越来越受到关注,国内张燕等[8]探讨了血肿体积与脑小血管病亚型及总负荷的关系,其研究发现,脑小血管病总负荷评分与24 h血肿体积不相关,与3~5 d血肿体积、10~14 d血肿体积呈负相关。
在应用偏相关分析校正年龄、平均动脉压、入院GCS评分、入院NIHSS评分后,总评分与24 h、3~5 d、10~14 d血肿体积均不相关。在MISTIE研究和ATACH-2研究的二次分析中也发现脑白质病变的严重程度并不增加血肿扩大的风险[9,10]。
本研究也未发现CSVD的总负荷与血肿体积存在相关性。且笔者认为,血肿体积在评价临床方面具有一定的局限性,位于不同部位的相同体积的血肿,其临床症状可能千差万别。
近些年来,国外一些关于脑小血管病负荷对脑出血患者转归的研究结果陆续报道。Lioutas[11,12]的研究发现CSVD总体负荷评分与自发脑出血患者3个月时的预后存在相关性,CSVD总体负荷评分越高,脑出血患者3个月时的预后越差,并且还发现,CSVD评分越高,脑出血的临床症状越重。在Kimura等[13]研究中,调整年龄、性别、卒中史、慢性肾病等因素后,CSVD总评分可能与脑出血预后不良相关,在65岁以上的人群中,CSVD评分与不良结局相关。Xu等[14]研究也发现,在原发性脑出血患者中,CSVD评分与功能结局不良相关。这些研究都表明,CSVD的总评分越高,临床上的不良功能预后发生率更高,与本研究的结论基本是相同的。上述这些研究,多从临床预后的角度分析二者间的潜在关系,在临床特征方面,未做过多的论述。本研究发现评分越高的患者,其入院时的NIHSS评分越高,差异具有统计学意义,这与Lioutas等研究结果一致。推测其原因可能为小血管病负荷越高的患者,脑组织潜在的损伤越严重、血脑屏障破坏更广泛,临床症状更严重。
脑小血管病的发病机制比较复杂,公认的机制包括长期、慢性脑组织缺血缺氧与低灌注、内皮细胞功能障碍及血脑屏障破坏、组织间液回流障碍、炎症反应和遗传因素等。合并白质病变的患者,由于小动脉管壁硬化、血管内皮细胞功能障碍、脑白质结构疏松,脑组织的密度降低,进而导致大脑结构完整性破坏,进而导致血肿的发生和血肿扩大[15,16]。另有研究者推测,有微出血的患者,颅内血管壁更脆弱,易破裂,从而增加血肿发生、扩大的风险[17]。扩大的血管周围间隙其发生机制推测可能为,因血脑屏障功能障碍、动脉壁硬化或内皮细胞断开可能导致血管周围间隙扩大,并可以累及脑内小胶质细胞和血管周围的巨噬细胞[18]。血管周围巨噬细胞是位于血管周围间隙中的常驻脑巨噬细胞的一个特定群体,在与高血压相关的神经血管性认知障碍中具有致病作用,可生产大量的氧自由基,并且可能导致血脑屏障的破坏[19]。
阐明脑小血管病影像学标志物合并自发性高血压脑出血的临床特征、不良预后发生率,能使我们在临床工作中有针对性关注这一高危群体,做好行之有效的一级预防,尽量避免出血事件的发生,降低死亡率和致残率,减轻社会和家庭负担。
本研究的局限性:(1)所入组患者大多经内科治疗,涉及外科治疗的较少;(2)未对血肿的进展扩大进行分析;(3)本研究为单中心研究、样本量小,且CVSD总评分4分的患者入组例数少,无法完全避免偏倚。
伦理学声明:本研究方案经由河北燕达医院伦理委员会审批(批号:2021-3-025),患者均签署知情同意书。
利益冲突声明:所有作者均声明不存在利益冲突。
作者贡献声明:郑占军负责撰写论文、实验操作、研究过程的实施、数据收集、统计学分析、绘制图表、文献收集;赵性泉负责论文设计、论文修改、拟定写作思路、指导撰写文章并最后定稿。
