峡部植骨联合短期钉棒固定治疗腰椎峡部裂的临床效果
2024-03-25魏新辉蓝育新刘唐誉黄晓诞
雷 鸣,魏新辉,叶 青,蓝育新,刘唐誉,苏 畅,黄晓诞
腰椎峡部裂又称腰椎椎弓崩裂症,指腰椎峡部单侧或双侧骨质缺损,常见于下腰椎。现阶段尚未明确腰椎峡部裂的具体发病原因,临床多认为与长期慢性疲劳骨折、遗传因素有关。腰椎峡部裂发病率可达3%~10%,属于脊柱外科常见疾病类型,多见于青年体育运动者或长期接受军事训练者[1]。对于部分仅表现为慢性腰背部疼痛的患者可行非手术治疗,但非手术治疗6个月以上无效的患者,需开展手术治疗来促进峡部裂愈合,避免出现腰椎滑脱[2]。临床上经常采用椎间植骨融合术,但会改变脊柱生物力学,增加相邻节段椎间盘的应力,加速相邻椎间盘、小关节的退化,因此对椎间盘无退变或者退变较轻(Pfirrmann MRI分级≤3级)的患者采用此方法,可降低相邻椎间盘退变[3]。有报道显示,单节段钉棒固定治疗具有较好的稳固性与峡部愈合率,但容易因固定节段丧失活动而出现邻近椎间盘退变率增高的现象[4]。为最大程度规避对椎间盘退变的影响,本研究提出了临时固定峡部,愈合后取出内固定的方案。旨在探讨峡部植骨+短期钉棒固定治疗腰椎峡部裂患者的临床效果。
1 资料与方法
1.1 一般资料 回顾性分析2010-01至2022-12在武警广西总队医院脊柱外科接受治疗的173例腰椎峡部裂患者临床资料,按照治疗方法分为对照组(n=55)与研究组(n=118)。对照组男53例,女2例;年龄18~42岁,平均(28.63±4.32)岁;病程15个月~2年,平均(13.34±2.57)个月。研究组男112例,女6例;年龄19~44岁,平均(28.67±4.39)岁;病程14个月~2年,平均(13.56±2.13)个月。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
纳入标准:(1)经由X线、CT确诊为腰椎峡部裂;(2)持续处于腰背疼痛状态并对日常生活产生影响,经非手术治疗效果不明显;(3)未见局部、全身感染疾病,未见明显神经、血管损伤;(4)未见认知、沟通、精神疾病障碍。排除标准:(1)严重椎间盘退变(椎间盘Pfirrmann分级>Ⅲ级);(2)滑脱、椎体失稳≥Ⅰ度;(3)伴随存在脊髓损伤、严重骨质疏松、棘突发育不良等疾病;(4)存在既往腰椎手术史;(5)处于异常发育状态、严重腰椎结构畸形。
1.2 手术方法
1.2.1 对照组 实施峡部植骨+U形钛棒固定治疗。所有患者均采取全身麻醉(气管插管)后,取俯卧位接受手术。术前对患者患椎进行透视定位,以腰后正中为切口,将椎板和关节突外侧缘逐层暴露之后,针对峡部瘢痕组织进行彻底去除。接着使用磨钻、骨刀等将峡部缝隙上下硬化骨质去除,操作中需避免损伤神经根,接着外剥切口皮瓣,触及髂嵴后方并切开筋膜,将一侧髂骨暴露后,使用骨刀将单面皮质骨柱切成两份,并将部分松质骨刮出备用。待清理好的峡部裂隙充分暴露于术野后,先将松质骨植入裂隙,然后植入半块骨柱,利用植骨棒打压紧实,强化植骨块的稳定性。节段间的固定主要是在患椎两侧椎弓根置入合适的椎弓根螺钉,然后选取合适长度的U形钛棒结合患椎弯曲情况于棘突下置入,并注意二者保持紧密贴合状态,避免术后腰部活动导致下位棘突碰撞钛棒下缘。接着将螺钉尾端螺帽拧入,发挥出牢固固定作用,经透视确认固定效果后可放置负压引流 管,并对伤口展开逐层缝合处理。
1.2.2 研究组 实施峡部植骨+短期钉棒固定治疗。对患者实施全身麻醉(气管插管)后,取俯卧位接受手术。(1)明确椎体责任节段:手术开始前以C形臂X线机透视定位的方式对责任节段进行明确,于腰椎后正中为切口位置,作长度为10 cm纵向切口,逐层切开皮肤组织,沿着骨膜将棘突椎板旁边的椎旁肌肉剥离下来,避免受到不必要组织损伤的影响。(2)暴露术野并置入螺钉:将手术视野清晰显露出来,暴露峡部裂节段椎及下一节段椎椎弓根人字脊,以此为进针点,分别置入椎弓根螺钉,上好连接棒。进钉点的选择相较于Weinstein定位法(上关节突的外下角)更靠外的位置,进一步降低关节突损伤,减少内固定装置对固定节段小关节的影响。(3)清理峡部瘢痕并植骨:针对峡部断裂位置的增生、瘢痕组织做出彻底地刮除处理,同时配合磨钻针对峡部断裂端的硬化骨进行去除处理,以表面微微渗血为宜。然后于髂后上棘取髂骨块,修剪为碎片后将其植入峡部并轻敲,让该置入体与峡部缺损位置更加匹配,显示出紧密贴合的状态。经透视确定固定位置处于良好状态,留置负压引流,并对切口做出逐层缝合处理。
1.3 术后处置措施 两组患者均在引流量减少后常规拔除引流管,实施2 d的抗感染治疗。术后定期接受腰椎X线与CT检查,以影像学检查的结果作为骨性愈合的判定标准,即峡部间隙处于消失状态并且呈现出连续性骨痂。明确患者处于骨性愈合状态后,可将内固定取出,该时间即末次随访时间。
1.4 观察指标 (1)手术时间、术中出血量、峡部愈合时间及住院时间。(2)手术前、手术后末次随访的疼痛、腰椎功能情况实施评价。前者使用疼痛视觉模拟评分量表(visual analogue score, VAS)[5]展开评估,分值0~10分,分值越高说明疼痛越严重。后者使用Oswestry功能障碍指数(Oswestry disability index, ODI)[6]展开评估,量表由10个题目构成,每个问题0~5分,分值高代表腰椎功能障碍严重。(3)手术后末次随访峡部骨性愈合与椎间盘退变情况(依据手术前与末次随访椎间盘MRI Pfirrmann分级对比来定)。
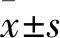
2 结 果
2.1 手术完成情况 所有患者均顺利完成手术,两组患者手术时间、术中出血量比较无统计学差异(P>0.05)。研究组峡部愈合时间、住院时间短于对照组,差异有统计学意义(P<0.05,表1)。
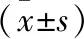
表1 两组腰部峡部裂患者手术指标比较
2.2 手术前后的疼痛情况与腰椎功能 两组手术前VAS、ODI评分没有统计学差异;手术后两组VAS、ODI评分均显著降低,但两组之间差异没有统计学意义(表2)。
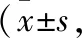
表2 两组腰部峡部裂患者手术前后的VAS、ODI评分比较 分)
2.3 手术后骨性愈合、临近椎间盘退变情况 研究组峡部不愈合率为6.67%(8/118),显著低于对照组的20.34%(12/55),差异有统计学意义(χ2=8.298,P=0.004)。研究组临近椎间盘退变率为2.54%(3/118),略低于对照组的5.45%(3/55),差异无统计学意义(χ2=0.279,P=0.597) 。
3 讨 论
目前,针对腰椎峡部裂的相关治疗尚存争议。因为不少患者并未表现出明显症状,可利用非手术治疗来强化腰背部肌力进而缓解临床症状[7]。黄云飞等[8]认为,腰椎峡部是对腰椎稳定性进行有效维持的主要结构,不仅可对上下关节产生连接性作用,还可对椎体向前滑移的现象进行阻滞。一旦峡部断裂,上位椎体会因失去小关节阻挡而长期遭受压应力作用,使得下位椎间盘组织的高度降低,加剧后方小关节退变,从而导致滑脱问题,加重病情[9]。因此,需选用合适的手术治疗手段,针对峡部增生的瘢痕组织、硬化的骨赘实施去除处理,再于峡部断端实施植骨融合内固定术,可促进腰椎活动功能的改善。
近年来,脊柱内固定器械得到了一定的更新与发展,出现了多种手术方式,大体包括节段间融合术和各类峡部修补术。节段间融合术主要是指椎间融合内固定术,虽然增加了稳定性,但是手术范围较大,牺牲了临近节段的活动并增加了临近节段椎间盘退变的概率[10]。峡部修补术侵袭性较小,对病变节段的椎体活动能力影响较小,因此成为大多数学者首选的方式[11]。峡部修复术又分为节段内峡部裂修复术、节段间峡部裂修复术。节段内峡部裂修复目前主要的手术方式包括单拉力螺钉固定法(Buck法)、横突棘突钢丝固定法(Scott法)、钉钩系统固定法(Moscher螺钉法),以及基于椎弓根螺钉的峡部植骨修复法[12]。节段内峡部修复仅固定单一节段,腰椎活动度得以最大限度地保留。生物力学研究表明,节段内修复手术后邻近节段椎间盘的载荷较小,能有效避免邻椎病的发生[13]。李乐等[11]研究认为峡部局部结构越稳定,植骨融合的完成率就越高,它给患者带来的长期益处就越大。节段内的峡部直接修复由于断裂的峡部仍然存在很强的剪切力,造成峡部不愈合的概率明显增高。沈彬等[14]报道,U形钛棒固定峡部不愈合率为 8.45%~23.65%。
本研究中的峡部植骨+U形钛棒固定就是基于椎弓根螺钉的峡部植骨修复法的典型代表,具有以下优点:(1)基于椎弓根螺钉的强大抓力,固定可靠;(2)峡部需要进行植骨的区域不被侵占,瘢痕组织清楚后能更充分地更大范围进行植骨;(3)这是一种单节段的内固定,正常解剖关系不被破坏,腰椎正常活动范围得以保留,邻近椎间盘退行性变得以规避。当然,U形钛棒是以棘突作为支点进行双侧峡部加压,同样存在缺点:(1)U形棒穿过棘间韧带,容易损伤后方韧带复合体;(2)棘突根部为斜坡状,U形棒于棘突根部固定的位置无法稳定,加上术后腰椎活动,无法对峡部进行一个持续稳定可靠的加压固定,断端处于一个微动状态,不利于峡部骨折的愈合;(3)腰椎活动时可能碰撞到下位的棘突,造成术后腰部疼痛;(4)加压过度会造成棘突骨折或者峡部短缩,使关节突关节失去正常的咬合关系,导致腰痛发生的概率增加;(5)该术式不适合于棘突先天发育不良者及伴有滑脱的峡部裂患者。
节段间峡部裂修复术,可能会让固定节段的关节活动产生丧失现象,使得临床节段腰椎活动增加,引发椎间盘退变问题。因此,临时固定待峡部愈合后取出内固定的方案在临床上得到了一定应用。本次研究以椎弓根钉棒短期固定术为主要应用方式,将峡部裂节段椎及下一节段椎椎弓根人字脊暴露,于C形臂X线机透视定位下确定进钉位置,将椎弓根螺钉钉入其中,然后安装连接杆对其做出临时固定,然后对峡部进行彻底清理,促使患椎处于稳定状态,避免邻近节段发生椎间盘退变,属于一种操作简单、创伤性较小、安全性较高的理想术式[15,16]。张涛等[17]针对单节段腰椎峡部裂军人展开治疗,患者均顺利完成手术,且显示出微创、安全等特点。本次研究结果与上述报道具有一致性,研究组患者峡部愈合时间、住院时间短于对照组(P<0.05)。闫鹏等[18]、蔡芝军等[19]发现,患者均顺利完成手术并且未见并发症,术后VAS、ODI评分也都显示出明显降低,峡部裂位置的植骨显示为骨性愈合。本次研究结果与上述结果相符,手术后两组VAS、ODI评分均显著降低,并且研究组术后峡部不愈合率为6.78%,显著低于对照组的20.34%。研究组临近椎间盘退变率为2.54%,略低于对照组5.45%(P<0.05),但无统计学意义。短期钉棒固定与峡部植骨联合在一起,可对单节段固定融合术后可能导致的椎间盘退变问题进行有效规避,发挥出非常强的骨性愈合效果,这与陈德元等[20]的研究结果基本一致。
峡部植骨联合短期钉棒固定治疗腰椎峡部裂的优势在于:(1)基于脊柱三柱理论的短期刚性固定可以有效减少峡部的微动,为峡部骨性愈合提供基本条件,适度的峡部压力更好地提高了融合率[11];(2)固定后应力经螺钉传导,从而减轻椎间盘的压力以及椎间盘对终板的应力,甚至部分患者固定节段的终板 Modic 改变较术前减轻[8];(3)峡部愈合后取出内固定可以保留腰椎的活动度,减少临近椎间盘退变的风险;(4)本术式只是简单的峡部植骨融合,并不涉及小关节及椎间隙的融合,手术操作简单,安全性高,便于在基层推广。
本手术方式置钉时要注意保护小关节的完整性,避免医源性不稳的发生。植骨的时候应该彻底去除峡部断端的瘢痕组织及硬化的骨质,尽可能提供更多的植骨接触面。本手术不适合于存在严重椎间盘病变或者伴有Ⅰ度以上滑脱的峡部裂患者。此外,本术式需要二次取出内固定装置,可能增加患者的费用,二次手术的瘢痕也可能造成术后的慢性腰背疼痛。另外此研究也存在一定不足,未能进行更长时间的随访,后续研究将增加样本量展开更长时间的随访,进一步验证手术方法的可靠性。
综上所述,采用短期钉棒固定与峡部植骨融合相结合的手术方式,可对峡部裂患者的腰背部疼痛与功能障碍进行有效缓解,并且可以在避免腰椎间盘退变的基础上获得良好峡部愈合效果,且不容易受到并发症影响。
