开放性眼外伤玻璃体切割手术预后及影响因素
2024-03-25曾仁攀王丹玲王国平
曾仁攀,王丹玲,钱 平,张 伟,陈 彬,黎 晗,王国平
开放性眼外伤是外伤导致的眼球壁全层裂伤,通常伴有眼内容物脱出、眼内异物、眼内积血、视网膜脱离、玻璃体视网膜增殖及感染性眼内炎等,在儿童及中青年人群中多发,视力预后差,可致失明或眼球摘除,严重影响患者劳动能力和生活质量。近年来,随着玻璃体切割手术(pars plana vitrectomy, PPV)的不断发展,开放性眼外伤的救治效果也得到明显提高,通过PPV清除眼内积血,取出眼内异物,剥离视网膜增殖膜,复位视网膜等,达到保住眼球恢复有用视力的目的。但是开放性眼外伤患者年龄跨度较大,损伤形式及损伤部位不同,手术时机等因素,易导致病情复杂, PPV手术后的结局也完全不同。既往有研究对开放性眼外伤患者预后不良的相关因素进行了报道[1],但影响开放性眼外伤PPV手术预后的因素目前仍不明确,特别是PPV手术时机对预后的影响仍存在广泛争议。本研究旨在探讨开放性眼外伤玻璃体切割手术预后及影响因素,为PPV手术时机的选择提供更加强有力的证据。
1 资料与方法
1.1 一般资料 本研究采用多中心回顾性队列研究。收集2013-01至2022-12在武警四川总队医院、乐山市眼科中心、成都中医药大学附属眼科医院诊治的开放性眼外伤患者临床资料。纳入标准:(1)符合开放性眼外伤诊断标准;(2)伤眼累及后节,存在玻璃体大量出血、眼内异物、视网膜裂孔、视网膜脱离、增殖性玻璃体视网膜病变、玻璃体视网膜伤口嵌顿、感染性眼内炎等情况,需行PPV手术治疗;(3)能定期完成随访,且临床资料完整,时间为6个月。排除标准: (1)不能耐受PPV手术; (2)眼球严重破坏,一期不能修复者;(3)受伤时间超过30 d;(4)患眼伤前有其他影响视力的眼科疾病或眼部手术史。
1.2 治疗方法
1.2.1 术前评估 患者入院后对眼部损伤进行综合评估,检查视力、相对性传入性瞳孔障碍(relative afferent pupillary defect, RAPD),采用裂隙灯检查眼前节,若屈光介质清晰,采用间接检眼镜检查眼后节,急诊眼眶CT检查,明确眼球结构和眼内异物情况。
1.2.2 一期处理 入院后24 h内由眼外伤或玻璃体视网膜专科的高年资(主治医师以上)医师进行一期伤口显微清创缝合术,记录伤口后端位置。合并眼内异物或感染性眼内炎者,联合行伤口清创缝合术和PPV手术。清创缝合术后积极进行抗炎和抗感染等对症治疗。
1.2.3 二期处理 PPV手术前进一步完善眼部B超、超声生物显微镜检查,使用非接触眼压计测量眼压或指测眼压,再次进行仔细视力检查,以确定是否为无光感眼。根据患者受伤性质、受伤部位,眼科检查及相关辅助检查结果,制定个性化二期PPV手术方案。二期PPV手术由眼外伤或玻璃体视网膜专科的高年资(副主任医师及以上)医师完成,在全身麻醉下采取23 G三通道闭合式PPV手术。术中根据情况进行晶状体切除、增殖膜剥离、视网膜切开、视网膜光凝、玻璃体硅油填充等操作。术后定期检查视力、眼压、屈光介质、视网膜复位情况,及时处理术后并发症,适时取出硅油、植入人工晶状体等。
1.3 观察指标 记录所有患者性别、年龄、视力、眼压、外伤类型、外伤分区、RAPD、眼内异物、前房玻璃体出血、视网膜脉络膜出血、晶状体损伤、瞳孔虹膜损伤、视网膜脱离、脉络膜脱离、视神经损伤、黄斑损伤、感染性眼内炎、受伤~手术时间等。视力采用标准对数视力表测定最佳矫正视力(best corrected visual acuity,BCVA)分为≥0.5、0.4~0.2、0.1~0.025、0.02~光感(light perception,LP)、无光感(no light perception,NLP)五级[2]。眼压记录为:降低(<10 mmHg或≤T-1),正常(10~21 mmHg或Tn),升高(>21 mmHg或≥T+1)和未记录。外伤类型:分为眼球穿通伤、眼球破裂伤、眼球贯通伤三种类型。外伤分区:按伤口最后止端所在位置分区,一区(角膜和角巩膜缘),二区(角巩膜缘外5 mm内),三区(角巩膜缘外5 mm之外)。RAPD记录为阳性、阴性和未记录。其他损伤情况有则记录为是,没有则记录为否。受伤~手术时间分为≤3 d(早期手术)、4~14 d(延迟手术)和>14 d(晚期手术)[3,4]。所有患者PPV术后随访6个月,记录术后1、3、6月时间点的预后情况,包括BCVA、眼压、屈光介质情况(透明、混浊)、视网膜复位情况、眼球萎缩及眼球摘除等。
1.4 预后评定标准 参照文献[2,5]评定标准,根据术后6个月末次随访结果评判手术预后。(1)功能痊愈:眼部解剖和功能均痊愈,术后BCVA较术前提升≥2行或术前视力无光感或光感者术后提升到0.02及以上;(2)解剖痊愈:重建眼球成功,屈光间质透明,视网膜解剖复位,但视力提高未达到功能痊愈标准者;(3)未愈:眼球结构重建失败,屈光间质混浊,视网膜脱离,眼球萎缩,眼球摘除,视力较术前无改善甚至更差者;(4)眼球摘除:包括眼内容物剜出和眼球摘除联合或不联合义眼台植入。总治愈率(%)=(解剖痊愈+功能痊愈)/总例数×100%。采用多因素回归分析术前临床特征与PPV手术预后的相关性,研究影响开放性眼外伤PPV手术预后的相关因素。
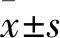
2 结 果
2.1 临床特征及手术预后情况 共纳入开放性眼外伤PPV患者 241例(241眼)进行本研究,其中男203例,女38例,男女比例为5.3∶1;年龄9~89岁,平均 (48.1±15.3)岁。手术预后情况:113例(46.9%)解剖痊愈,93例(38.6%)功能痊愈,总治愈率85.5%。手术预后情况与临床特征的分布具体见表1。

表1 241例开放性眼外伤PPV患者手术预后情况与临床特征分布 (n;%)
2.2 总治愈率的单因素和多因素logistic回归分析 单因素回归分析结果显示:总治愈率与外伤类型、眼内异物、外伤分区、眼压、受伤~手术时间等5个因素相关(P<0.05),将这5个变量进行多因素回归分析,结果显示外伤类型、外伤分区和受伤~手术时间是影响总治愈率的独立相关因素(P<0.05,表2)。多分类变量进行哑变量分析:破裂伤的总治愈率显著低于穿通伤(P<0.001)和贯通伤(P=0.025);二区总治愈率显著高于一区(P=0.002)和三区(P=0.007),一区总治愈率显著高于三区(P=0.042);受伤~手术时间4~14 d总治愈率显著高于≤3 d(P=0.013)和>14 d(P<0.001),≤3 d和>14 d总治愈率之间无统计学差异(P=0.077)。

表2 总治愈率的单因素和多因素logistic回归分析
2.3 眼球摘除率的单因素和多因素logistic回归分析 单因素回归分析结果显示:眼球摘除率与年龄、外伤类型、眼内异物、视力、受伤~手术时间等5个因素相关(P<0.05),将这5个变量进行多因素回归分析,结果显示外伤类型、视力和受伤~手术时间是影响眼球摘除率的独立相关因素(P<0.05),见表3。多分类变量进行哑变量分析:破裂伤的眼球摘除率显著高于穿通伤(P=0.002)和贯通伤(P=0.045);NLP的眼球摘除率显著高于其他视力组(P<0.05);受伤~手术时间4~14 d的眼球摘除率显著低于≤3 d(P<0.001)和>14 d(P=0.002),≤3 d和>14 d眼球摘除率之间无统计学差异(P=0.563)。

表3 眼球摘除率的单因素和多因素logistic回归分析
3 讨 论
开放性眼外伤严重危害患者视力,是一种需紧急处理的眼外伤,其年龄分布和损伤特征具有高度的异质性[6]。多项研究发现,累及后节的开放性眼外伤多提示预后不良,目前PPV手术是治疗累及后节开放性眼外伤的主要方法[7,8]。本文研究对241例累及后节的开放性眼外伤患者行PPV手术治疗,手术预后情况:113例(46.9%)解剖痊愈,93例(38.6%)功能痊愈,总治愈率85.5%,与文献[5,9]研究结果基本一致。另外,本研究对术前临床特征与手术预后的相关性进行分析,单因素分析结果发现,年龄、外伤类型、眼内异物、外伤分区、视力、眼压、受伤~手术时间与手术预后显著相关。多因素回归分析显示,外伤类型、外伤分区、视力和受伤~手术时间是影响手术预后的独立相关因素,其中眼球破裂伤、视力NLP、三区受伤是影响预后的危险因素,受伤4~14 d行PPV手术的患者预后最佳。但眼内异物、眼压和年龄等多因素回归分析结果显示与手术预后无显著相关性,可能与它们存在多重共线性有关。
3.1 外伤类型与预后的相关性 本研究结果发现,外伤类型中眼球破裂伤的治愈率显著低于眼球穿通伤和贯通伤,眼球摘除率明显高于眼球穿通伤和贯通伤,术后随访6个月眼球破裂伤41.8%患眼未愈,发生眼球萎缩,27.3%患眼摘除眼球,是预后最差的开放性眼外伤类型,研究结果与Fujikaw等[8]发表的数据一致。基于眼球破裂伤的损伤机制,钝性损伤导致的眼球破裂通常会导致更严重的眼内病理损伤、眼内容物脱出和眼球萎缩。Siri等[10]对儿童群体的研究显示,眼球破裂伤是眼球摘除的危险因素,其眼球摘除风险是眼球穿透性损伤的5倍。Ojuok等[11]在成人队列中报道,与穿透性损伤相比,眼球破裂伤的眼球摘除风险高出3倍,提示眼球破裂伤对眼球结构和功能造成不可修复性损害的可能性更大。
3.2 外伤分区与预后的相关性 本研究结果显示,损伤区域与手术预后相关,外伤分区中三区损伤预后情况最差,二区损伤预后情况最好。既往文献报道,三区损伤与更差的最终预后之间存在显著关联[8,12-16],与一区、二区损伤相比,眼睑撕裂伤、眼睑挫伤、晶状体脱位、前房积血、眼压过低、玻璃体脱出、葡萄膜脱出、玻璃体出血、脉络膜出血和初诊视力NLP与三区损伤显著相关[1,6]。Isaac等[17]研究发现,三区损伤是不依赖于基线视力、年龄、玻璃体出血、葡萄膜脱出和RAPD等因素的独立危险因素,预示着更差的视觉和解剖结果。在既往关于外伤分区与预后关系的研究文献中,一区通常被确定为保护性因素[18-20],容易获得更好的视觉预后。然而,Marina等[21]的一项研究显示,二区损伤是预后良好的保护因素,与严重视力丧失呈负相关,预后优于一区和三区,三区损伤仍是预后不良的危险因素。本研究结果与报道[21]基本一致,证明在开放性眼外伤分区与预后中,二区损伤可作为一种防止严重视力丧失的保护因素。
3.3 术前视力与预后的相关性 开放性眼外伤后视力为NLP,提示眼部伤情严重,预示视力预后不良或可能失去眼球[22]。本研究结果显示,术前视力为NLP的患眼,治疗后总治愈率仅为20%,眼球摘除率达60%,预后情况最差,是预后不良的高危因素。既往研究显示,术前视力可预测术后的最终视力[16],初始视力NLP是预后不良的重要预测因素[8,12],与本研究结论一致。既往处理开放性眼外伤NLP眼,眼球伤口较大且眼内容物脱出较多是一期手术摘除眼球的指征[23,24],但最新的多中心前瞻性队列研究结果显示,开放性眼外伤NLP患眼行PPV手术后,25%外伤眼可获得解剖修复,并恢复光感以上的视力[25]。说明在开放性眼外伤中,NLP和伤口的大小不应再作为一期手术摘除眼球的指征。
3.4 受伤~手术时间与预后的相关性 本研究显示,受伤~手术时间是不依赖于外伤类型、外伤分区和术前视力的独立影响因素。受伤~手术时间为4~14 d组预后优于≤3 d组和>14 d组,提示开放性眼外伤后4~14 d为PPV手术的最佳时机。目前,国内外对于开放性眼外伤后PPV手术时机仍存在较大争议,有学者认为,开放性眼球损伤后早期(≤4 d)PPV术可获得更好的解剖和功能结果[26],也有报道伤后1~2周行PPV手术最佳[27,28],还有学者认为,开放性眼外伤后PPV手术时机对预后几乎无影响,而是由外伤类型和损伤程度决定[29]。根据开放性外伤后病理变化的总体规律,早期手术(≤3 d)由于受前节混浊、切口漏水、玻璃体后脱离难做、低眼压脉络膜充血等影响,存在手术操作更复杂,术中并发症更多等缺点,可能需要人工角膜或眼内窥镜辅助下行PPV手术[26]。而延迟手术(4~14 d)由于伤口稳定性、屈光间质透明度已逐渐改善,玻璃体后脱离开始发生,血凝块液化,使其更容易去除,同时术者有充分的时间对手术进行准备,使得手术可以更加顺利的进行。但延迟到晚期手术(>14 d)可导致增殖性玻璃体视网膜病变的发生几率明显升高,继发视网膜牵拉、裂孔及手术后瘢痕的形成[27],严重影响手术预后。
3.5 其他相关因素分析及研究局限性 多项研究表明,视网膜脱离[14,15]、晶状体脱位[14]、前房积血、玻璃体积血、RAPD[14]和角膜损伤[16]也是影响预后结果的相关因素。但一项Meta分析研究显示,视网膜脱离、角膜损伤和晶状体损伤与预后没有相关性[29]。在本研究中也没有发现上述因素与视觉预后存在显著的相关性,各项研究结果间差异,可能与不同的研究设计、眼球损伤本身的性质和严重程度的巨大差异或调查地区的特殊性有关。在屈光介质混浊或严重解剖损伤的患者中,RAPD、眼压和视网膜脱离通常很难准确检测到。本研究中由于86.7%患者记录中缺乏有关RAPD的信息,因此未纳入其相关性分析,无法正确评估RAPD的分布及与手术预后的相关性。既往研究显示开放性眼外伤伤及黄斑区[29]、视神经[6]也是术后视觉预后不良的危险因素,但是本研究中视神经损伤7眼(2.9%),黄斑损伤8眼(3.3%),数量不足以与预后之间的相关性进行有意义的分析,今后需进一步扩大样本量进行分析。本研究存在一定的局限性:首先仅进行了回顾性研究;其次研究对象年龄分布区间大,可能会造成人口统计学上的偏倚,有的病例部分临床资料数据未记录;另外没有分析影响术后并发症的相关因素,纳入的多个变量及描述和处理损伤的研究者内部异质性也可能对研究结果产生偏差。
综上,本研究结果发现,PPV手术治疗累及后节的开放性眼外伤疗效确切,外伤类型、外伤分区、术前视力和受伤~手术时间是影响手术预后的相关因素。眼球破裂伤、三区损伤和术前视力NLP是预后不良的危险因素,伤后4~14 d是行PPV手术的最佳手术时机。下一步将开展更深入地研究,为开放性眼外伤患者提供更好的干预策略和视力预期提供依据。
