纳布啡复合依托咪酯对腹腔镜胆囊切除术患者的作用效果
2024-03-23彭会丽李兴晓杨丽芳
彭会丽,李兴晓,杨丽芳
(平煤神马医疗集团总医院 麻醉与围术期医学科,河南 平顶山 467000)
腹腔镜胆囊切除术(laparoscopic chole-cystectomy,LC)具有创伤小、恢复快等优点,是临床治疗胆囊疾病的主要有效手段。该术式需全身麻醉,但手术创伤、气腹的建立仍会引起一系列应激反应,影响患者手术、康复进程[1-2]。尤其是术后麻醉效应随时间延长而减弱,患者多伴中重度疼痛,易引起躁动反应,严重者可并发心律失常、心肌缺血等症状,威胁患者生命安全[3-4]。因此,如何优化LC患者麻醉方案仍是目前临床研究热点。依托咪酯是临床常用短效麻醉药,对循环、呼吸系统影响小,且能减轻炎症、氧化应激反应[5]。纳布啡对阿片类受体具有激动、拮抗作用,且作用时间较长,减轻内脏疼痛、改善术后应激效果良好[6]。本研究旨在探讨两者联合在LC患者麻醉中的应用价值。
1 对象与方法
1.1 研究对象
本研究依据对照、配对原则回顾性选取2020年9月至2023年9月在医院接受LC治疗的90例患者,按麻醉方案分为对照组(45例,接受依托咪酯麻醉)、研究组(45例,接受纳布啡复合依托咪酯麻醉)。两组性别、年龄、体重指数、麻醉分级、合并疾病等资料均衡可比(P>0.05)。见表1。本研究经医院医学伦理委员会审核批准。
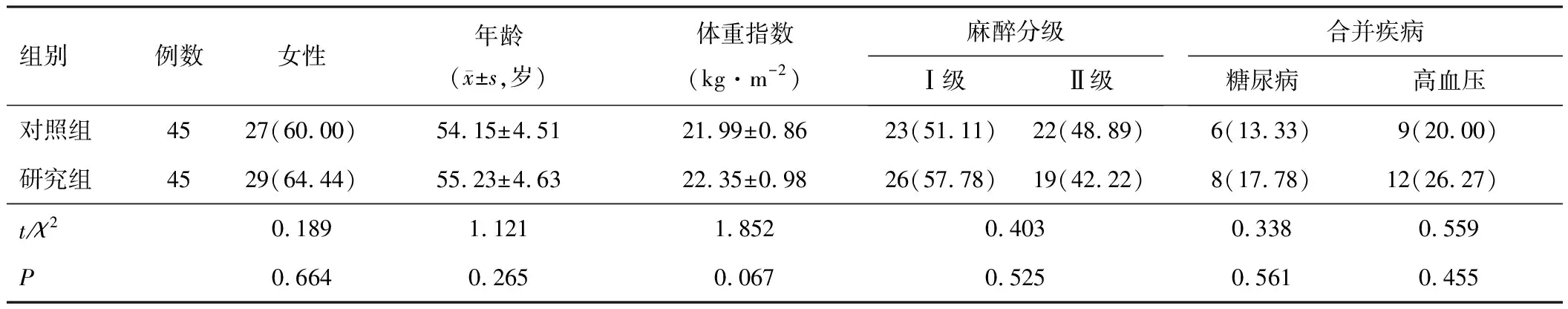
表1 两组一般资料比较
1.2 纳入及排除标准
(1)纳入标准:符合手术指征,接受LC治疗;年龄≥40岁;美国麻醉医师协会分级为Ⅰ~Ⅱ级;血压控制稳定;临床资料(包括随访量表评分、血清检测等资料)完整;术前凝血功能检查正常,腹壁皮肤无破损感染;患者已签署知情同意书。(2)批准标准:手术前服用镇静、镇痛药物或其他影响研究结果判断的药物;伴严重心肺疾病、恶性肿瘤;伴肝、肾功能障碍;伴认知障碍、精神疾病、内分泌代谢性疾病;既往有镇痛药依赖史、长期酗酒史;伴视听功能障碍,影响正常交流沟通;感染新冠;对本研究应用麻醉、镇痛药物过敏;既往有腹部手术史。
1.3 干预方法
两组进入手术室后均接受常规生命体征监测,建立静脉通路,给予面罩吸氧,静脉注射氢溴酸东莨菪碱注射液(上海禾丰制药有限公司,国药准字H31021519)0.06 mg·kg-1、咪达唑仑注射液(江苏九旭药业有限公司,国药准字H20153019)0.02 mg·kg-1后,行桡动脉穿刺并置管,以备术中采血、测压。
两组均接受全身麻醉。先静脉注射丙泊酚中/长链脂肪乳注射液(广东嘉博制药有限公司,国药准字H20153135)、咪达唑仑注射液、枸橼酸舒芬太尼注射液(宜昌人福药业有限责任公司,国药准字H20054172)、注射用苯磺顺阿曲库铵(江苏恒瑞医药股份有限公司,国药准字H20174008)行麻醉诱导,剂量分别为1.50 mg·kg-1、0.05 mg·kg-1、0.5 μg·kg-1、0.15 mg·kg-1,3 min后行气管插管,氧流量设为2 L·min-1,维持呼气末二氧化碳分压在30~35 mmHg(1 mmHg=0.133 kPa)。
在此基础上,对照组静脉注射生理盐水(辰欣药业股份有限公司,国药准字H20056758)2 mL,3 min后静脉注射依托咪酯注射液(江苏恩华药业股份有限公司,国药准字H32022992)0.3 mg·kg-1。然后持续静脉泵入注射用盐酸瑞芬太尼(宜昌人福药业有限责任公司,国药准字H20030197)、丙泊酚中/长链脂肪乳注射液、依托咪酯注射液维持麻醉,剂量分别为0.05~2.00 μg·kg·min-1、4.0~6.0 mg·kg·h-1、0.3 mg·kg·h-1,并间断给予注射用苯磺顺阿曲库铵以维持肌肉松弛,术中脑电双频指数维持在40~50。
研究组静脉注射盐酸纳布啡注射液(宜昌人福药业有限责任公司,国药准字H20130127)0.20 mg·kg-1,3 min后静脉注射依托咪酯注射液0.3 mg·kg-1。术中麻醉维持方案同对照组。两组均术毕时停止所有麻醉药物给药。待患者自主呼吸恢复,静脉注射甲硫酸新斯的明注射液(江苏浦金药业有限公司,国药准字H20044812)、硫酸阿托品注射液(国药集团国瑞药业有限公司,国药准字H34023677)以拮抗残留的肌肉松弛药,剂量分别为1.0、0.5 mg;待患者达到拔管指征(如呼之睁眼,呼吸平稳,血氧饱和度≥95%,呼吸频率>12次·min-1),拔除气管插管。
1.4 观察指标
1.4.1血流动力学指标
采用多参数监测仪(IntelliVue MP50,PHILIPS)监测两组麻醉前(T0)、诱导后10 min(T1)、建立气腹时(T2)、术毕后20 min(T3)时心率(heart rate,HR)、平均动脉压(mean arterial pressure,MAP)水平。HR、MAP正常参考值分别为60~100次·min-1、70~105 mmHg。
1.4.2脑氧代谢指标
采集两组T0~T3时颈静脉球部血2 mL,采用全自动血气分析仪(cobas b 123,罗氏)进行血气分析,测定颈内静脉球血氧饱和度(jugular venous bulb oxygen saturation,SjvO2)水平,并根据Fick公式计算脑氧摄取率(cerebral oxygen extraction rate,CEO2)。
1.4.3疼痛评分
采用视觉模拟评分法(visual analogue scale,VAS)评分评估两组术前及术后3、6、12、24 h的疼痛程度。VAS评分[7]:0~10分,其中0分,无痛;1~3分,轻微疼痛;4~6分,中度疼痛;7~10分,剧烈疼痛,分值越低,疼痛程度越轻。
1.4.4应激反应指标
血清检测不建议连续检测,故本研究采集两组术前、术后1 d空腹静脉血2 mL,加入抗凝管,经3 000 r·min-1(半径8 cm)离心10 min,取上层血清,-80 ℃冷藏保存;血清皮质醇(cortisol,Cor)用放射免疫法、南京信帆生物试剂盒检测;促肾上腺皮质激素(adreno-cortico-tropic-hormone,ACTH)用酶联免疫吸附试验、南京赛泓瑞生物试剂盒检测。Cor、ACTH正常参考值范围分别为138~635 nmol·L-1、2.2~17.6 pmol·L-1。
1.4.5躁动发生情况
采用Riker镇静-躁动量表(Ricker sedation-agitation scale,SAS)评分对两组术后苏醒期躁动发生情况进行评估。SAS评分[8]:分值范围1~7分,SAS评分≥5分为有躁动。
1.4.6不良反应
统计对比两组围手术期间不良反应总发生率,不良反应包括:恶心、眩晕/头痛、呕吐、多汗。
1.5 统计学方法
2 结果
2.1 血流动力学指标
两组HR、MAP水平组间、时间、交互效应有统计学意义(P<0.05);两组T0时HR、MAP水平相比,差异无统计学意义(P>0.05)。见表2。

表2 两组血流动力学指标比较
2.2 脑氧代谢指标
两组脑氧代谢指标组间、时间、交互效应有统计学意义(P<0.05);与对照组相比,研究组T1、T2、T3时SjvO2水平较高,CEO2水平较低(P<0.05)。见表3。
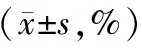
表3 两组脑氧代谢指标比较
2.3 VAS评分
两组VAS评分比较组间、时间、交互效应有统计学意义(P<0.05);两组术后3、6、12、24 h VAS评分较术前呈升高趋势,其中研究组低于对照组(P<0.05)。见表4。

表4 两组VAS评分比较分)
2.4 应激反应指标
两组术后1 d Cor、ACTH水平较术前均升高,其中研究组低于对照组(P<0.05)。见表5。

表5 两组应激反应指标比较
2.5 躁动发生情况
研究组术后苏醒期SAS评分低于对照组(P<0.05);研究组麻醉苏醒期躁动率低于对照组(P<0.05)。见表6。

表6 两组躁动发生情况比较
2.6 不良反应发生情况
研究组围手术期间出现恶心2例,眩晕/头痛1例,呕吐1例,多汗2例,对照组出现恶心1例、呕吐1例,其中研究组不良反应总发生率为13.33%(6/45),与对照组4.44%(2/45)相比,差异无统计学意义(χ2=1.234,P=0.267)。
3 讨论
LC虽为微创手术,但术中CO2气腹建立、手术/麻醉操作等创伤性刺激均属于应激源,可影响患者循环稳定,破坏脑氧代谢平衡[9]。且多数患者在术后出现明显切口疼痛,易增加应激反应及苏醒期躁动发生风险,影响预后恢复[1,10]。因此,探寻能增强镇痛效应,减少应激、躁动反应的麻醉药物及方案对LC患者十分重要。
本研究结果显示,联合纳布啡在LC麻醉中可有效增强镇痛效应,稳定血流动力学水平,与石磊等[11]研究结果相符。原因分析为纳布啡通过静脉给药起效迅速(2~3 min),可通过刺激脊髓κ受体兴奋,阻断疼痛信号传导,发挥镇静、镇痛效应,且药效持久(3~6 h)[1,12-13]。协同依托咪酯可增强镇静、镇痛效应,进而减轻血管应激反应,达到稳定循环的效果[14]。同时,本研究结果还显示联合纳布啡麻醉在改善患者脑氧代谢方面具有明显优势。原因分析为LC术中患者血流动力学剧烈波动可引起脑氧代谢紊乱[9]。而纳布啡可作用于中枢、外周神经系统中κ受体,增强镇痛效应,维持血流动力学稳定,进而促使脑血流恢复正常,保障脑氧供给平衡[12,15]。因此,联合纳布啡麻醉能达到增强镇痛效应、稳定血流动力学水平、改善脑氧代谢的效果。
手术创伤、术后疼痛可引起机体强烈应激反应,表现为Cor、ACTH水平呈高表达[16]。本研究结果显示,联合纳布啡在LC麻醉中可减轻应激反应,降低苏醒期躁动发生率。原因分析为LC术后内脏、切口疼痛是引起应激反应的始动因素。而纳布啡可通过激动外周、脊髓、脑部的κ受体,抑制疼痛递质释放,减轻患者术后疼痛感。尤其是纳布啡可通过作用于平滑肌κ受体,达到缓解内脏疼痛的效果[13]。另外,全麻术后苏醒期患者易发生躁动,多认为与气管拔管、术后疼痛等因素有关[3]。依托咪酯具有深度镇静作用,可有效缓解麻醉苏醒期躁动,但对术后疼痛控制效果较差[17]。而纳布啡具有镇静、镇痛双重作用[3]。故两者联合能起到减轻因拔管、术后疼痛引起的应激反应,降低躁动发生风险的效果。本研究结果显示,两组不良反应发生率均较小,且组间相比无统计学意义,表明两组麻醉方案均能保障患者用药安全性。分析原因可能是因纳布啡发挥镇痛效应主要依靠激活κ受体,同时又对μ受体具有拮抗作用,进而在增强镇痛效应的同时能减少阿片类受体诱发的不良反应,保障安全性[11,18]。可能受回顾性、小样本研究等因素影响,结果可能存在偏差,仍待大样本研究进一步佐证结论。
4 结论
纳布啡复合依托咪酯能有效维持LC患者血液循环稳定,改善脑代谢,还能增强镇痛效应,抑制应激反应,降低躁动发生率,且麻醉用药安全性有保障。
