肾癌根治术后6年伴全胰腺转移一例
2024-03-23潘燚琪麦筱莉
马 柯 潘燚琪 麦筱莉,,3,*
1.徐州医科大学鼓楼临床学院医学影像科 (江苏 南京 210008)
2.南京医科大学鼓楼临床医学院医学影像科 (江苏 南京 210008)
3.南京大学医学院附属鼓楼医院医学影像科 (江苏 南京210008)
1 病 例
患者,女,58岁,2015年因右肾占位性病变行“右肾根治性切除术”,术后病理为肾透明细胞癌;2年后常规复查发现胰头占位,遂行“腹腔镜辅助保留幽门的胰十二指肠切除术”;4年后因“胰腺占位术后,体检发现胰腺占位1月余”就诊。实验室检查无特殊。
CT检查:2017年CT平扫示胰头类圆形低密度结节,大小约14mm×12mm,增强扫描动脉期结节明显均匀强化(图1),强化程度高于正常胰腺实质,静脉期强化减低,边界清;术后4年常规胸腹部CT复查,显示两肺多发小结节,较大者直径约16mm(图2);胰腺多发团片状低密度影,增强呈明显不均匀强化,内伴片状无强化区(图3);左肾结节大小约9mm×6mm,皮质期明显强化(图4),髓质期退出(图5);盆腔团片状软组织密度影,包绕腹腔内脂肪及血管,局部与肠管边界不清,大小约为30mm×16mm,增强见明显强化(图6)。后续规律治疗、每2月进行影像检查,胰腺病灶坏死明显(图7),肺、左肾结节未见明显增大,盆腔结节缩小(图8)。
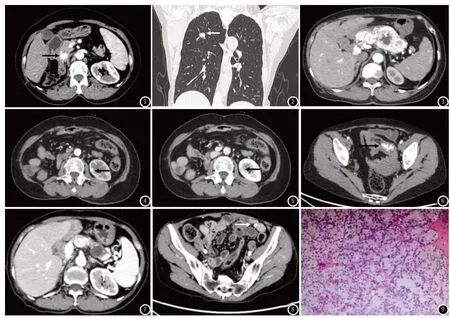
图1 CT增强动脉期胰头部类圆形结节明显强化,边缘光整(黑箭头);图2 冠状位肺窗重建右肺上叶结节,边缘光滑(白箭头);图3 CT增强动脉期胰腺实质内多发不均匀明显强化肿块影,内见无强化的坏死区;图4 CT增强皮质期左肾明显强化结节影(黑箭头);图5 CT增强髓质期左肾结节强化减低(黑箭头);图6 盆腔团片状软组织影,包绕腹腔内脂肪及血管,增强见片状明显强化(黑箭头);图7 随诊CT增强示胰腺病灶较前缩小,实性成分减少,囊变坏死明显;图8 盆腔病灶较前大致相仿,位于肠系膜之间,局部与肠管边界不清(白箭头);图9 胰头占位术后病理(HE×200)示瘤细胞呈巢状排列,细胞呈圆形或卵圆形,胞质丰富、透亮。
手术及病理检查:2017年胰头结节手术探查,术中见胰头下缘约2cm×2cm结节,质中,色偏黄,界尚清。镜检:瘤细胞呈巢状排列,细胞为圆形或卵圆形,胞质丰富且透亮。免疫组织化学:CA9(+++)、Pax-8(++)、Vimentin(++)、CK19(局灶+)、CK7(-)、F504s(-)、TFE3(-)、CD99(-)、Syn(-),Ki-67约20%+。病理诊断:肾透明细胞癌胰头转移(图9)。
2 讨 论
肾脏肿瘤中大约85%是肾细胞癌,其中约70%为透明细胞型[1]。透明细胞型肾细胞癌(clear cell renal cell carcinoma,CCRCC)早期临床症状不明显,根治术后约20%~30%出现复发或者转移,主要转移到肺、淋巴结、骨骼、肝脏、肾上腺,转移到胰腺和肠管罕见[2]。
多数CCRCC累及胰腺的平均时间为(7.1~10.0)年,付琳琳[3]等报道20例发生胰腺转移的CCRCC,35%患者在肾癌根治术后10年出现,术后胰腺转移的中位时间为102个月,最长达20年,本病例行胰头转移瘤切除后短期发生全胰腺、肺、对侧肾脏、肠道等多器官转移,实属罕见。目前对CCRCC转移至胰腺的具体机制尚不清楚,有学者认为肿瘤可能通过直接浸润、淋巴逆行转移或血源性转移侵袭胰腺,另有学者认为位于血液循环或淋巴循环的肿瘤细胞,可能对胰腺组织所处的环境具有某种亲和性[4-5]。大部分CCRCC胰腺转移患者无症状[6],通常为肿瘤根治术后长期随访发现,出现临床症状也是腹痛腹胀、恶心呕吐、体重减轻、黄疸、上消化道出血等非特异性症状。临床上尚未发现转移性CCRCC的特异性肿瘤标志物,所以目前诊断主要依靠影像学检查,常规检查有超声、CT和MRI。CCRCC为富血供肿瘤,故增强检查是必不可少的,CT增强检查显示胰腺转移性CCRCC动脉期病灶明显强化,门脉期强化程度明显下降,但仍高于正常的胰腺组织,呈快进快出表现[7-8]。随着分化程度的不同,胰腺转移性CCRCC在CT上的表现略有差异[9]。上述特点可用于鉴别乏血供的原发性胰腺癌,但与同为富血供表现的胰腺神经内分泌肿瘤难以鉴别。神经内分泌肿瘤通常分为两类,一类是功能性的,通常合并相应激素水平升高;另一类则是非功能性的。临床上用外周血生物标志物检查来鉴别,包括血清(血浆)嗜铬粒蛋白A、神经元特异性烯醇化酶等。仅靠上述指标鉴别诊断困难,有文献提议可行超声内镜下穿刺活检来鉴别,但由于肿瘤血供丰富,穿刺会引起出血以及肿瘤的种植播散,一般不作为常规检查。张国勋[10]等人报道胰腺神经内分泌肿瘤和胰腺转移性CCRCC的相对廓清率值不同,胰腺转移性CCRCC相对廓清率值显著大于胰腺神经内分泌肿瘤,在鉴别两者时具有优势。此外,PET-CT可以将解剖成像和功能成像融合,也可用于判断是否出现肾癌转移,但由于价格过高,限制了其临床应用。
目前治疗转移性CCRCC方式有手术切除、放疗、化疗和免疫治疗等,对孤立性胰腺转移灶,优先选择完整切除病灶,常见的手术方法包括保留胰十二指肠切除术、远端胰腺切除术和全胰腺切除术[11]。胰腺远端切除术是最常用的手术方法,1年、3年和5年的总生存率和无病生存率分别为96%、88%、83%和73%、49%、35%[12];当发生多脏器转移时,只能采取姑息治疗。
总之,当CCRCC患者术后数年至数十年出现胰腺或者其他器官占位时,应首先考虑转移瘤,早期认识胰腺转移性CCRCC的影像学表现能为患者的后续治疗提供有效而正确的指导。本病例提示CCRCC患者行根治术后应尽可能进行定期体检、终身随访,以便早期发现病灶复发、转移,及时接受正确的治疗。
