机械血栓清除系统联合导管接触性溶栓治疗急性髂股深静脉血栓形成的临床疗效
2024-03-22刘文江王兵牛晓阳李越高士钦丁亚坤
刘文江,王兵,牛晓阳,李越,高士钦,丁亚坤
郑州大学第五附属医院血管外科,河南 郑州 450052
急性髂股深静脉血栓形成(deep vein thrombosis,DVT)是指血液流经髂股段时由于原发或者继发性因素导致的静脉回流障碍性疾病[1],是DVT的一种类型,多见于外科手术、创伤、肿瘤、妊娠、长期卧床等患者,是临床中的常见疾病、多发疾病,严重者可因突发大面积肺栓塞而出现生命危险,长期还会引起血栓形成后综合征(postthrombotic syndrome,PTS)的发生,从而影响患者的生活质量[2-3]。尽早清除血栓、恢复血流、防止并发症的发生是疾病治疗的首要目的[4]。导管接触性溶栓(catheterdirected thrombolysis,CDT)被用于快速清除血栓和挽救静脉瓣膜,以防止PTS的发生、发展,取得了一定的临床效果[5]。随着腔内技术的进步,AngioJet经皮机械血栓切除术(percutaneous mechanical thrombectomy,PMT)已成为治疗DVT的一种新方法[6]。近年来,AngioJet PMT联合CDT在治疗急性髂股DVT中显示出一定的优越性[7],但该方法对术后一期通畅率和PTS发生情况影响的相关报道较少。本研究探讨PMT 联合CDT 治疗急性髂股DVT的临床疗效,以期为急性髂股DVT的临床治疗提供参考,现报道如下。
1 资料与方法
1.1 一般资料
收集2017年10月至2021年9月郑州大学第五附属医院收治的急性髂股DVT患者的临床资料。纳入标准:(1)经下肢深静脉超声和/或数字减影血管造影(digital subtraction angiography,DSA)透视下的下肢深静脉造影检查确诊为髂股DVT,血栓分型为中央型;(2)病程≤7 d;(3)不合并髂静脉压迫症状。排除标准:(1)存在溶栓、抗凝禁忌证;(2)伴有严重的心、肺、肝、肾等重要脏器功能障碍性疾病;(3)对造影剂过敏或存在造影剂使用禁忌证;(4)拒绝参与随访或临床资料缺失。根据纳入、排除标准,最终本研究共纳入123例急性髂股DVT患者,并按照手术方式的不同将患者分为联合组(n=59)和单纯CDT组(n=64)。联合组中,男性32例,女性27例;年龄37~84岁,平均(65.41±10.86)岁;病程2~96 h,平均(23.12±9.69)h;发病部位:左下肢38例,右下肢21例。单纯CDT组中,男性34例,女性30例;年龄38~81岁,平均(62.82±9.17)岁;病程4~96 h,平均(23.36±10.08)h;发病部位:左下肢41例,右下肢23例。两组患者的年龄、性别、病程、合并疾病及发病部位比较,差异均无统计学意义(P>0.05)(表1),具有可比性。本研究经郑州大学第五附属医院伦理委员会审批通过(Y2021056)。

表1 两组患者的临床特征
1.2 手术方法
所有患者均先进行滤器置入:根据手术方案及术前超声或计算机断层扫描静脉成像(computed tomography venography,CTV)结果选择合适的穿刺位置;介入引导设备采用Discovery IGS 7或GE Healthcare血管造影机。手术前留置导尿管,以备抽栓时进行水化治疗。患者仰卧于DSA检查床上,常规消毒铺巾,使用2%利多卡因局部麻醉,根据术前计划选择穿刺方式,采用Seldinger 技术穿刺健侧股静脉,置入6 F 鞘,通过造影明确静脉内情况,同时外周静脉注入肝素抗凝,于肾静脉位置下方放置Denali或Aegisy 滤器,通过造影确认滤器位置及展开情况,置入完毕后去除鞘管,按压包扎穿刺点。
联合组:放置滤器后,患者转为俯卧位,消毒铺巾后,使用2%利多卡因局部麻醉,在彩色多普勒超声引导下穿刺患肢腘静脉,置入血管鞘,顺行造影明确血栓范围,使用导丝开通患者血管并送至下腔静脉,再沿着导丝将8 F AngioJet导管送至血栓部位及范围,开启系统喷药模式,将20万U尿激酶+100 ml生理盐水自血栓远端起始处向近端缓慢回拉喷射,喷射完毕后等待20 min。将血栓抽吸系统改为吸栓模式,配合500 ml生理盐水+2500 U 肝素液体进行水化治疗,应用AngioJet吸栓导管由远向近对血栓进行抽吸,在吸栓过程中观察患者的心率、血压及尿液颜色变化,抽吸完毕后通过造影观察血栓清除程度。若局部残留血栓,可重复进行吸栓治疗,但总吸栓时间不超过480 s。抽栓完成后,留置溶栓导管进行CDT治疗,根据患者术中造影情况确定尿激酶用量和溶栓时间。术后1~3 d 注意观察患者的尿液颜色变化并检测肾功能情况。
单纯CDT组:放置滤器后,患者转为俯卧位,消毒铺巾,使用2%利多卡因局部麻醉,经彩色多普勒超声引导下穿刺患肢腘静脉,置入血管鞘,通过顺行造影明确血栓范围,使用导丝开通患者血管并送至下腔静脉,沿导丝留置溶栓导管行CDT治疗,根据患者术中造影情况确定尿激酶用量和溶栓时间。
1.3 术后处理
根据DVT的诊断和治疗指南[1]进行术后处理。两组患者术后均常规口服利伐沙班,每次15 mg,每天2次,术后1个月后改用口服利伐沙班20 mg/d或华法林2.5~6.0 mg/d,服用2~3 d后测定国际标准化比值(international normalized ratio,INR),当INR稳定在2.0~3.0并持续24 h后停用低分子肝素,继续口服华法林。
1.4 观察指标及随访
观察两组患者的技术成功率。比较两组患者的临床疗效,尿激酶用量,治疗前后膝下10 cm和膝上15 cm处患侧与健侧的周径差,溶栓时间,住院时间,术后一期靶血管通畅率,术后6、12个月PTS发生率以及围手术期并发症发生率。临床疗效参照《下肢深静脉血栓形成介入治疗规范的专家共识(第2版)》[8]进行评估。显效:血栓全部溶解,临床症状及体征消失,管壁光滑;有效:血栓大部分溶解,临床症状及体征减轻,管壁较光滑;无效:血栓无明显溶解,临床症状及体征未见明显改善,管壁不光滑。显效率=显效例数/总例数×100%。术后PTS的发生情况通过Villalta评分标准进行评估,其中,0~4分为无PTS;5~9分为轻度PTS;10~14分为中度PTS;>15分或有溃疡为重度PTS[9]。随访时间为12~48个月,通过门诊、住院或电话随访的方式对患者进行随访,评估靶血管的通畅情况和PTS的发生率。
1.5 统计学方法
应用SPSS 26.0软件对数据进行统计学分析。符合正态分布且方差齐性的计量资料以(±s)表示,组间比较采用两独立样本t检验;计数资料以n(%)表示,组间比较采用χ2检验。采用Kaplan-Meier法分析术后一期靶血管通畅率。P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效的比较
所有患者手术均取得成功,手术成功率为100%。联合组的显效率为83.05%(49/59),高于单纯CDT组的62.5%(40/64),差异有统计学意义(χ2=6.482,P=0.011)。(表2)

表2 两组患者的临床疗效[n(%)]
2.2 尿激酶用量及治疗前后患侧与健侧周径差的比较
联合组患者的尿激酶用量为(301.69±26.33)万U,明显少于单纯CDT组患者的(421.88±25.44)万U,差异有统计学意义(t=25.735,P<0.01)。治疗前,两组患者膝下10 cm、膝上15 cm患侧与健侧周径差比较,差异无统计学意义(P>0.05);治疗后,联合组患者膝下10 cm、膝上15 cm 处患侧与健侧周径差均低于单纯CDT 组患者,差异均有统计学意义(P<0.05)。(表3)
表3 两组患者治疗前后患侧与健侧周径差的比较(cm,±s)
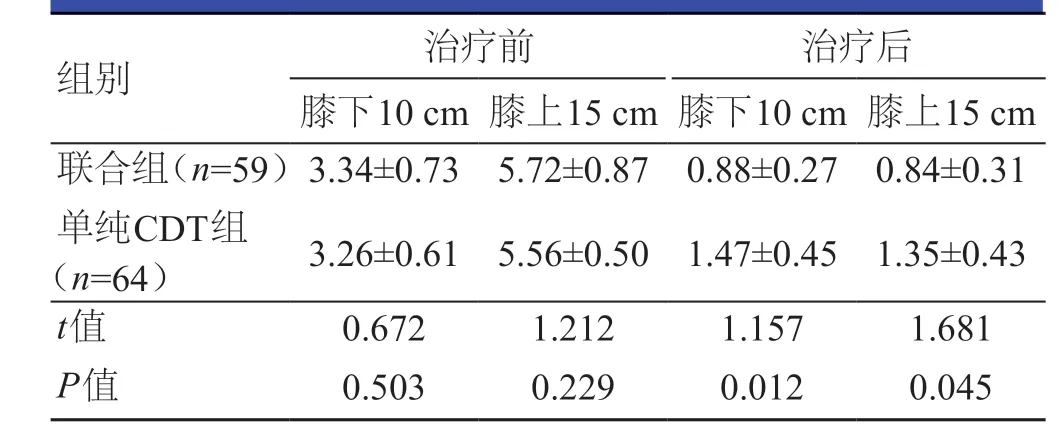
表3 两组患者治疗前后患侧与健侧周径差的比较(cm,±s)
组别 治疗前 治疗后膝下10 cm 膝上15 cm 膝下10 cm 膝上15 cm联合组(n=59)3.34±0.73 5.72±0.87 0.88±0.27 0.84±0.31单纯CDT组(n=64) 3.26±0.61 5.56±0.50 1.47±0.45 1.35±0.43 t值 0.672 1.212 1.157 1.681 P值 0.503 0.229 0.012 0.045
2.3 溶栓时间、住院时间的比较
联合组患者的溶栓时间、住院时间均明显短于单纯CDT组患者,差异均有统计学意义(P<0.01)。(表4)
表4 两组患者溶栓时间、住院时间的比较(±s)
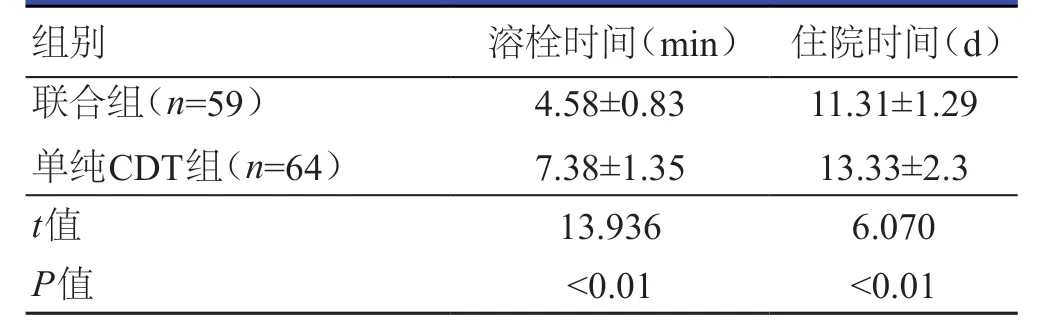
表4 两组患者溶栓时间、住院时间的比较(±s)
组别 溶栓时间(min) 住院时间(d)联合组(n=59) 4.58±0.83 11.31±1.29单纯CDT组(n=64) 7.38±1.35 13.33±2.3 t值 13.936 6.070 P值 <0.01 <0.01
2.4 术后一期靶血管通畅率的比较
联合组患者术后靶血管累积一期通畅率为86.4%(51/59),高于单纯CDT 组患者的68.8%(44/64),差异有统计学意义(χ2=4.527,P=0.033)。(图1)
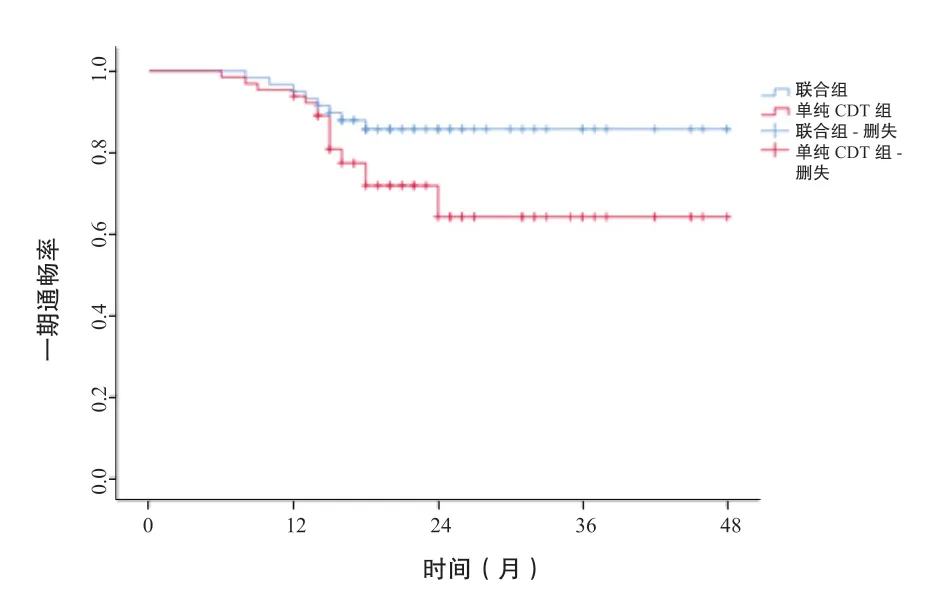
图1 两组患者的术后靶血管一期通畅率曲线
2.5 PTS 发生情况的比较
联合组术后6、12个月分别有4例(6.8%)、8例(13.6%)患者发生PTS;单纯CDT组术后6、12个月分别有12例(18.8%)、19例(29.7%)患者发生PTS。联合组患者术后6、12个月PTS发生率均低于单纯CDT组患者,差异均有统计学意义(χ2=3.887、4.661,P<0.05)。
2.6 围手术期并发症发生情况
联合组围手术期共5例(8.4%)患者出现并发症,其中,1例出现轻度肾损伤,经水化及保守治疗后好转;2例患者出现穿刺点血肿,给予机械压迫后症状好转;2例患者出现消化道出血,暂停溶栓、抑酸、保守治疗后缓解;32例患者出现不同程度的血红蛋白尿,进行水化、保肾治疗后症状消失,其中1例患者出现肾功能不全,行专科治疗后恢复。单纯CDT组围手术期6例(9.3%)患者出现并发症,3例患者出现穿刺点血肿,调整姿势重新加压包扎后症状消失;2例患者出现穿刺点周围瘀斑,暂停溶栓保守治疗后症状消失;1例患者出现脑出血及意识障碍,经专科治疗后症状恢复。两组患者的围手术期并发症发生率比较,差异无统计学意义(P>0.05)。
3 讨论
急性髂股DVT好发于左下肢,需要及时干预及治疗,否则会导致肺栓塞、PTS等并发症的发生,严重影响患者的生命及生活质量[10-11]。临床上对急性髂股DVT 的治疗理念以快速清除血栓、减轻血栓负荷、恢复静脉通畅、减少血栓附着对静脉瓣膜的损伤为主[12]。CDT是临床治疗该疾病的首选方法,但存在肺栓塞、出血等弊端。PMT 是近年来兴起的一种新型血栓清除技术,通过导管喷射高压流体击碎血栓,并通过负压将血栓吸到导管内并排出体外,它与CDT联合使用可促进血栓清除,提高临床疗效[13]。
本研究发现,联合组患者的显效率高于单纯CDT组患者,尿激酶用量明显少于单纯CDT组患者,溶栓时间、住院时间均明显短于单纯CDT组患者,差异均有统计学意义,表明PMT联合CDT在治疗急性髂股DVT 方面展现出较大的优势。Liu 等[14]的研究表明,AngioJet 血栓抽吸联合CDT治疗的血栓清除率更高。黄宝骏等[15]的研究发现,AngioJet 联合药物和CDT治疗可进一步提高血栓清除效果,减少溶栓药物的使用剂量,缩短溶栓时间和住院时间。考虑CDT治疗首先使部分血栓软化并溶解,然后利用PMT喷射模式增大溶栓药物治疗范围,可提高血栓溶解效率,然后在抽吸模式下将溶解及碎裂的血栓吸出,可进一步提高溶栓效果,缩短溶栓时间,促进消除下肢消肿,从而缩短患者住院时间。
本研究发现,联合组患者的术后一期靶血管通畅率更高,考虑本研究纳入的患者均为髂股DVT 患者,且大部分血栓为新鲜血栓,而PMT 联合CDT 治疗可快速清除新鲜血栓,减轻血管负荷,因此,残留的血栓较少,对瓣膜功能的影响较小。Rabuffi 等[16]的研究中,术后PTS 的发生率为14.2%(3/21),患者术后发生轻度PTS,而本研究中联合组患者术后12个月PTS 的发生率为13.6%(8/59),考虑联合组患者的血管壁经PMT 联合CDT 治疗后更加光滑,残留造影剂更少,可减轻对血管及瓣膜的损伤,减少PTS 的发生。
本研究中的所有患者均置入了下腔静脉滤器,以预防术中和术后致死性肺栓塞的发生[17],术后在时间窗内取出滤器(Denali 滤器时间窗为3个月内,Aegisy 滤器时间窗为1个月内),本研究中有2例患者因超出时间窗而放弃取出滤器,未发现滤器相关性血栓等并发症。王福音[18]的研究指出,两种滤器在术后并发症等方面未表现出明显差异。
Shen等[19]的研究发现,AngioJet-PMT组患者急性溶血的发生率较高,增加了急性肾损伤的发生风险;本研究有32例患者出现不同程度的血红蛋白尿,1例患者出现轻度肾损伤,2例患者出现穿刺点血肿,2例患者出现消化道出血,经对症治疗后症状均好转。所有患者均未出现严重的出血、肺栓塞等并发症。2例患者发生失访,均按最后一次随访时间纳入统计。
综上所述,PMT联合CDT治疗急性髂股DVT的效果更好,可提高临床显效率,减少尿激酶使用量,有效改善患侧与健侧周径差,缩短溶栓时间、住院时间,且具有术后一期靶血管通畅率更好、PTS发生率更低的优势。本研究的样本量较少,随访时间较短,期待今后纳入更多样本量、更长随访时间的数据来进一步验证。
