调强放疗联合顺铂同步增敏对宫颈癌患者T 淋巴细胞、预后的影响
2024-03-22魏植强
魏植强
(福建医科大学附属三明第一医院 三明 365000)
宫颈癌是女性生殖道最为常见的恶性肿瘤,人乳头状瘤病毒(HPV)被认为是该病发生的主要危险因素。对于宫颈癌患者而言,处于疾病不同时期临床表现差异性较大,疾病早期可无任何临床症状表现,随着病情的进展,可出现阴道异常出血、接触性出血等症状,而随着肿瘤的不断增大,会压迫与侵犯邻近器官组织,而出现对应的症状,甚至引起全身脏器衰竭症状,严重威胁患者的生命安全[1]。大部分宫颈癌患者在早期多无明显症状与体征,在确诊时多已至病情中晚期,从而失去了最佳的手术治疗时机,故放化疗治疗是目前常用的治疗手段。调强放疗是三维适形放疗的一种常见类型,利用计算机控制的X 光加速器对恶性肿瘤或肿瘤内特定区域进行精确辐射剂量,相比传统的放疗治疗更为安全且副作用相对较小,在临床诸多肿瘤疾病的治疗中得到广泛认可。但单纯放疗无法阻滞肿瘤细胞的转移与扩散,治疗后复发与转移等发生风险较高[2~3]。有研究发现,在放疗治疗的同时进行化疗,可明显增加放疗的敏感性,促进肿瘤细胞的凋亡,从而提高临床疗效[4~5]。鉴于此,本研究探讨调强放疗联合顺铂同步增敏对宫颈癌患者T 淋巴细胞、预后的影响。现报道如下:
1 资料与方法
1.1 一般资料 选择2019 年12 月至2022 年12月福建医科大学附属三明第一医院收治的114 例宫颈癌患者,按照随机对照原则分为对照组与研究组,各57 例。对照组年龄28~64 岁,平均(44.37±5.26)岁;病理类型:鳞癌25 例,腺癌18 例,腺鳞癌10 例,其他4 例;国际妇产科联盟2018(FIGO)分期:Ⅱa期15 例,Ⅱb 期20 例,Ⅲa 期13 例,Ⅲb 期9 例;分化程度:低分化17 例,中分化24 例,高分化16 例;卡氏功能状态(KPS)评分32~63 分,平均(44.78±5.63)分。研究组年龄28~66 岁,平均(44.47±5.63)岁;病理类型:鳞癌25 例,腺癌20 例,腺鳞癌9 例,其他3 例;FIGO 分期:Ⅱa 期16 例,Ⅱb 期21 例,Ⅲa 期12 例。Ⅲb 期8 例;分化程度:低分化19 例,中分化24 例,高分化14 例;KPS 评分30~65 分,平均(45.03±5.77)分。两组一般资料比较,均衡性良好(P>0.05)。本研究已获福建医科大学附属三明第一医院医学伦理委员会批准(伦理字201900110056号)。
1.2 入组标准 纳入标准:符合《妇产科学(第9版)》[6]中相关诊断标准者;既往未接受过宫颈癌相关放化疗治疗者;无本研究药物过敏者;知情同意者。排除标准:严重脏器功能不全者;发生宫颈癌远处转移者;合并其他恶性肿瘤者;预计生存期<6 个月者;妊娠期或哺乳期女性;精神疾病无法配合治疗者。
1.3 治疗方法
1.3.1 对照组 接受调强放疗治疗,具体如下:取仰卧位,固定腹盆腔,对腹、盆腔进行CT 增强扫描,将图像上传至计算机进行处理后,勾画出病灶靶区。靶区体积为腹主动脉分叉上1 cm 至闭孔下缘盆腔淋巴引流区、子宫颈、子宫体及阴道部分。单次放疗剂量为1.8 Gy,共放射27 次;腔内放疗每次6 Gy,2次/周,共5 次。
1.3.2 研究组 调强放疗方法与对照组一致,于放疗同时进行化疗治疗,方案采用顺铂(国药准字H37021357)30 mg/m2静脉滴注,1 次/周,共5~6 次。
1.4 观察指标 (1)疗效。于治疗6 个月后参照相关文献标准[7]:完全缓解(CR)为病变完全消失,且无肿瘤病灶及不典型增生组织,且维持时间>4 周;部分缓解(PR)为仍存在不典型增生,且维持时间>4周;疾病稳定(SD)为病情相对稳定无任何变化,且维持时间>4 周;疾病进展(PD)为基线病灶长径总和增加20%或出现新病灶。客观缓解率(ORR)=(CR例数+PR 例数)/总例数×100%。(2)T 淋巴细胞亚群。收集两组治疗前后5 ml,室温静置30 min 后自然凝血,离心10 min(转速为3 000 r/min,半径为6 cm),取上层血清至1.5 ml EP 管中,恢复室温后采用流式细胞分析仪检测CD3+、CD4+、CD8+,并计算CD4+/CD8+。(3)肿瘤标志物。静脉血收集与血清离心处理与上述操作一致,采用酶联免疫吸附法(ELISA) 检测细胞角蛋白19 片段抗原21-1(CYFRA21-1)、鳞状细胞癌抗原(SCC)、糖类抗原125(CA125)水平,所有操作严格按照试剂盒说明书执行。(4) 生活质量。采用癌症生活质量量表(QLQ-C30)评估,分数越高生活质量越高。(5)毒副反应。统计白细胞减少、骨髓抑制、恶心/呕吐、脱发等发生率。
1.5 统计学方法 采用SPSS23.0 统计学软件分析处理数据,T 淋巴细胞亚群、肿瘤标志物、生活质量评分等计量资料以()表示,采用t检验;疗效和毒副反应等计数资料以%表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组疗效对比 研究组ORR(61.40%)较对照组(42.11%)高(P<0.05)。见表1。
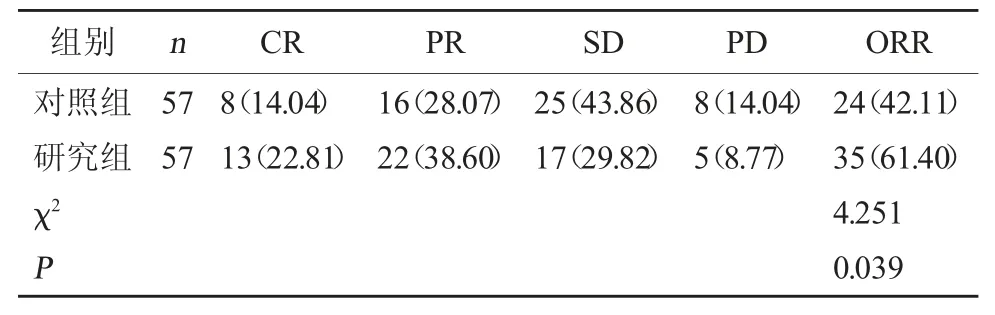
表1 两组疗效对比[例(%)]
2.2 两组T 淋巴细胞亚群对比 两组治疗后CD8+水平降低,CD3+、CD4+、CD4+/CD8+水平升高(P<0.05);且研究组治疗后CD8+水平比对照组低,CD3+、CD4+、CD4+/CD8+水平比对照组高(P<0.05)。见表2。
表2 两组T淋巴细胞亚群各项指标水平对比()
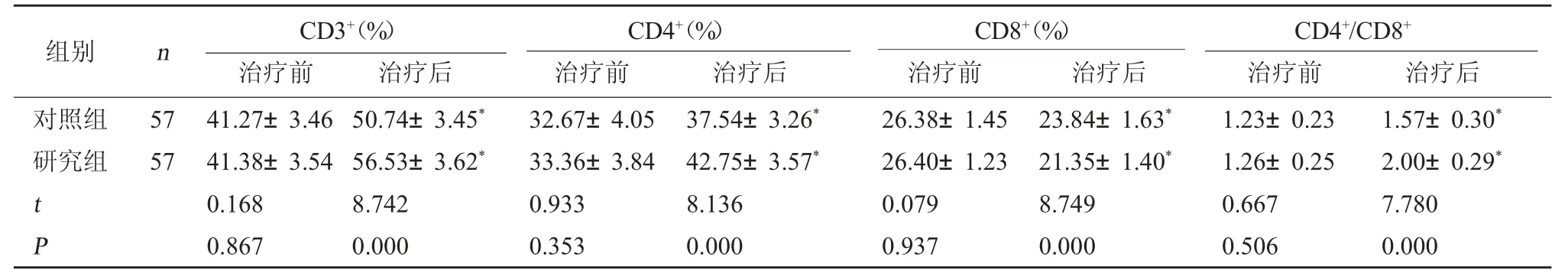
表2 两组T淋巴细胞亚群各项指标水平对比()
注:与本组治疗前相比,*P<0.05。
?
2.3 两组肿瘤标志物对比 两组治疗后CYFRA21-1、SCC、CA125 水平降低(P<0.05);且研究组治疗后CYFRA21-1、SCC、CA125 水平较对照组低(P<0.05)。见表3。
表3 两组肿瘤标志物相关指标水平对比()
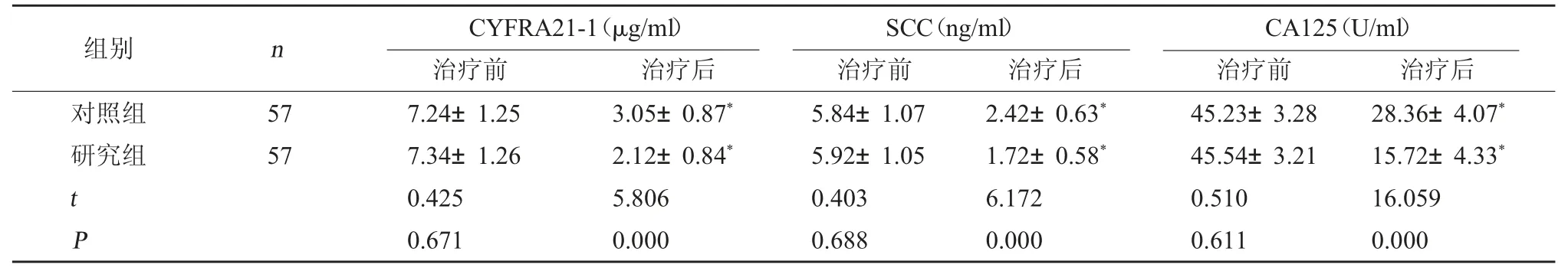
表3 两组肿瘤标志物相关指标水平对比()
注:与本组治疗前相比,*P<0.05。
?
2.4 两组生活质量对比 两组治疗后躯体、角色、情绪、认知及社会功能评分升高(P<0.05);且研究组治疗后QLQ-C30 各项指标评分比对照组高(P<0.05)。见表4。
表4 两组QLQ-C30 各项指标评分对比(分,)
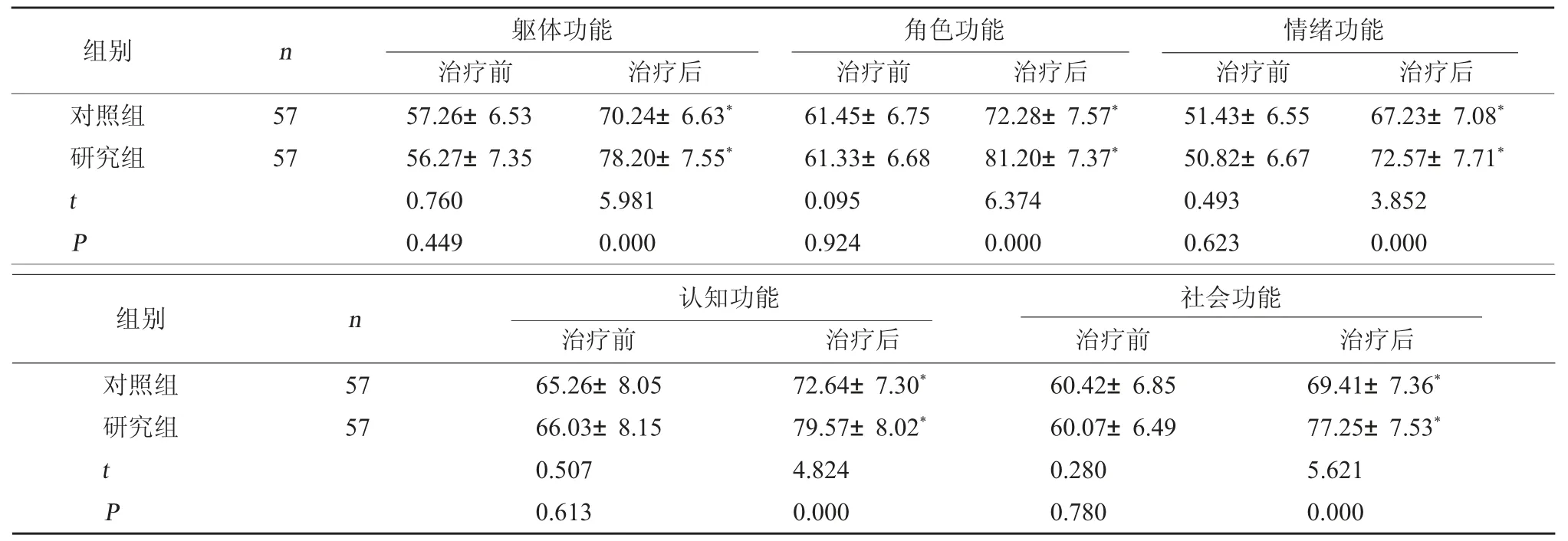
表4 两组QLQ-C30 各项指标评分对比(分,)
注:与本组治疗前相比,*P<0.05。
?
2.5 两组毒副反应发生情况对比 研究组发生率(66.67%)与对照组(56.14%)相比,差异无统计学意义(P>0.05)。见表5。
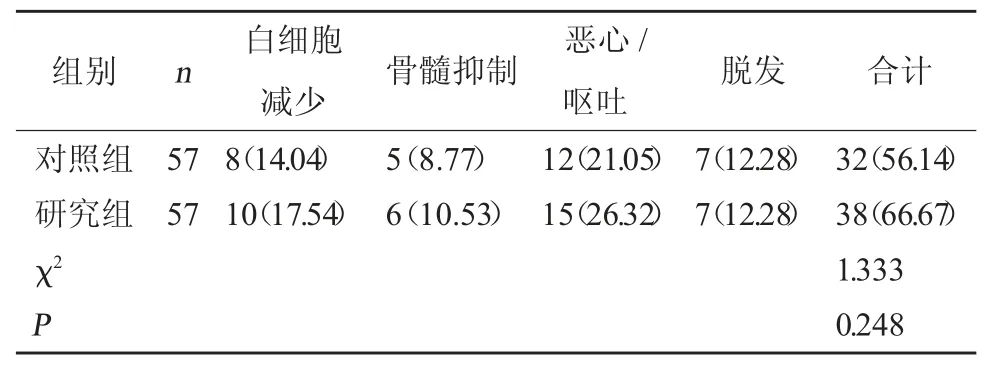
表5 两组毒副反应发生情况对比[例(%)]
3 讨论
近年来仍有部分宫颈癌患者在病情的中晚期被确诊,错失最佳的手术治疗时机。因此,寻找安全高效的治疗方案对延长宫颈癌患者生存期、改善预后具有重要意义。调强放疗是经CT 模拟定位对靶病灶区域进行扫描后,对照射靶区、周围正常组织进行拟定,采用放疗逆向计划,获得剂量体积的分布图,在临床治疗过程中可有效调节治疗靶区与邻近敏感器官照射剂量,从而获得最大的治疗效果[8]。顺铂同步增敏被认为是提高临床疗效的重要方式。有研究认为,顺铂作为含铂基的抗肿瘤药物,可通过诱导细胞凋亡、感染细胞内生化代谢的过程等途径,发挥抗癌效果[9]。本研究结果显示,研究组ORR 较对照组高,但两组毒副反应发生率对比,差异无统计学意义。这提示调强放疗联合顺铂同步增敏应用于宫颈癌患者的治疗效果较佳,且未增加毒副反应发生率。分析原因可能是调强放疗可控制射线的强度分布,产生剂量梯度,增强对靶病灶区域的射线剂量,减少对邻近组织的射线剂量,从而保证了治疗效果。联合顺铂同步增敏可达到抑制肿瘤细胞内DNA 复制,破坏肿瘤细胞膜结构,提高放疗的敏感性同时,协同放疗抗肿瘤效应,从而保证对局部病灶的治疗效果,缩小肿瘤体积[10]。
诸多研究表明[11~12],宫颈癌的发生与免疫系统功能低下,导致机体抗HPV 感染能力降低有一定关系,加之在进行放化疗治疗后亦可降低免疫功能。T淋巴细胞亚群是反映机体细胞免疫应答过程的重要指标,其中CD3+主要代表T 细胞的整体功能与数量;CD4+为辅助性T 细胞标志,可抵抗机体受到抗原入侵从而调节免疫功能;CD8+属于细胞毒性T 淋巴细胞,可特异性地杀伤靶细胞。本研究结果发现,研究组治疗后CD8+水平比对照组低,CD3+、CD4+、CD4+/CD8+水平比对照组高。这表明联合治疗可改善T 淋巴细胞表达,对免疫功能影响较小。叶智慧等[13]采用调强适形放疗联合顺铂与紫杉醇对124 例老年晚期宫颈癌患者进行治疗发现,联合治疗效果明显,对免疫功能的影响较小,与本研究结果近似。
CYFRA21-1 作为上皮来源性质的肿瘤标志物,在临床诸多恶性肿瘤中均有异常高表达;SCC 是子宫颈鳞癌的首选肿瘤标志物,对诊断、疗效及预后评估均具有一定意义;CA125 是反映肿瘤存在的化学物质,其含量大幅度上升可提示肿瘤的性质,对肿瘤的诊断、分类及治疗指导提供参考[14]。本研究结果发现,研究组治疗后CYFRA21-1、SCC、CA125 水平较对照组低,且研究组治疗后QLQ-C30 各项评分均较对照组高。这说明调强放疗联合顺铂同步增敏可降低宫颈癌患者的肿瘤标志物水平,提高生活质量。分析原因可能是联合顺铂同步增敏化疗可发挥协同作用,经不同途径抑制肿瘤的自身修复能力,联合化疗药物后可抑制局部病灶的发展,缩小肿瘤病灶的体积,进而降低肿瘤标志物水平,提高生活质量[15]。
综上所述,调强放疗联合顺铂同步增敏应用于宫颈癌患者的治疗效果较佳,可改善T 淋巴细胞表达,降低肿瘤标志物水平,促进生活质量提升,预后良好。
