高频电波刀和冷刀宫颈锥切治疗宫颈上皮内瘤样病变的疗效评价
2024-03-20王思漳州市芗城区妇幼保健院妇保科福建漳州363000
王思 漳州市芗城区妇幼保健院妇保科 (福建 漳州 363000)
内容提要: 目的:分析在宫颈上皮内瘤变治疗中用高频电波刀手术、冷刀宫颈锥切术的效果。方法:选取2021年1月~2022年6月本院收治的宫颈上皮内瘤变患者80例,通过科学分组处理,将40例纳入参照组,执行冷刀宫颈锥切手术方案,其余40例归入实验组,执行高频电波刀手术方案,将两组的临床结果对比分析。结果:实验组的手术时间、子宫颈修复时间、住院时长、术中出血量、手术后白细胞计数和CRP、低出生体重儿、胎膜早破、生殖道感染的发生率、并发症发生率明显小于参照组,差异对比有统计学意义(P<0.05);两组患者在早产、剖宫产、新生儿窒息、产后出血、宫颈受损发生率对比无显著差异(P>0.05)。结论:在宫颈上皮内瘤变治疗中,运用高频电波刀手术治疗,能够达到理想的治疗效果,较少的并发症,有较高的临床运用价值。
宫颈癌是临床上较为多见的恶性肿瘤,宫颈上皮内瘤变主要指子宫颈癌的癌前病变,年龄25~35岁的女性是高发群体,发病原因是处于宫颈上皮层内健康细胞受到异常细胞影响,并被异常细胞所取代,不断发展形成的宫颈浸润癌[1,2]。临床上对于宫颈上皮内瘤变的治疗,常用手术治疗方式,由于发病群体具有年轻化特点,子宫上皮内瘤变患者对于冷刀宫颈锥切术的要求已经从最根本病灶切除转变成保护生育能力,为此临床医师深入探究子宫上皮内瘤变患者接受冷刀宫颈锥切术治疗后对患者自身妊娠、分娩带来的影响。为了进一步提高子宫上皮内瘤变的治疗效果,现对80例患者接受高频电波刀手术和冷刀宫颈锥切术的治疗效果展开如下汇报。
1.资料与方法
1.1 临床资料
选取2022年1月~2022年12月本院收治的宫颈上皮内瘤变患者80例,通过科学分组处理,将40例纳入参照组,其余40例归入实验组。在参照组中,年龄25~48岁,平均(36.42±3.22)岁,产次1~4次,平均(2.64±0.24)次,宫颈长度2~6cm,平均(4.26±0.64)cm;在实验组中,年龄25~49岁,平均(36.61±3.34)岁,产次1~4次,平均(2.58±0.22)次,宫颈长度2~6cm,平均(4.24±0.61)cm。两组患者临床基础资料对比存在均衡性(P>0.05)。
纳入标准:①全部患者均接受磁共振、超声等检查,与《妇产科学》中宫颈上皮内瘤变诊断基本相同;②全部患者通过病理诊断为CINⅠ-Ⅲ级;③全部患者手术后依然有强烈的受孕意愿。
排除标准:①排除处于妊娠阶段接受宫颈环扎治疗的患者;②排除心功能、肝功能、肾功能、血常规检验结果异常的患者;③排除既往存在多次流产、早产或者难产病史的患者。
1.2 方法
两组患者在手术前接受查体检查,且在月经结束后3~7d接受手术治疗,通过局部麻醉,让患者处于膀胱截石位姿势,利用碘伏液(浓度0.5%)擦拭外阴、肛门等部位,实施基础消毒处理,将绝缘式窥器设备放在阴道内,应用醋酸(浓度5%)以及卢氏碘液涂抹宫颈与病灶位置。实验组执行高频电波刀技术治疗方案,应用高频电刀设备,将病灶以360°范围为界进行环状切除,在宫颈12点部位,按照顺时针方向施以环切处理,在此期间,运用球形电极创面,实施电凝止血,且将碘仿纱条置入其中,按压止血处理后,1~2d后将纱条取出。参照组执行冷刀宫颈锥切手术,牵拉固定子宫颈,使用手术刀楔形切入宫颈内口,对于宫颈外环高达15mm部位、内环锥高度>20~25mm,实施切除处理,使用电笔电凝,达到吸收性缝线止血处理,且将碘仿纱条置入其中,通过按压止血处理的方式,在1~2d后取出碘仿纱条。手术后每隔2周,对患者的宫颈恢复情况予以观察,且在治疗后,如若患者宫颈恢复情况良好,受孕成功后每年依照宫颈恢复情况实施探查分析,同时进行为期半年的随访调查,依照患者的宫颈恢复水平,向患者说明是否可以受孕,在受孕完毕后,与社区共同对其展开随访调查。
1.3 观察指标
①对两组的手术时间、术中出血量、子宫颈修复时间、住院时长进行对比分析;②在手术前后,当患者处于空腹情况下,抽取5mL静脉血,使用EDTA-K3抗凝,通过血液分析设备,对两组患者的血液中白细胞计数检验结果进行对比,并借助全自动血细胞分析设备,将静脉血血清分离处理后,应用免疫比浊检验方法,对患者C反应蛋白检验结果进行对比;③向两组患者说明可受孕后每间隔1个月,展开随访调查,对两组患者妊娠结果进行对比,妊娠结果主要为早产、胎膜早破、剖宫产、新生儿窒息、低出生体重、产后出血、生殖道感染以及妊娠等情况;④对比两组患者术后并发症发生情况,术后并发症主要为复发、颈管狭窄、宫颈黏膜外翻、术后感染等。
1.4 统计学分析
运用SPSS 23.0统计学分析系统展开数据统计处理,计数资料和计量资料分别用%、±s表示方式,经χ2检验、t检验获取统计数值,P<0.05为统计学差异存在。
2.结果
2.1 对比围术期基本情况
相较于参照组,实验组的手术时间、子宫颈修复时间、住院时长、术中出血量更加优越,差异对比P<0.05,见表1。

表1.对比围术期基本情况
2.2 对比手术前后的应激反应情况
与手术前相比,两组治疗后的白细胞计数、C-反应蛋白进一步升高,且手术后实验组的白细胞计数、C-反应蛋白显著低于参照组,P<0.05,见表2。
2.3 对比术后围生结局情况
相较于参照组,实验组手术后妊娠率较高,且低出生体重儿、胎膜早破、生殖道感染的发生率明显偏低,差异对比P<0.05。而两组患者在早产、剖宫产、新生儿窒息、产后出血、宫颈受损发生率对比无统计学意义,P>0.05,见表3。

表3.对比术后围生结局情况
2.4 对比术后并发症发生情况
两组术后并发症发生率差异明显,差异对比P<0.05,见表4。本次临床研究,两组共有13例患者出现并发症,经过临床对症治疗均已明显改善。
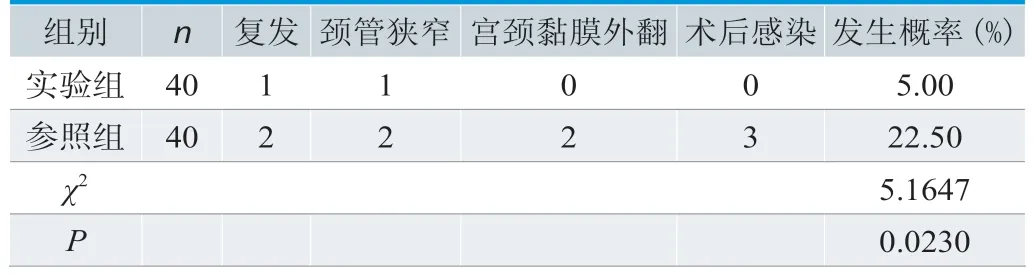
表4.对比术后并发症发生情况
3.讨论
现如今,社会大众的生活品质得到良好改善,行为意识更加开放,导致宫颈上皮内瘤变发病群体具有年轻化特点,发病概率逐年升高。尽早发现、尽早诊断、尽早治疗宫颈上皮内瘤变,不但能避免宫颈癌的形成与发展,还能降低年轻未育女性的不孕风险,所以选取适当的治疗方式非常关键。
本次研究结果表明,相较于参照组,实验组的手术时间、子宫颈修复时间、住院时长、术中出血量更加优越,差异对比P<0.05。由此可见,高频电波刀手术有着手术时间较短、术中出血量较少、术后恢复速度较快的优势。根本原因是高频电波刀手术治疗方式主要借助高频电波形成的强热,将病变组织快速切除,且对切口给予电灼止血,可避免对附近组织带来的损害,手术切口相对较小,甚至无需用线缝合,加之先进仪器的应用十分便捷,不会对患者带来极大的损害,术中出血量比较少,有助于术后的恢复[3]。
本次临床研究结果表明,与手术前相比,两组治疗后的白细胞计数、C-反应蛋白进一步升高,且实验组手术后的白细胞计数、C-反应蛋白相较于参照组明显偏小,差异对比P<0.05。由此可见,宫颈上皮内瘤变治疗过程中运用高频电波刀手术,不会对患者带来极大的应激反应。根本原因是患者在面对手术治疗时,体内炎症水平会异常升高,降低自身的免疫能力,且白细胞计数水平、C-反应蛋白水平进一步升高,二者体现出人体炎症水平与感染情况,通过借助高频电波形成的强热,对细胞进行处理所留下的切口不会对人体带来极大损害,且有助于促进术后恢复,降低患者对手术的应激反应。
本次临床研究结果表明,相较于参照组,实验组手术后妊娠率较高,且低出生体重儿、胎膜早破、生殖道感染的发生率明显偏低,差异对比P<0.05。而两组患者在早产、剖宫产、新生儿窒息、产后出血、宫颈受损发生率对比存在显著的均衡关系,P>0.05。由此可见,高频电波刀手术用于宫颈上皮内瘤变治疗过程中,不会对患者生育功能带来极大影响,且能在一定程度上减少低出生体重儿、胎膜早破、生殖道感染的发生率。根本原因是宫颈上皮内瘤变会在宫颈处释放许多炎症介质,导致宫颈黏液的黏稠度升高,该部位pH值明显减少,进而限制精子穿透宫腔,利用高频电波刀技术可把部分宫颈黏膜切除,改善宫颈黏液的黏稠度,使精子顺利穿透宫颈,提高患者的术后妊娠率;冷刀宫颈锥切术容易对切除的部分宫颈组织弹性产生影响,其伸缩功能受限,以至于宫颈功能在妊娠过程中容易因此受到干扰,增加低出生体重儿的发生率,而高频电波刀技术能够保留宫颈组织,促使手术后宫颈逐步恢复,避免对胎儿带来的不利影响,有效改善不良妊娠结局[4,5]。
本次研究结果表明,两组术后并发症发生率差异明显,差异对比P<0.05。由此可见,宫颈上皮内瘤变患者接受联合治疗方式,能够降低手术并发症的发生概率,安全性相对理想。原因是冷刀宫颈锥切术往往使用冷刀将其切除,对于病灶切除更加灵活,而与高频电波刀手术相比,不会产生电损害。
综上所述,在宫颈上皮内瘤变治疗过程中,运用高频电波刀手术治疗方式,能够达到理想的治疗效果,减少术中出血量,不会对患者带来极大的应激反应影响,控制不良妊娠结局的发生,减少术后并发症的发生率,使患者早日回归正常生活。
