针刺结合重复经颅磁刺激治疗脑卒中后偏瘫肩手综合征患者的临床观察※
2024-03-08王玉琢秦莹亓晓冉
王玉琢,秦莹,亓晓冉
(莱钢集团莱芜矿业有限公司职工医院,山东 济南 271100)
脑卒中患者通常预后较差,超过75%的患者可出现轻度、中度乃至重度的运动功能损伤,严重威胁其生命健康和生活质量[1]。肩手综合征(shoulder-hand syndrome,SHS)是脑卒中偏瘫患者较为普遍的临床并发症,主要症状包括患侧肢体水肿疼痛、肩关节疼痛及功能障碍,严重者可能产生屈肌痉挛。目前,SHS的发病机制仍未明确,临床通常以对症治疗为主,通过物理治疗联合康复训练缓解肢体的疼痛、肿胀等症状[2-3]。重复经颅磁刺激(rTMS)是一种具有可调节性和重复性的神经电生理技术,在改善脑卒中患者肢体功能障碍方面效果明显,且具有无痛、无创等优势,患者依从性较好[4]。目前,针刺治疗SHS的临床应用日益广泛,并取得了一定疗效[5-6]。本研究主要观察针刺联合rTMS治疗脑卒中后偏瘫SHS患者的疗效,现报道如下。
1 临床资料
1.1 一般资料 选取2019年4月至2021年3月莱钢集团莱芜矿业有限公司职工医院收治的脑卒中后偏瘫SHS患者102例,并根据随机数字表法分为对照组和观察组,每组51例。对照组男25例,女26例;年龄55~70岁,平均(62.47±7.98)岁;脑卒中病程1~6个月;脑梗死23例,脑出血28例。观察组男28例,女23例;年龄53~69岁,平均(61.82±7.65)岁;脑卒中病程1~6个月;脑梗死24例,脑出血27例。两组患者基线资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已获得医院医学伦理委员会审核批准(批件号:2019-YXKY审-021)。
1.2 诊断标准
(1)西医诊断标准 ①脑卒中诊断标准。参照《各类脑血管疾病诊断要点》制定:有神经功能缺损体征,头颅CT/MRI检查提示有梗死灶[7]。②SHS诊断标准。符合《神经康复学》中SHS Ⅰ期的诊断标准:肩或手部感觉疼痛,可伴水肿、活动受限、排汗异常,偶有皮肤颜色改变或感觉异常,同时排除周围神经损伤病史[8]。
(2)中医诊断标准 参考《中国脑梗死中西医结合诊治指南(2017)》制定:主症为半身不遂,存在语言功能障碍,感觉障碍;次症为有头晕目眩症状,舌苔黯淡,薄白[9]。
1.3 纳入标准 符合上述诊断标准;年龄>18岁;经头颅CT或MRI检查确诊为首发脑卒中,无颅内活动性出血(如脑出血再发出血、脑梗死出血转化);脑卒中后单侧肢体瘫痪时间≤1个月;无经颅磁刺激禁忌证(如癫痫史等);患者及其家属自愿参与本研究,并签署知情同意书;依从性好,能配合完成本研究。
1.4 排除标准 既往有心、肝、肾等主要脏器手术史者;存在严重的意识或认知障碍者;患有累及肩、手的其他疾病者;合并关节炎或类风湿关节炎者。
2 治疗方法
2.1 对照组 采用康复训练联合rTMS治疗。
(1)康复训练 ①保持良肢体位。患者在康复医师的指导下取正确卧姿,每隔2~3 h由护士协助调整卧姿,包括健侧卧位、仰卧位或患侧卧位,防止长时间单一体位导致压疮或肌肉挛缩。②被动运动。康复医师根据患者情况按摩患肢,由近心端的肩关节开始,逐渐向远心端的肘、手等转移,力度轻缓,避免出现疼痛,每日早、中、晚共按摩3次。随着患肢症状的改善,可适当增加被动活动的强度和难度。③主动运动。早期鼓励患者进行简单的主动训练(如握拳、双手交叉、上举等基本动作)以促进患肢的恢复。随着患肢运动障碍的逐步缓解,可调整主动训练内容,完成坐立、行走等活动,并尝试增加穿衣、进食、洗澡等自主生活所需活动的训练,每日活动1 h。持续治疗4周。
(2)rTMS治疗 使用SENSTIMM-100型经颅磁刺激仪对患者进行干预。嘱患者取仰卧位,康复医师测定大脑皮层的运动阈值后将蝶形线圈固定,使其与头皮处于相切位置,设置刺激频率为1 Hz,20个脉冲为1个序列,单一序列持续10 s,序列间隔50 s,每次治疗10 min,每周治疗5次。持续治疗4周。
2.2 观察组 在对照组基础上联合针刺治疗。患者取仰卧位,患肢掌心朝上置于躯体一侧,康复医师对所取穴位常规消毒后进行针刺。患侧上肢以肩髃、肩髎、肩前、外关及曲池为主穴,肢体痉挛者加用极泉、尺泽和大陵,迅速进针得气后,采用轻柔的捻转行针手法,以患者不出现肌肉抽动为佳,留针30 min。患侧下肢以髀关、曲泉、解溪、三阴交、足三里、申脉为主穴,迅速进针得气后,采用较强的提插捻转手法,以患者产生强烈针感为佳,留针30 min。针刺期间应注意患者是否出现晕针、断针或出血等不良反应,若产生上述情况应及时给予适当处理措施。每日针刺1次,每周治疗5次。连续治疗4周。
3 疗效观察
3.1 观察指标 ①患肢水肿程度。分别于治疗前后对患者患肢水肿程度进行评分。0分:患肢皮肤纹理及骨突无变化,关节不存在积液;1分:患肢皮肤纹理变浅且周围骨突明显,关节出现轻微积液;2分:患肢皮肤纹理无法辨认、骨突标志模糊,关节积液中等;3分:患肢皮肤纹理消失不见、肿胀高出骨突且积液严重。②疼痛程度。采用视觉模拟评分法(VAS)评分评估患者治疗前后疼痛程度。VAS评分为0~10分,无痛感计0分,无法耐受的剧痛计10分,VAS评分越高表示痛感加重及疼痛时间延长。③日常生活能力。采用Barthel指数(MBI)评分评估患者治疗前后日常生活能力,具体包括进食、穿衣、如厕和洗澡等项目,每项按照完成情况分为5个等级,满分为100分,MBI评分越高表示日常生活活动能力越佳,MBI评分≥60分代表患者基本可以自主生活。④上肢运动功能。采用Fugl-Meyer上肢运动功能评定量表(FMA)评分评估患者治疗前后上肢运动功能恢复情况,共33项测试内容,每项为0~2分,0分为无法完成,1分为部分完成,2分为全部顺利完成,FMA评分越高表示上肢运动功能恢复情况越好。⑤肌痉挛程度。采用改良Ashworth量表(MAS)分级评估患者治疗前后肌痉挛恢复情况。MAS分级为1~4级,1级表示肌张力轻微增加,被动活动末时突然出现阻抗;2级表示肌张力显著增加,关节活动度超过50%的被动活动中患肢仍可轻易移动;3级表示肌张力严重过大,难以支持被动运动;4级表示患肢在被动屈伸过程中出现僵直,无法进行活动。⑥关节活动度。采用量角器测量患者治疗前后关节活动度,以中立位为0°,以患侧上肢屈伸、外展、内收、外旋和内旋等活动中肩关节产生的角度作为依据,评估患者关节运动功能的恢复情况。⑦躯体感觉诱发电位。采用丹迪肌电图/诱发电位仪(Keypoint 9033A07)测定患者治疗前后N20潜伏期及其波幅。测定时患者保持清醒状态,周围环境保持安静,患侧上肢距离腕横纹2~3 cm处放置电极,刺激方式为方波脉冲,单次持续0.2 ms,频率为5 Hz,刺激强度以拇指微动即可,将N20潜伏期及其波幅记录在针电极上,单次刺激叠加150次,为避免测量误差重复测量1次,取两次测定结果平均值为最终结果。⑧安全性评估。安全性评估分为1~4级,等级越低代表安全性越好。1级表示患者无不良反应,各项安全性指标正常;2级代表患者出现轻微不良反应,各项安全性指标正常;3级代表患者出现明显不良反应且需对症处理,安全性指标出现轻微异常但不影响治疗;4级代表不良反应较为严重,需立即终止治疗。
3.2 疗效评定标准 痊愈:关节疼痛及水肿基本消失,肌张力良好,运动功能良好;中度恢复:关节疼痛明显缓解,水肿程度下降,肌张力有所恢复,运动功能轻微受限;无效:上述各项指标无明显改善或症状加重,运动功能障碍严重。总有效率=(痊愈例数+中度恢复例数)/总例数×100%。
3.4 结果
(1)患肢水肿程度比较 治疗前,两组患者患肢水肿程度比较,差异无统计学意义(Z=0.040,P>0.05)。治疗后,两组患者患肢水肿程度均低于治疗前(Z观察组=4.530,P<0.05;Z对照组=2.100,P<0.05),且观察组低于对照组(Z=1.970,P<0.05)。见表1。
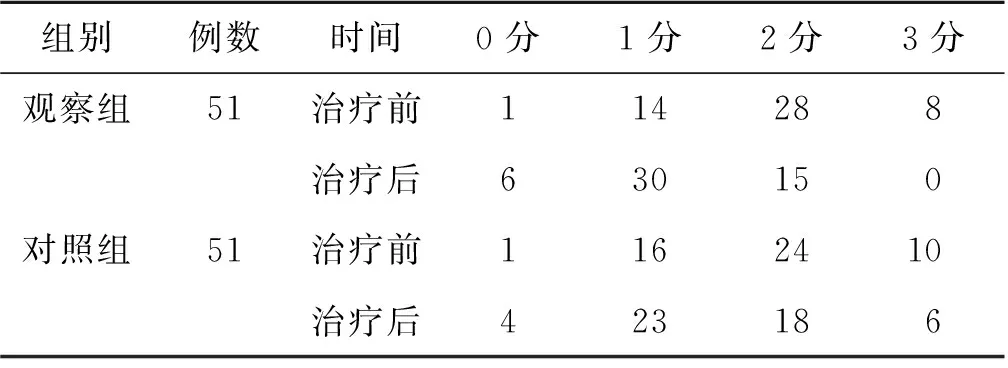
表1 两组脑卒中后偏瘫肩手综合征患者治疗前后患肢水肿程度比较(例)
(2)FMA、VAS和MBI评分比较 治疗前,两组患者FMA、VAS和MBI评分比较,差异无统计学意义(P>0.05)。治疗后,两组患者FMA、MBI评分均高于治疗前(P<0.05),且观察组均高于对照组(P<0.05);两组患者VAS评分均低于治疗前(P<0.05),且观察组低于对照组(P<0.05)。见表2。
表2 两组脑卒中后偏瘫肩手综合征患者治疗前后疼痛程度、日常生活能力和上肢运动功能比较(分,
(3)MAS分级比较 治疗前,两组患者MAS分级比较,差异无统计学意义(Z=0.700,P>0.05)。治疗后,两组患者MAS分级均优于治疗前(Z观察组=4.000,P<0.05;Z对照组=2.390,P<0.05),且观察组优于对照组(Z=2.270,P<0.05)。见表3。
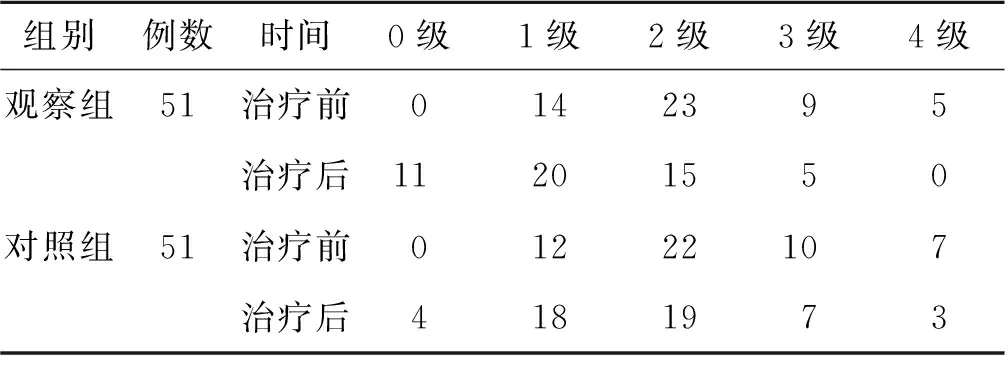
表3 两组脑卒中后偏瘫肩手综合征患者治疗前后肌痉挛程度比较(例)
(4)关节活动度比较 治疗前,两组患者关节活动度比较,差异无统计学意义(P>0.05)。治疗后,两组患者肩关节前屈、后伸、外展、内收、外旋和内旋活动度均高于治疗前,且观察组高于对照组,差异均有统计学意义(P<0.05)。见表4。
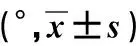
表4 两组脑卒中后偏瘫肩手综合征患者治疗前后关节活动度比较
(5)躯体感觉诱发电位比较 治疗前,两组患者N20潜伏期和波幅比较,差异均无统计学意义(P>0.05)。治疗后,两组患者N20潜伏期均短于治疗前(P<0.05),且观察组短于对照组(P<0.05);两组患者N20波幅均大于治疗前(P<0.05),且观察组大于对照组(P<0.05)。见表5。
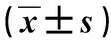
表5 两组脑卒中后偏瘫肩手综合征患者治疗前后躯体感觉诱发电位比较
(6)临床疗效比较 观察组总有效率为96.08%(49/51),高于对照组的80.39%(41/51),差异有统计学意义(P<0.05)。见表6。

表6 两组脑卒中后偏瘫肩手综合征患者临床疗效比较
(7)安全性评估比较 两组患者安全性比较,差异无统计学意义(Z=0.422,P=0.673>0.05)。见表7。
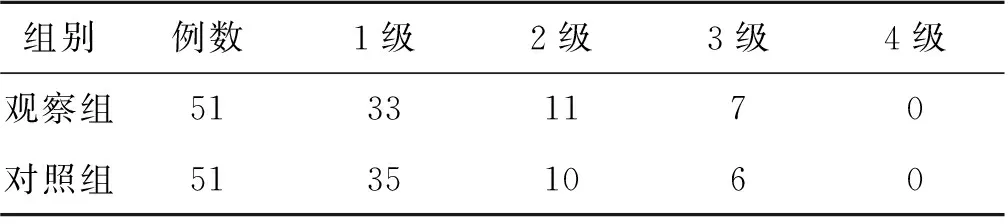
表7 两组脑卒中后偏瘫肩手综合征患者安全性比较(例)
4 讨论
脑卒中偏瘫患者由于运动中枢损伤引起肢体血液循环障碍,加之患者错误的运动方式或长期压迫加重循环障碍,易引起SHS[10]。SHS早期表现为关节疼痛和手指肿胀,延误治疗会引起肩手僵直、肩关节脱位甚至患肢功能丧失,导致患者终身残疾,严重威胁其生活质量和自主生活能力。现代医学将康复训练作为SHS的主要治疗方法,然而单一的康复训练治疗周期长,对患者运动障碍的缓解效果有限,需要协同药物治疗、物理治疗或手术治疗等方式。rTMS是一种绿色、安全的物理治疗方法,通过持续的磁刺激影响大脑皮层中枢神经的电生理,从而调节机体相应功能[11]。rTMS能弥补康复训练的不足之处,治疗期间无痛、无创,且能提高患者的依从性。然而,由于该病发病机制复杂,rTMS联合康复训练属于对症施治,缺乏对因治疗,笔者认为结合中医治疗技术可以取得更好的疗效,如张晓红等[12]联合针刺与rTMS治疗脑卒中后失语症患者取得了显著的疗效,患者语言功能显著改善。
脑卒中即中医所述之“中风”,中医古籍记载的“偏枯”即表现为“臂腕发痛,肘屈不能伸”,与现代医学中的SHS症状相似。中医认为,本病是气血不足所致血瘀水停、血不濡筋之证,针刺具有疏通经络、祛风养血之效。本研究将针刺与rTMS等常规疗法结合,结果显示,观察组总有效率高于对照组,表明该疗法可明显改善SHS患者肢体功能。针刺可疏通经络、活血化瘀,促进患肢肌群周围神经的恢复,同时rTMS刺激大脑皮层中枢运动神经,二者可发挥协同作用。治疗后,观察组患肢水肿程度、VAS评分、MAS分级均优于对照组,FMA、MBI评分均高于对照组,表明患者症状减轻,运动功能恢复,自主生活能力提高。本研究选择的穴位以阳明经为主,而阳明经为多气多血之经,可促进患者体液回流,改善局部血液循环。治疗后,观察组肩关节前屈、后伸、外展、内收、外旋和内旋活动度均高于对照组,表明针刺联合rTMS治疗能显著改善患侧上肢的活动范围,降低关节活动受限程度,有利于患者运动功能的恢复和自主生活能力的改善。可见,一方面,针刺可改善患肢的水肿和疼痛程度,减轻患者痛苦,提高患者进行康复训练的依从性,促进肢体功能的恢复;另一方面,针刺可调节患肢肌肉张力,改善肌僵直,抑制关节活动受限等情况。躯体感觉诱发电位是肢体末端感觉神经纤维受到刺激后在传统通路上引起的电位变化,反映神经系统(如周围神经、脊髓后索、脑干和大脑皮层等)的受损和功能恢复情况,是判断神经病变的检查标准之一,是定位神经损伤、评估运动功能的常用检查手段[13]。相关研究证实,针刺能影响神经信号传导,引起大脑皮层中枢神经系统的应激变化,因此躯体感觉诱发电位能迅速、准确地捕捉针刺引起的大脑皮质神经冲动,为探索针刺治疗SHS作用机制的理想检测手段[14]。本研究结果显示,治疗后观察组N20潜伏期均短于对照组,N20波幅均大于对照组,表明患者感觉神经传统通路有所恢复,针刺可通过调节周围神经系统电位,引起信号传导,进而刺激大脑皮层运动神经元的功能恢复。
综上所述,针刺结合rTMS能有效提高患者的FMA和MBI评分,缓解关节的水肿和疼痛,改善患肢的关节活动度和躯体感觉诱发电位,为临床治疗SHS的安全、可行方案。本研究纳入的样本数量有限,需要开展大样本临床研究以进一步验证研究结论。此外,关于针刺治疗SHS的生理机制仍需开展更为深入的研究。
