头体针巨刺法联合本体感觉神经肌肉促进技术治疗脑卒中后偏瘫临床研究
2024-03-07常士峰杨保元狄心灵
常士峰,杨保元,狄心灵
南阳南石医院康复科,河南 南阳 473000
脑卒中是脑血管阻塞或破裂诱发的急性脑血管病[1]。随着我国医疗技术的不断发展与进步,脑卒中病死率呈下降趋势[2]。但脑卒中后多遗留有不同程度的功能障碍,其中偏瘫是脑卒中后最常见的后遗症,临床表现为肢体僵硬、挛缩、疼痛等,不仅增加患者身心痛苦,还给社会及家庭造成沉重负担[3]。目前,常规西药辅以康复运动是临床治疗脑卒中后偏瘫的主要手段,虽有一定疗效,但耗费时间较长,导致部分患者康复依从性下降,进而影响整体治疗效果。因此,亟待寻找一种安全、快速的康复治疗方案。头体针巨刺疗法是传统中医治疗技术,在治疗偏瘫方面具有独特优势,已得到临床广泛认可[4-5]。本体感觉神经肌肉促进术(PNF)是利用姿势感觉、运动感觉等增强神经肌肉反应与收缩,强调多肌群、多关节参与整体运动,改善关节稳定性、运动性[6-7]。因此,本研究观察头体针巨刺法联合PNF技术对脑卒中后偏瘫患者肢体功能及体感诱发电位的影响,报道如下。
1 临床资料
1.1 诊断标准参考《中国各类主要脑血管疾病诊断要点2019》[8]中脑卒中的诊断标准。突发局灶性神经功能缺失,存在不同程度意识障碍,CT 或MRI 检查显示存在脑内出血或梗死性病灶,排除继发性、外伤性出血或非缺血性病因。
1.2 纳入标准符合上述诊断标准;均为单侧不完全性偏瘫;均为首次发病;年龄≤80 岁;意识清晰,生命体征稳定;精神正常;处于疾病恢复期;患者知晓本研究,且自愿签署知情同意书。
1.3 排除标准认知功能、凝血功能障碍;严重感染性疾病;合并脑肿瘤;严重肝、肾、心等重要脏器功能障碍;合并癫痫、短暂脑缺血发作、脑炎、肩手综合征等;合并糖尿病、颈椎病等神经功能损害;同时参与其他研究项目。
1.4 剔除标准中途退出研究;依从性差、无法坚持治疗;误诊、误纳不符合研究标准;出现严重不良反应;不能在规定时间完成相关检查;使用其他治疗方式或药物,影响本研究有效性判定。
1.5 一般资料选取2020 年7 月—2022 年7 月南阳南石医院收治的150 例脑卒中后偏瘫患者为研究对象,按随机数字表法分为对照1 组、对照2 组及观察组各50 例。对照1 组男26 例,女24 例;年龄46~74 岁,平均(61.04±4.69)岁;病程25~79 d,平均(58.79±8.74)d;体质量指数(BMI)17.26~28.86,平均23.57±2.15;卒中部位:基底节21 例,丘脑17 例,脑干及小脑8 例,其他4 例;偏瘫侧:左侧27 例,右侧23 例;卒中性质:出血性14 例,缺血性36 例。对照2 组男29 例,女21 例;年龄48~76 岁,平均(61.25±4.84)岁;病程24~80 d,平均(60.47±9.08)d;BMI 17.40~29.25,平均24.02±2.09;卒中部位:基底节19 例,丘脑16 例,脑干及小脑9 例,其他6 例;偏瘫侧:左侧25 例,右侧25 例;卒中性质:出血性15 例,缺血性35 例。观察组男28 例,女22 例;年龄48~75 岁,平均(60.58±4.76)岁;病程28~82 d,平均(59.64±9.15)d;BMI 17.32~29.18,平均23.84±2.25;卒中部位:基底节19 例,丘脑18 例,脑干及小脑8 例,其他5 例;偏瘫侧:左侧24 例,右侧26 例;卒中性质:出血性16 例,缺血性34 例。3 组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经南阳南石医院伦理委员会审核批准(2020-IEC-KY-007)。
2 治疗方法
所有患者均接受血糖、血脂、颅脑影像学、肝肾功能等检查,依据患者病情给予抗凝、降压、调脂、改善脑循环、营养神经、抗血小板、扩张脑血管等常规治疗,身体体征稳定2 d 后开始本研究,同时叮嘱患者戒烟戒酒,期间不得私自更换治疗方案。
2.1 对照1 组采用PNF 治疗。撑坐训练:指导患者保持患侧卧位,双腿逐渐移至床边,用患侧上肢肘部支撑,康复师一手扶住患侧上肢保持背屈,一手扶住患侧肩胛带,指导患者肘关节伸直、尽量用患侧上肢支撑坐起。站立平衡训练:评估患者站立姿势,指导患者感知关节位置及身体各部位,嘱患者自行调整站立姿势,若患者感知能力较差,无法正确做出调整,康复师则语言提示或帮助患者纠正倾斜方向,在保证患者安全前提下,尽量使患者躯干、头部保持直立,并逐渐缩小双腿之间的距离直至并拢。坐下、侧方站起训练:保持侧坐,臀部尽量与床铺减少接触,双腿与床保持20 cm 并拢,躯干、头部直立,将健侧上肢作为支撑点,康复师在保障患者安全前提下,将髋部向患侧移动,并指导患者挺髋、抬头、缓慢站起;坐位训练时,指导患者充分屈膝、屈髋,康复师辅助患者髋部避免过度向健侧倾斜,嘱患者用健侧上肢支撑缓慢坐下。步行训练:康复师处于患侧方,指导患者患肢足跟抬起,将足背垫于患者足跟,逐渐进行抬起训练,待足跟可抬高至8~10 cm,将等高木箱置于患侧足跟,嘱患者保持躯干直立,患侧膝、踝关节控制点恢复后,进行负重迈步训练。转圈训练:康复师站于健侧,指导患者患侧足跟抬起,屈髋、屈膝,以健侧为负重侧进行旋转,患侧膝、踝、髋关节用力转向健侧,同时健侧保持同幅度旋转。每天1 次,每次30 min。共治疗3 个月。
2.2 对照2 组采用头体针巨刺法治疗。针具:华佗牌0.32 mm×60 mm 一次性不锈钢针。头针巨刺法:选取头顶颞后斜线(头部侧面,从百会穴至曲鬓穴的连线,斜贯穿督脉、足太阳膀胱经和足少阳胆经),沿头皮斜刺,采用提插、捻转手法,针刺深度、方向根据患者病情、耐受度决定,留针10 min,连续2 次。体针巨刺法:选取后溪、外关、天宗、中渚、阳溪穴,直刺约12 mm,肩贞、肩井、臂膈、肩髂穴,斜刺约18 mm,采用平补平泻法,其中泻法用透天凉法,针刺至地部,后退至人部,再退至天部,均得气后捻转5~6 次;补法用烧山火法,针刺至天部,后刺至人部,再刺至地部,均得气后捻转8~9 次。反复3 次后退针,隔天1 次,治疗3 个月。
2.3 观察组采用PNF 联合头体针巨刺法治疗,治疗时间与方法与对照1 组、2 组保持一致。
3 观察指标与统计学方法
3.1 观察指标①临床疗效。治疗3 个月后评价3 组临床疗效。②神经功能。治疗前、治疗1 个月、治疗3 个月时采用神经功能缺损评分(NFD)比较3 组神经功能,共7 个维度,涉及言语、意识、面肌、手肌力、上肢肌力、下肢肌力、凝视功能,总分0~45 分,分数与神经缺损程度呈正相关。③生活能力。治疗前、治疗1 个月、治疗3 个月时采用改良Barthel 指数(MBI)评估3 组生活能力,包含如厕、穿衣、平地行走、控制大小便等,总分0~100 分,分数越高,表明患者自理能力越强。④肢体功能。治疗前、治疗1 个月、治疗3 个月时采用Fugl-Meyer运动功能量表(FMA)比较3 组上肢、下肢运动功能,上肢运动共33 项,总分0~66 分,下肢运动共17 项,总分0~34 分,分数与肢体运动能力呈正相关。⑤平衡功能。治疗前、治疗1 个月、治疗3 个月时采用Berg 平衡量表(BBS)评价3 组平衡能力,共14 个评价因子,总分0~56 分,分数越低,表明平衡能力越差。⑥正中神经体感诱发电位。治疗前、治疗1 个月、治疗3 个月时采用NEUROWERK型肌电诱发电位仪(德国SIGMA 公司)检测3 组正中神经体感诱发电位。具体方法:选择清晨,室内温度维持在25 ℃,指导患者保持平卧位或半卧位,将电极置于患侧上肢正中神经并给予一定刺激,测量N20 峰潜伏期、N20-P25 波峰振幅。⑦生活质量。治疗前、治疗1 个月、治疗3 个月时采用脑卒中专门化生活质量量表(SS-QOL)评估3 组生活质量。包含自理、体能、思想、语言、活动能力等12 个维度,总分49~245 分,分数与生活质量呈正相关。
3.2 统计学方法采用SPSS22.0 统计学软件分析数据。计量资料符合正态分布以均数±标准差(±s)表示,同组治疗前后比较采用配对样本t检验,多组间比较采用单因素方差分析,两两比较采用SNK-q检验;计数资料以百分比(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
4 疗效标准与治疗结果
4.1 疗效标准治愈:肢体功能恢复正常,可正常行走,临床症状消失,不影响日常生活;显效:肢体功能明显改善,可正常行走,临床症状好转,基本恢复日常生活;有效:肢体功能有所改善,可辅助行走,临床症状有所好转,可勉强生活自理;无效:肢体功能、临床症状无明显改变。总有效率=(治愈+显效+有效)例数/总例数×100%。
4.2 3 组临床疗效比较见表1。治疗后,观察组总有效率92.00%,高于对照1 组70.00%及对照2 组72.00%(P<0.05),对照1 组、对照2 组总有效率比较,差异无统计学意义(P>0.05)。
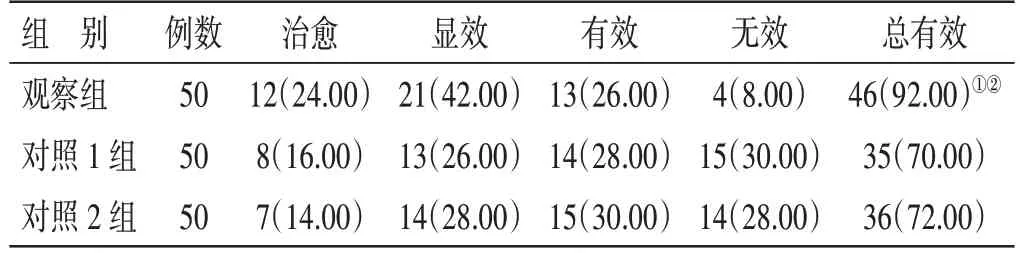
表1 3 组临床疗效比较例(%)
4.3 3 组治疗前后NFD 评分、MBI 指数评分比较见表2。治疗前,3 组NFD 评分、MBI 指数评分比较,差异均无统计学意义(P>0.05)。治疗1 个月、3 个月,3 组NFD 评分均逐渐降低(P<0.05),MBI指数评分均逐渐升高(P<0.05),且观察组NFD 评分低于同期对照1 组、对照2 组(P<0.05),MBI 指数评分高于同期对照1 组、对照2 组(P<0.05);对照1 组、对照2 组同一时间点同一指标间比较,差异均无统计学意义(P>0.05)。
表2 3 组NFD 评分、MBI 指数评分比较(±s)分
注:①与本组治疗前比较,P<0.05;②与本组治疗1 个月比较,P<0.05
组 别观察组对照1 组对照2 组F 值P 值例数50 50 50 NFD 评分治疗前29.41±2.63 28.69±3.05 29.12±2.88 0.803 0.450治疗1 个月19.08±2.14①25.12±2.88①25.69±3.01①91.751<0.001治疗3 个月15.47±1.79①②18.21±2.06①②17.98±2.22①②27.999<0.001 MBI 指数评分治疗前32.84±5.69 33.41±6.36 33.09±6.07 0.112 0.894治疗1 个月52.10±5.12①43.85±5.06①43.55±5.17①44.956<0.001治疗3 个月65.58±5.31①②55.41±5.27①②54.89±6.01①②59.175<0.001
4.4 3 组治疗前后FMA 评分比较见表3。治疗前,3 组间FMA 上肢评分、下肢评分比较,差异均无统计学意义(P>0.05)。治疗1 个月、3 个月,3 组FMA 上肢评分、下肢评分均逐渐升高(P<0.05),且观察组FMA 上肢评分、下肢评分均高于同期对照1组、对照2 组(P<0.05);对照1 组、对照2 组同一时间点同一指标比较,差异均无统计学意义(P>0.05)。
表3 3 组治疗前后FMA 评分比较(±s)分

表3 3 组治疗前后FMA 评分比较(±s)分
注:①与本组治疗前比较,P<0.05;②与本组治疗1 个月比较,P<0.05
组 别观察组对照1 组对照2 组F 值P 值例数50 50 50上肢治疗前33.26±5.41 32.99±5.10 33.85±5.16 0.354 0.702治疗1 个月42.83±5.94①35.15±6.04①33.88±6.85①29.636<0.001治疗3 个月52.26±5.12①②47.25±5.27①②46.69±6.01①②15.659<0.001下肢治疗前12.19±2.44 12.75±2.58 12.92±2.62 1.124 0.328治疗1 个月20.06±3.12①16.52±2.55①15.98±2.41①33.420<0.001治疗3 个月26.17±2.64①②21.19±3.15①②20.26±3.08①②57.427<0.001
4.5 3 组治疗前后BBS 评分比较见表4。治疗前,3 组BBS 评分比较,差异无统计学意义(P>0.05);治疗1 个月、3 个月,3 组BBS 评分均逐渐升高(P<0.05),且观察组高于同期对照1 组、对照2 组(P<0.05),对照1 组、对照2 组同一时间点BBS 评分比较,差异无统计学意义(P>0.05)。
表4 3 组治疗前后BBS 评分比较(±s)分
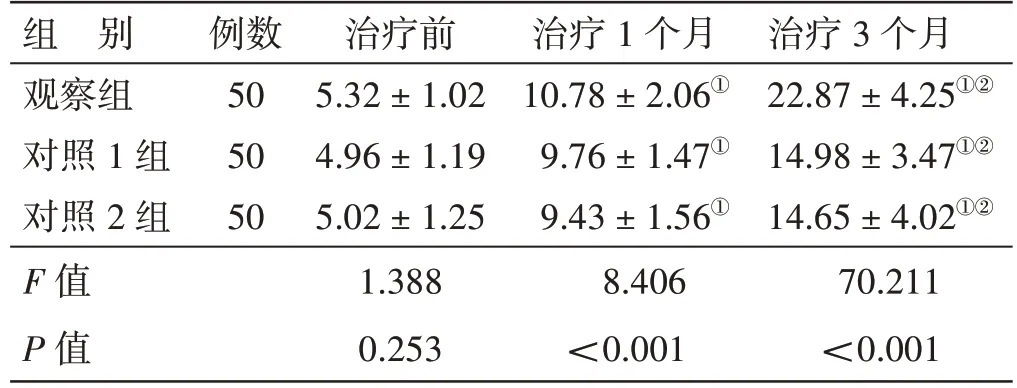
表4 3 组治疗前后BBS 评分比较(±s)分
注:①与本组治疗前比较,P<0.05;②与本组治疗1 个月比较,P<0.05
组 别观察组对照1 组对照2 组F 值P 值例数50 50 50治疗前5.32±1.02 4.96±1.19 5.02±1.25 1.388 0.253治疗1 个月10.78±2.06①9.76±1.47①9.43±1.56①8.406<0.001治疗3 个月22.87±4.25①②14.98±3.47①②14.65±4.02①②70.211<0.001
4.6 3 组正中神经N20 峰潜伏期、N20-P25 波峰振幅比较见表5。治疗前,3 组正中神经N20 潜伏期、N20-P25 波峰振幅比较,差异均无统计学意义(P>0.05)。治疗1 个月、3 个月,3 组正中神经N20 潜伏期均逐渐缩短(P<0.05),且观察组短于同期对照1 组、对照2 组(P<0.05),3 组正中神经N20-P25 波峰振幅均逐渐增大(P<0.05),且观察组大于同期对照1 组、对照2 组(P<0.05);对照1 组、对照2 组同一时间点同一指标比较,差异均无统计学意义(P>0.05)。
表5 3 组正中神经N20 峰潜伏期、N20-P25 波峰振幅比较(±s)
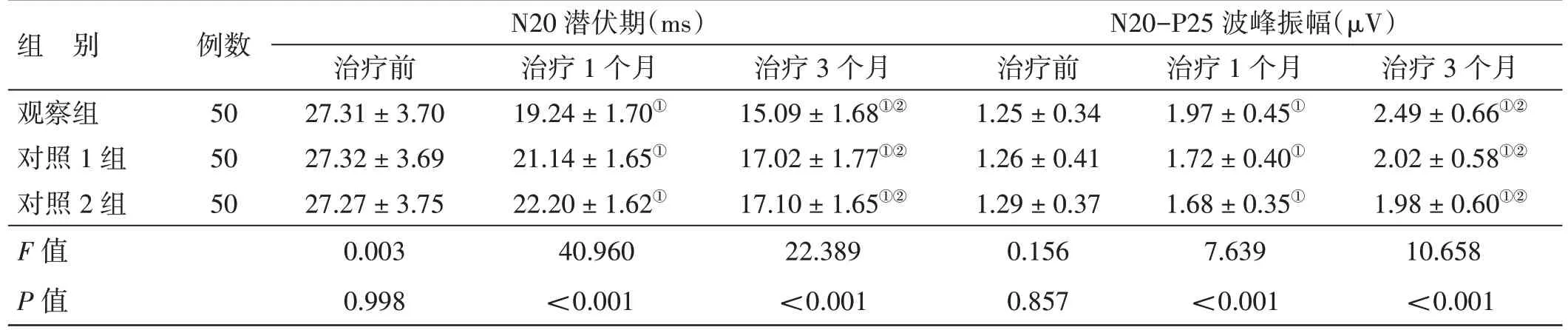
表5 3 组正中神经N20 峰潜伏期、N20-P25 波峰振幅比较(±s)
注:①与本组治疗前比较,P<0.05;②与本组治疗1 个月比较,P<0.05
组 别观察组对照1 组对照2 组F 值P 值例数50 50 50 N20 潜伏期(ms)治疗前27.31±3.70 27.32±3.69 27.27±3.75 0.003 0.998治疗1 个月19.24±1.70①21.14±1.65①22.20±1.62①40.960<0.001治疗3 个月15.09±1.68①②17.02±1.77①②17.10±1.65①②22.389<0.001 N20-P25 波峰振幅(μV)治疗前1.25±0.34 1.26±0.41 1.29±0.37 0.156 0.857治疗1 个月1.97±0.45①1.72±0.40①1.68±0.35①7.639<0.001治疗3 个月2.49±0.66①②2.02±0.58①②1.98±0.60①②10.658<0.001
4.7 3 组治疗前后SS-QOL 评分比较见表6。治疗前,3 组SS-QOL 评分比较,差异无统计学意义(P>0.05);治疗1 个月、3 个月,3 组SS-QOL 评分均逐渐升高(P<0.05),且观察组高于同期对照1 组、对照2 组(P<0.05),对照1 组、对照2 组同期比较,差异无统计学意义(P>0.05)。
表6 3 组治疗前后SS-QOL 评分比较(±s)分
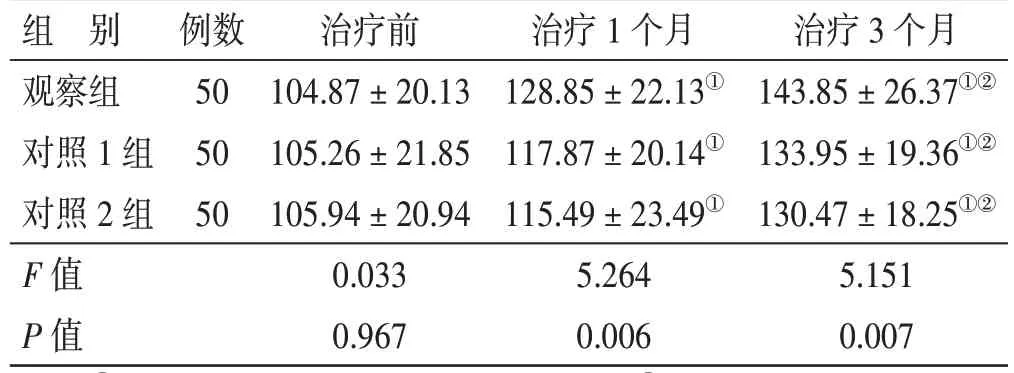
表6 3 组治疗前后SS-QOL 评分比较(±s)分
注:①与本组治疗前比较,P<0.05;②与本组治疗1 个月比较,P<0.05
组 别观察组对照1 组对照2 组F 值P 值例数50 50 50治疗前104.87±20.13 105.26±21.85 105.94±20.94 0.033 0.967治疗1 个月128.85±22.13①117.87±20.14①115.49±23.49①5.264 0.006治疗3 个月143.85±26.37①②133.95±19.36①②130.47±18.25①②5.151 0.007
5 讨论
阴阳失衡是脑卒中后偏瘫的主要病机,而头为身之主宰,是诸阳之会,百脉相通之所[9]。本研究采用头体针巨刺法能从整体上调理阴阳、舒经通络,利于肢体功能恢复。头体针巨刺法将头针与体针两种方式相结合,取长补短,功效叠加,能共同刺激肢体区与病灶区经络,经穴传输促进血液循环,以此促进瘫痪肢体功能恢复。本研究发现,观察组临床症状、肢体功能、平衡能力、神经功能、生活能力及生活质量较对照1 组均明显改善,表明头体针巨刺法能显著改善卒中后偏瘫患者病情。分析原因为头针治疗直接刺激诸阳之会,具有活血化瘀、醒脑开窍的功效,还可通调全身阳气,促进肢体功能恢复。从解剖生理学角度看,头针选取百会穴至曲鬓穴的连线恰好对应大脑皮层功能分区,针刺头部穴区位置,不仅能促进血液循环,扩张脑血管,增加脑血流,改善脑组织新陈代谢,解除脑血管痉挛,还可建立侧支循环,促进病灶修复及周围区域细胞代偿;体针治疗则重在疏通经络、泻阴补阳,刺激区域内神经纤维,提高神经肌肉兴奋性,减轻牵张反射,抑制肌肉挛缩,进而改善肢体功能及平衡能力。头针与体针结合充分发挥了针灸疗法的互补性与多重性,既能解除关节功能障碍,又能恢复大脑皮层生理功能,从而提高治疗效果。研究显示,神经元与突触损伤是脑卒中后肢体运动障碍的诱发因素之一,可导致正中神经体感诱发电位缺失[10]。本研究结果显示,治疗后观察组N20 潜伏期短于对照1 组,N20-P25 波峰振幅大于对照1 组,可见该疗法可提高神经纤维传导功能,减轻大脑皮质受损,可能与针刺疗法能促进大脑皮质层重塑,修复受损神经元有关。
PNF 技术是以神经生理学为基础的一种运动疗法,能利用感觉信息刺激肌肉与肌腱内部感受器,促使相关肌群发生收缩,从而提高运动单位响应,且能通过主动肌与拮抗肌交替进行抗阻等长收缩、牵拉刺激,加强关节稳定性,提高肌肉控制力与反应能力,在运动功能障碍患者康复治疗中具有重要作用[11]。本研究结果显示,治疗后观察组临床疗效、MBI 指数及FMA、BBS、SS-QOL 评分高于对照2 组,NFD 评分低于对照2 组,提示在头体针巨刺法基础上联合PNF 技术能促进卒中后偏瘫患者肢体功能恢复,改善患者生活质量,提高临床疗效。分析原因为,PNF 技术通过施加阻力、牵引等手段能对本体感受器产生良性刺激,从而缓解肌肉痉挛,强化患侧肌力,促进功能性运动产生。膝、踝、髋关节的反复被动运动,除了能提高关节活动度外,还能增强肢体感觉输入,有利于形成中枢-肢体运动传导通路,从而改善患者平衡能力与肢体运动功能。PNF技术可增加病灶周围软组织延展性,降低受损神经张力,还可通过整个肌群的协同运动,增强本体感觉信息传入,增强脊髓运动神经元兴奋性,从而促进正中神经传导[12-14]。
本研究结果显示,治疗后观察组总有效率高于对照1 组、对照2 组;治疗1 个月、3 个月时,观察组正中神经N20 峰潜伏期短于对照1 组、对照2 组,N20-P25 波峰振幅大于对照1 组、对照2 组,NFD评分低于对照1 组、对照2 组,MBI 指数及FMA、BBS、SS-QOL 评分均高于对照1 组、对照2 组,说明PNF 技术联合头体针巨刺法治疗较单一治疗方案,能进一步提高临床疗效,促进病情恢复。其原因在于PNF 技术与头体针巨刺法均可有效改善卒中后偏瘫症状,但治疗作用靶点不一,在治疗与发病机制认知上具有较强的协同性与互补性,头体针巨刺法属于被动治疗,而PNF 技术具有主动性,两者动静结合,符合人体阴阳平衡理论,能发挥事半功倍的治疗效果。
综上,头体针巨刺法联合PNF 技术能提高脑卒中后偏瘫患者平衡能力与肢体功能,减轻神经损伤,促进正中神经修复,提高生活能力及生活质量,疗效显著,能为临床治疗脑卒中后偏瘫提供新思路。
