ALBI、NLR、CRP联合诊断肝硬化合并细菌性腹膜炎的临床价值
2024-03-02周嘉敏李红纳
周嘉敏,唐 源,李红纳
(曲靖市第一人民医院消化医学中心,云南 曲靖 655000)
自发性细菌性腹膜炎(Spontaneous Bacterial Peritonitis,SBP)特指无明确腹腔内病变来源(如肠穿孔、肠脓肿)情况下发生的细菌性腹膜感染[1],常见于肝硬化腹水患者。肝硬化住院患者中SBP的发生率为7%~30%[2,3],死亡率高达41%~90%[4,5]。早期诊断并使用抗生素可改善患者预后。SBP患者早期缺乏特征的症状体征,主要依靠腹水检验明确诊断。由于腹穿抽液属有创操作、腹水中性粒细胞计数失真、腹水培养耗时较长,难于实现早诊早治。寻找高效、简便的SBP早期诊断新方法意义重大。本研究构建并验证白蛋白-胆红素评分(Albumin-bilirubin Score,ALBI)、中性粒细胞与淋巴细胞比值(Neutrophil-lymphocyte Ratio,NLR)、C反应蛋白(C-reactive Protein,CRP)联合模型,旨在为改进SBP诊断和治疗提供科学依据,现报道如下。
1 资料与方法
1.1 研究对象
选取2018年1月-2022年9月昆明医科大学附属曲靖市第一人民医院收治的134例肝硬化腹水患者,按照是否发生SBP分为SBP组(83例)和非SBP 组(51例)。肝硬化腹水及SBP诊断标准参考《肝硬化腹水及相关并发症的诊疗指南》[6]。纳入标准:(1)符合上述诊断标准的患者;(2)年龄≥18岁;(3)具备完整实验室检查资料。排除标准:(1)继发性腹膜炎;(2)存在其他部位感染;(3)癌性腹水、结核性腹水;(4)获得性免疫缺陷综合征患者;(5)就诊前应用抗生素、白蛋白治疗;(6)临床资料不完整者。所有患者均同意参加该项研究并签署了知情同意书,且此研究通过了本院伦理委员会的批准。
1.2 研究方法
通过HIS收集患者的一般资料及入院24h内的实验室检测指标,包括患者性别、年龄、肝硬化病因、病程、血常规、肝功能、肾功能、凝血功能等。根据ALBI评分=0.66×Lg[总胆红素(μmol/L)]-0.085×[白蛋白(g/L)][7],NLR=中性粒细胞计数(×109/L)/淋巴细胞计数(×109/L)计算出相关数据结果。
1.3 统计学方法

2 结果
2.1 一般资料
2组患者的年龄、性别无统计学差异(P>0.05),见表1。

表1 2组患者一般资料比较[M(P25,P75)/n(%)]
2.2 检测指标
2组间血清白蛋白、总胆红素、CRP、天门冬氨酸氨基转移酶、丙氨酸氨基转移酶、血肌酐、尿素氮、凝血酶原时间、活化部分凝血酶时间、国际标准化比值、白细胞计数、中性粒细胞计数、ALBI评分、NLR指标均存在显著性差异(P<0.05),γ-谷氨酰转肽酶、碱性磷酸酶、总胆汁酸、尿酸、凝血酶时间、纤维蛋白原、红细胞计数、血红蛋白、淋巴细胞计数、血小板计数的差异无显著性(P>0.05),见表2。

表2 2组患者多项检测指标比较
2.3 相关性分析
以是否发生SBP为因变量,将上述检测有统计学差异的指标拟选为解释变量,采用二元Logistic回归的Backward法筛选变量(进入水准0.05、剔除水准0.10),结果:ALBI评分[OR=3.158,95%CI:1.091~9.140,P<0.05]、NLR[OR=1.355,95%CI:1.107~1.659,P<0.05],CRP[OR=1.059,95%CI:1.022~1.097,P<0.05],与肝硬化患者发生SBP存在相关性。采用系数法建立ALBI-NLR-CRP联合模型,Logit(P)=1.150×ALBI评分值+0.304×NLR+0.057×CRP(mg/L)-0.857,见表3。

表3 多因素Logistic回归分析
2.4 ROC曲线分析
ALBI评分、NLR、CRP以及ALBI-NLR-CRP联合模型诊断SBP的曲线下面积分别为0.715、0.790、0.808、0.880,灵敏度分别为66.30%、65.10%、77.10%、77.10%,特异度分别为70.60%、88.20%、72.50%、94.10%,见表4。ALBI-NLR-CRP 联合模型与ALBI评分、NLR及CRP的AUC面积差值分别为0.165[95%CI:0.0873~0.243,P<0.05]、0.090[95%CI:0.0298~0.149,P<0.05]、0.072[95%CI:0.0169~0.127,P<0.05],差异均有统计学意义,见表5、图1。
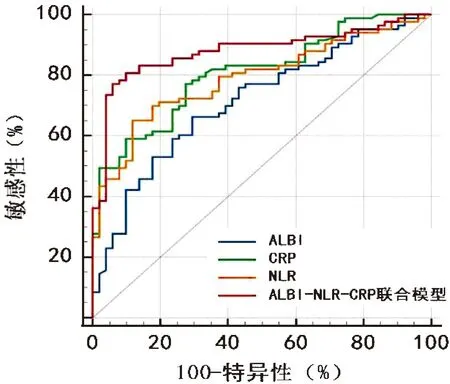
图1 ALBI、NLR、CRP及ALBI-NLR-CRP联合模型ROC曲线对比

表4 ALBI、CRP、NEL及ALBI-NLR-CRP联合模型ROC曲线分析
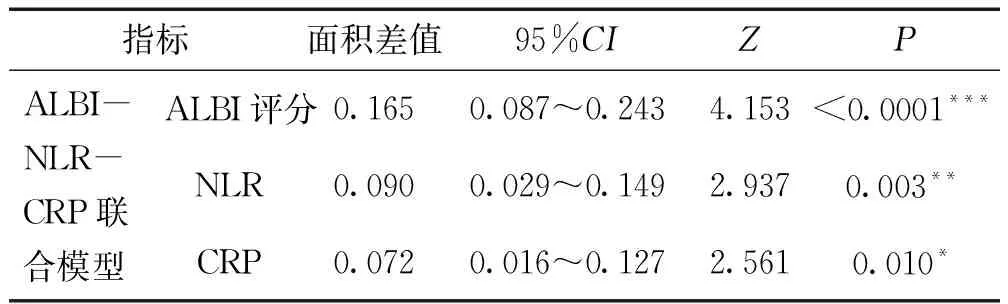
表5 ALBI、NLR、CRP及ALBI-NLR-CRP联合模型ROC曲线对比
3 讨论
25%~35%的肝硬化患者合并各种感染,比普通人群高4~5倍[8],一旦发生感染可累及全身,导致多器官功能障碍甚至死亡。其中SBP是肝硬化患者常见的感染类型。
ALBI是新的肝功能评价指标,分值越高肝功能越差[7]。与Child-pugh评分需腹水检测和肝性脑病等主客观指标不同,ALBI计算方法简单、临床易获取。江萍等[9]、许娟等[10]报道,ALBI评分诊断SBP的AUC分别为0.711和0.762,最佳截断值分别为-0.91和-1.20。本研究的结果与上述研究基本一致。但ALBI评分诊断SBP的研究尚少,其诊断效能需更多研究验证。
中性粒细胞是机体抗感染免疫的基石,淋巴细胞在适应性免疫中起关键作用,NLR是免疫系统激活状态的重要标志。本研究提示NLR对SBP的诊断有一定价值,与Popoiag[11]、Abdel-Razik[12]、Mousa[13]等报道的结果一致。
发生炎症4~6h内,肝脏的CRP合成迅速增加,24~48 h达峰,且不受放疗、化疗、皮质激素应用影响,因此成为临床常用而灵敏的炎症标志物。本研究提示,CRP诊断SBP的曲线下面积0.808,最佳截断值12.95mg/L,灵敏度和特异度分别达77.10%和72.50%。与Metwally等[14]、Lin等[15]的报道一致。
近年来,国内外为肝硬化合并SBP建立了多种诊断模型。比如ALBI-PMN-PCT联合模型[9]、NLR-CRP联合模型[16]、血清CD64-腹水钙卫蛋白-腹水microRNA-155联合模型[17]、PCT-CRP联合模型[18]等,均对诊断SBP有一定价值,但上述模型的部分指标需诊断性腹腔穿刺获得,部分联合模型仅纳入炎症指标。本研究整合ALBI、NLR、CRP建立联合模型,诊断SBP的灵敏度和特异度高于三个指标单独应用,漏诊率和误诊率低于单一指标。该模型的指标只需静脉采血检验获取,规避了腹腔穿刺伴存的感染、出血、腹壁血肿、穿刺点不愈合、穿刺点漏液、肠穿孔等风险,也避免了转运过程中腹水中性粒细胞自溶导致计数失真和腹水培养耗时较长。该模型既包括肝功指标,也包括炎症指标,效价比高、易于获得、易于重复。
本研究样本偏小、属单中心回顾性分析,所得结论有待进一步验证。
4 结论
ALBI、NLR、CRP都是肝硬化腹水患者继发SBP独立的评价指标,ALBI-NLR-CRP联合模型简便、无创、价廉,用于诊断肝硬化继发SBP具有重要推广应用价值。
