苯磺酸瑞马唑仑在心脏重症患者术后的镇静效果
2024-02-28耿俊义高杰郭长英
耿俊义,高杰,郭长英
(郑州市第七人民医院 重症医学科,河南 郑州 450000)
心脏术后重症患者病情危重,加之术后疼痛感尤为强烈,极易引起患者恐惧、躁动不安,导致人机对抗,氧供需失衡,影响疾病转归[1]。因此,对其进行一定时间镇静治疗,有利于降低心血管系统不稳定性,促进早期心脏功能恢复。右美托咪定是重症监护室(intensive care unit,ICU)首选镇静药物,其镇静效果已在多个疾病中得到证实[2-3]。苯磺酸瑞马唑仑兼具咪达唑仑、丙泊酚优势,摒弃不足,具有起效迅速、半衰期短、无蓄积、易唤醒等特点,符合心脏术后理想药物镇静要求[4]。相关研究指出,镇静不当是重症患者拔管时间延长及病死率增加的独立危险因素,但选择何种镇静药物尚未达成一致[5]。本研究试从术后恢复情况、认知障碍及镇静效果方面探讨苯磺酸瑞马唑仑、右美托咪定在心脏术后重症患者中应用效果,期待为临床用药提供参考,现将结果报告如下。
1 资料与方法
1.1 选取标准
(1)纳入标准:符合心脏外科手术指征;入住ICU需行通气治疗,预计机械通气时间>12 h;年龄>18岁;左室射血分数>40%;美国麻醉医师协会分级Ⅱ~Ⅲ级;纽约心脏病协会分级Ⅱ~Ⅲ级;患者及家属知晓本研究,并签署同意书。(2)排除标准:免疫异常;长期应用镇静、镇痛药物史;意识障碍或精神疾病史;凝血功能异常;严重心动过缓及Ⅱ、Ⅲ度房室传导阻滞;存在严重器质性疾病;先天性心脏病;伴有低血压及阿片类药物依赖;研究药物不耐受。(3)剔除标准:中途放弃治疗或病死;镇静镇痛期间行血液净化治疗影响药物代谢、效果及剂量;拒绝/未能完成随访。
1.2 一般资料
采用前瞻性随机对照研究,选取2022年1—12月医院收治的80例心脏外科术后入住ICU患者,按照就诊先后顺序,采用单双号法分组,各40例。A组男27例,女13例,年龄55~75岁,平均(66.21±2.53)岁;体重指数18.7~23.7 kg·m-2,平均(21.07±1.17)kg·m-2;纽约心脏病协会分级Ⅱ级15例,Ⅲ级25例;美国麻醉医师协会分级Ⅱ级17例,Ⅲ级23例;手术方式冠脉搭桥13例,瓣膜置换/修复15例,搭桥联合瓣膜5例,其他7例。B组男25例,女15例;年龄55~73岁,平均(65.74±2.25)岁;体重指数 18.7~23.8 kg·m-2,平均(21.15±1.20)kg·m-2;纽约心脏病协会分级Ⅱ级12例,Ⅲ级28例;美国麻醉医师协会分级Ⅱ级20例,Ⅲ级20例;手术方式冠脉搭桥11例,瓣膜置换/修复14例,搭桥联合瓣膜7例,其他8例。两组一般资料均衡可比(P>0.05)。
1.3 方法
(1)术后当日转入ICU,待清醒后,若重症监护患者疼痛评估[6](critical—care pain observation tool,CPOT)<3分,每小时静脉输注0.2~0.3 μg·kg-1舒芬太尼。(2)A组接受苯磺酸瑞马唑仑。负荷剂量为0.2 mg·kg-1,1 min缓慢给药;维持剂量为每小时0.1~0.5 mg·kg-1。(3)B组接受右美托咪定。负荷剂量为1 μg·kg-1,10 min缓慢给药;维持剂量为每小时0.2~0.7 μg·kg-1。两组Richmond躁动镇静量表(Richmond agitation and sedation scale,RASS)[7]评分均维持在-2~1分,若RASS评分≥2分,主管医生可根据患者情况加用丙泊酚,负荷剂量为10~20 mg;维持剂量为每小时0.3~2.0 mg·kg-1。待患者血流动力学稳定、心肺及器官功能恢复满意后停止泵入。
1.4 观察指标
(1)镇静效果。达到目标镇静时间、镇静深度满意时间、停药后恢复时间。以RASS评估,分为镇静不足(1~4分)、轻度镇静(-3~0分)、过度镇静(-4~-5分)3个等级,-2~-3分即为达到目标镇静时间。(2)术后恢复情况。比较两组第1次脱机时间、机械通气时间、ICU停留时间。(3)血流动力学。比较两组给药前(T0)、给药即刻(T1)、达到满意镇静后30 min(T2)心率(heart rate,HR)、平均动脉压(mean artery pressure,MAP)、混合/中心静脉血氧饱和度(mixed/central venous oxygen saturation,SvO2/ScvO2)。(4)认知功能。镇静前、停药后2 h、停药24 h以简易智能精神状态量表(mini-mental state examination,MMSE)[8]评估,分值范围为0~30分,总分27~30分、21~26分、10~20分、0~9分依次为正常及轻度、中度、重度认知障碍,将轻度、中度、重度认知障碍发生人数计为总认知障碍人数。(5)不良反应。统计两组呼吸抑制、低氧血症、心动过缓、恶心呕吐等发生情况。
1.5 统计学方法

2 结果
2.1 镇静效果
A组达到目标镇静时间、镇静深度满意时间、停药后恢复时间均短于B组(P<0.05)。见表1。
表1 两组镇静效果比较
2.2 术后恢复情况
A组第1次脱机时间短于B组(P<0.05),机械通气时间、ICU停留时间短于B组,但组间差异无统计学意义(P>0.05)。见表2。

表2 两组术后恢复情况比较
2.3 血流动力学
T1~2时,A组HR、MAP高于B组,SvO2/ScvO2低于B组,但组间差异无统计学意义(P>0.05)。见表3。

表3 两组血流动力学比较
2.4 认知功能
停药后2、24 h,两组MMSE评分均高于镇静前,但组间差异无统计学意义(P>0.05);A组认知功能障碍发生率低于B组(P<0.05)。见表4。

表4 两组认知功能比较
2.5 不良反应
围手术期,两组不良反应发生率差异无统计学意义(P>0.05)。见表5。
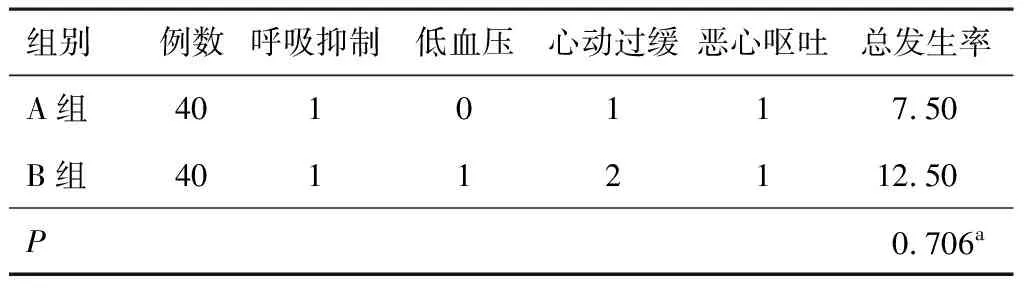
表5 两组不良反应发生率比较(n,%)
3 讨论
ICU患者病情危重,需进行有创操作及频繁器械监护维持生命体征,但均可加重各系统及器官损耗,引起血流动力学剧烈波动,延长留置时间,增加相关并发症发生,因此做好心脏术后重症患者镇静管理尤为重要[9-10]。
本研究对比苯磺酸瑞马唑仑与右美托咪定在心脏术后重症患者镇静效应发现,A组达到目标镇静时间、镇静深度满意时间、停药后恢复时间均短于B组。苯磺酸瑞马唑仑能够开放细胞通道,促进氯离子内流,加快神经细胞膜超极化,抑制神经元作用及兴奋性,使机体镇静及活动量减少[11-12]。另有研究指出,苯磺酸瑞马唑仑镇静程度与持续时间呈剂量依赖性,通过一级药代动力学消除,长时间输注无蓄积及延长效应,但剂量选择上仍需持谨慎态度[13]。本研究还发现,A组第1次脱机时间短于B组,推测原因与苯磺酸瑞马唑仑具有良好麻醉镇静深度有关。既往研究指出,对ICU患者而言,良好麻醉镇静深度能有效抑制交感神经兴奋,减轻术后应激反应及心肌细胞缺血再灌注损伤,降低心肌耗氧量,提高SvO2/ScvO2[14]。SvO2/ScvO2为氧供需平衡重要指标,其数值变化能充分反映患者血流动力学稳定性。本研究数据显示,T1~2时,两组HR、MAP、SvO2/ScvO2差异无统计学意义,说明苯磺酸瑞马唑仑、右美托咪定均可维持血流动力学稳定,和杨海扣等[15]研究论点相一致。在此基础上,本研究还发现,T1~2时,A组HR、MAP高于B组,SvO2/ScvO2低于B组,这主要与右美托咪定能通过抑制去甲肾上腺素释放作用于α2受体,抑制交感神经/副交感神经输出,减慢心率,降低血压,减轻下游各种焦虑、疼痛所引起交感应激反应有关。有关研究指出,右美托咪定可有效减轻插管操作引起的交感神经兴奋性损伤,且脱机拔管后具有一定镇静作用,对维持血流动力学稳定、减轻心肌损伤及促进术后相关功能恢复具有积极意义[16]。
心脏术后认知功能障碍主要表现为行为社交能力变化或注意力、记忆力减退,若未积极干预,可延长住院时间,增加病死风险[17]。体外循环所致低MAP及炎症反应是诱发认知功能障碍主要原因[18]。MMSE能有效反映患者认知功能,灵敏度及特异度高,临床应用广泛。本研究数据显示,A组认知功能障碍发生率低于B组,推测原因与以下方面有关。(1)苯磺酸瑞马唑仑起效快、恢复时间短,加之其不依赖肝肾代谢,消除器官依赖性,有利于维护海马神经元功能,且无药物蓄积。(2)通过调节细胞增殖和阻止细胞因子释放影响免疫细胞功能,抑制神经元电活动,减少神经元凋亡。(3)可提高组织氧化酶活性,减轻氧自由基损伤,减弱脂质过氧化反应,保护海马组织神经细胞。钱焕丽等[19]报道,相比于咪达唑仑,瑞马唑仑更能促进术后恢复,减轻认知功能损害。有关研究指出,右美托咪定抑制交感神经兴奋特性是一把“双刃剑”,通过与交感神经及中枢神经系统突触前α2受体相结合,降低交感神经活性,可引起低血压、心动过缓,加重患者病情,危及生命[20]。但本研究两组不良反应发生率相似,考虑与本研究样本量小有关。
4 结论
苯磺酸瑞马唑仑应用于心脏术后重症患者镇静效果满意,可改善认知障碍,维持血流动力学稳定,促进术后恢复。但本研究纳入样本量较小,仅通过MMSE评价心脏术后重症患者认知功能不够全面,有待更为深入研究证实。
