清热调糖饮对湿热内蕴证2型糖尿病患者危险因素的调控作用
2024-02-27陆润兰赵海燕宁雪峰
吴 晶 陆润兰 赵海燕 宁雪峰
兰州市中医医院科教科,甘肃兰州 730050
2型糖尿病(type 2 diabetes mellitus,T2DM)是一种复杂、具遗传性和异质性的疾病,具有一系列不同表观特征。据估计,全球4.63亿成人糖尿病患者中,约90%的患者为T2DM,2021年我国糖尿病患病率为10.6%,占1.45亿人[1]。通过汇总、分析临床表观特征,可以揭示T2DM潜在的病理生理学特征,从而为每位患者制订个体化临床管理方案[2]。我国传统医学经辨证分型,进一步将T2DM分为7个证型[3],并给予不同治疗方案。可见,中医药学在治疗T2DM具有个体化优势。本研究通过观察清热调糖饮联合二甲双胍对湿热内蕴证T2DM患者糖代谢指标、脂代谢指标、下肢评价指标、中医证候积分、证型转变以及不良反应发生率的影响,评价中药降糖制剂的疗效以及对危险因素的影响,从而为中西医结合治疗不同证型T2DM研究提供临床依据。
1 资料与方法
1.1 一般资料
本研究经兰州市中医医院伦理委员会批准(批件号:lzszyyy-llsc-2021004)。对2021年1月至2022年4月收治的T2DM患者进行中医辨证分型,筛选出湿热内蕴证型T2DM患者79例(男56例,女23例),年龄20~80岁,采用数字抽样法分为对照组和研究组。因依从性差,擅自停药,突发急症等情况,造成病例脱落3例,最终纳入研究的共计76例,其中对照组36例、研究组40例。
两组患者在初次入院时,年龄、病程、合并症和身体质量指数(body mass index,BMI)比较,差异无统计学意义(P> 0.05),具有可比性,见表1。两组患者的BMI均>24,说明湿热内蕴证型T2DM患者普遍存在肥胖问题。
表1 两组患者一般资料比较( ± s)
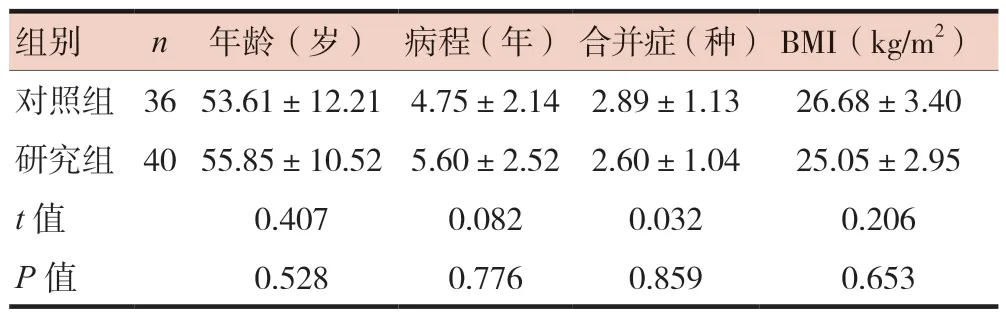
表1 两组患者一般资料比较( ± s)
注 BMI:身体质量指数
组别 n 年龄(岁) 病程(年)合并症(种)BMI(kg/m2)对照组 3653.61±12.21 4.75±2.14 2.89±1.13 26.68±3.40研究组 4055.85±10.52 5.60±2.52 2.60±1.04 25.05±2.95 t值 0.407 0.082 0.032 0.206 P值 0.528 0.776 0.859 0.653
1.2 诊断标准
1.2.1 西医 T2DM患者需符合《中国2型糖尿病防治指南(2020年版)》[4]诊断标准。其空腹血糖(fasting plasma glucose,FBG)≥7.0 mmol/L,随机血糖或口服葡萄糖耐量试验2 h血糖≥11.1 mmol/L,糖化血红蛋白(glycosylated hemoglobin,GHB)≥6.5%。伴有“三多一少”症状加任意血糖达标,无“三多一少”症状非同日检测2次血糖均达上述标准。
1.2.2 中医 满足消渴症诊断标准[5],且经辨证分型为湿热内蕴证。主症上消,次症口苦或口臭,口有黏腻,小便浑浊,大便量少,干结难下;舌象:舌红苔黄厚腻;脉象:脉沉弦或沉滑有力。
1.3 纳入及排除标准
1.3.1 纳入标准 初次入院且符合1.2所列诊断及辨证标准;年龄20~80岁;入组前未使用过胰岛素或胰岛素增敏剂;愿意遵医嘱,定期服用中药颗粒剂等;患者同意其临床数据用于科研并签署知情同意书。
1.3.2 排除标准 入组前使用过胰岛素或胰岛素增敏剂;处于妊娠期、哺乳期;合并恶性肿瘤,患有严重精神疾病,伴有严重感染、心力衰竭及高渗性昏迷的患者。
1.4 治疗
对照组给予二甲双胍(石药集团欧意药业有限公司,国药准字H20193269,规格:0.5 g×60片),随餐口服,0.5 g/次,3次/d。28 d为1个疗程,共计治疗2个疗程。研究组在对照组治疗基础上给予清热调糖饮,与二甲双胍服用相隔半小时以上。组方:黄连、鸡内金、酒大黄、玉米须、白术、茯苓。为确保一致性,均采用中药颗粒剂配制,每次一格,2次/d,共计治疗2个疗程。两组患者在住院期间均接受糖尿病饮食和生活方面的健康教育。治疗结束后,对所有患者的中医证型重新进行辨证。治疗期间,对所有患者进行随访,记录不良反应事件。
1.5 观察指标及评价标准
1.5.1 一般临床信息 采集入院时患者年龄、性别、BMI、病程和并发症种类数。
1.5.2 糖代谢指标 自入院当天和2个疗程的最后1 d采集患者血液样本,测定C肽、空腹胰岛素(insulin,INS)、FBG、胰 岛 素 抵 抗 指 数(insulin resistance index,IRI)、GHB、血糖水平标准差(standard deviation of blood glucose,SDBG)及最大血糖波动幅度(largest amplitude of glycemic excursions,LAGE)[6]。其中IRI=INS×FPG/22.5[7]。SDBG需分别检测并记录患者三餐前0.5 h、餐后2 h和晚睡前共7次指尖血糖值,计算平均值。LAGE为日内最高和最低血糖值的差值。SDBG和LAGE用于反映血糖的波动程度。
1.5.3 脂代谢指标 采集患者血液,测定三酰甘油(triglyceride,TG)、总胆固醇(total cholesterol,TC)、低密度脂蛋白(low density lipoprotein,LDL)、高密度脂蛋白(high density lipoprotein,HDL)。
1.5.4 下肢触觉和血管评价指标[8]震动感觉阈值(vibration perception threshold,VPT)和 踝 肱 指数(ankle brachial index,ABI)。其中VPT值采用10 g尼龙丝对第一足趾进行触觉试验,评价周围神经病变,10~15 V为临界病变,16~24 V为轻、中度病变,>25 V为严重病变。ABI评价动脉闭塞性病变,1.00~1.29为正常,0.91~0.99为临界值,0.71~0.90为轻度动脉闭塞性病变。
1.5.5 中医证候评分 参照2002年《中药新药临床研究指导原则》[5],将主症“头身沉重、头重如裹、头胀痛、口苦、口中黏腻”按程度分别计正常(0分)、轻度(2分)、中度(4分)和重度(6分);次症“胸闷、腹胀、脘痞呕恶、尿黄、肢体麻木、大便干结、大便溏薄”按程度分别计正常(0分)、轻度(1分)、中度(2分)和重度(3分)。依次计算患者主次症的总积分。
1.6 统计学方法
采用SPSS 23.0统计学软件对数据进行分析,计量资料采用均数±标准差()表示,采用t检验;计数资料用[n(%)]表示,行χ2检验,P< 0.05为差异有统计学意义。
2 结果
2.1 两组糖代谢指标比较
治疗前,两组患者糖代谢指标比较,差异无统计学意义(P> 0.05)。治疗后,对照组GHB和LAGE低于治疗前,研究组GHB、IRI和LAGE低于治疗前,研究组C肽、FBG、IRI低于对照组,差异有统计学意义(P< 0.05)。见表2。
表2 两组糖代谢指标比较( ± s)
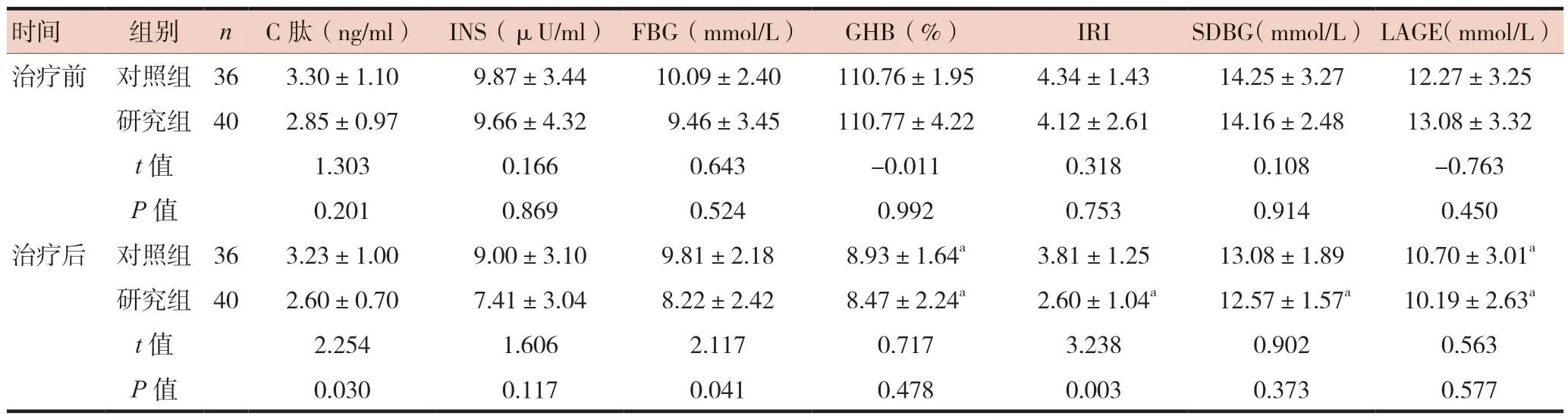
表2 两组糖代谢指标比较( ± s)
注 与同组治疗前比较,aP < 0.05;INS:空腹胰岛素;FBG:空腹血糖;IRI:胰岛素抵抗指数;GHB:糖化血红蛋白;SDBG:血糖水平标准差;LAGE:最大血糖波动幅度
时间 组别 n C肽(ng/ml) INS(μU/ml) FBG(mmol/L) GHB(%) IRI SDBG(mmol/L)LAGE(mmol/L)治疗前 对照组 36 3.30±1.10 9.87±3.44 10.09±2.40 110.76±1.95 4.34±1.43 14.25±3.27 12.27±3.25研究组 40 2.85±0.97 9.66±4.32 9.46±3.45 110.77±4.22 4.12±2.61 14.16±2.48 13.08±3.32 t值 1.303 0.166 0.643 -0.011 0.318 0.108 -0.763 P值 0.201 0.869 0.524 0.992 0.753 0.914 0.450治疗后 对照组 36 3.23±1.00 9.00±3.10 9.81±2.18 8.93±1.64a 3.81±1.25 13.08±1.89 10.70±3.01a研究组 40 2.60±0.70 7.41±3.04 8.22±2.42 8.47±2.24a 2.60±1.04a 12.57±1.57a 10.19±2.63a t值 2.254 1.606 2.117 0.717 3.238 0.902 0.563 P值 0.030 0.117 0.041 0.478 0.003 0.373 0.577
2.2 两组脂代谢指标比较
治疗前,两组患者脂代谢指标比较,差异无统计学意义(P> 0.05)。治疗后,研究组TC和LDL低于治疗前,且TC和LDL值低于对照组,差异有统计学意义(P< 0.05)。见表3。
表3 两组脂代谢指标比较(mmol/L, ± s)

表3 两组脂代谢指标比较(mmol/L, ± s)
注 与同组治疗前比较,aP < 0.05;TG:三酰甘油;TC:总胆固醇;LDL:低密度脂蛋白;HDL:高密度脂蛋白
时间 组别 n TG TC HDL LDL治疗前 对照组362.61±1.295.19±1.341.15±0.153.49±0.89研究组402.58±1.054.77±0.851.16±0.233.57±1.40 t值 0.061 1.188 -0.251 0.200 P值 0.952 0.243 0.803 0.843治疗后 对照组362.70±1.025.17±1.151.20±0.183.86±1.53研究组 402.49±1.53 3.96±1.09a1.21±0.22 2.89±0.67a t值 0.490 3.327 -0.064 2.608 P值 0.627 0.002 0.949 0.013
2.3 两组下肢状态和中医证候积分比较
治疗前,两组患者下肢状态指标和中医证候积分比较,差异无统计学意义(P> 0.05)。治疗后,研究组中医证候积分低于对照组,差异有统计学意义(P< 0.05)。再次进行中医辨证,其中对照组10例证型转变,占27.78%,研究组8例证型转变,占20.00%,两组比较差异无统计学意义(P> 0.05)。见表4。
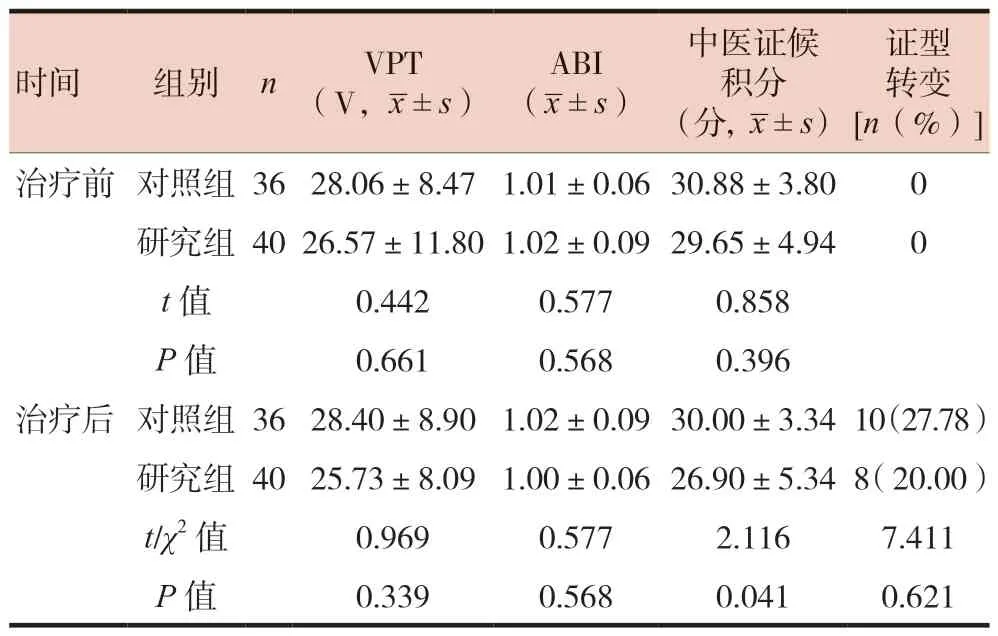
表4 两组下肢状态和中医证候积分比较
2.4 两组不良反应发生情况比较
治疗过程中对常见不良反应情况进行统计,包括低血糖、恶心、呕吐、胃肠胀气、皮疹等,其中对照组有5例出现不良反应(其中2例为低血糖),发生率为13.89%,研究组有6例出现不良反应(其中1例为低血糖),发生率为15.00%。两组不良反应总发生率比较,差异无统计学意义(χ2=6.721,P=0.833)。
3 讨论
根据流行病学报道,近一半T2DM患者生活在中国和印度,与欧洲人相比,中国和印度T2DM人群具差异性特征,体现在确诊年龄较年轻,倾向于β细胞受损以及较瘦的体质[9]。快速的经济增长、前所未有的城市化、饮食结构改变、久坐行为和睡眠缺乏,均是T2DM患病率持续增加的因素[10]。越来越多的临床证据显示,T2DM不仅会并发心血管疾病、糖尿病肾病和外周神经病变等,还会增加与年龄相关认知能力下降的发生风险,包括轻度认知功能障碍和血管性痴呆[11]。特别是当脑组织出现葡萄糖不耐受和胰岛素分泌障碍时,会引起神经元退行性病变,同时还将破坏β-淀粉样蛋白(amyloid betaprotein,Aβ)的清除,上调Aβ前体蛋白表达,促进Aβ沉积,增加罹患阿尔茨海默病的风险[12]。
中医药治疗糖尿病由来已久,临床效果明确,其辨证论治思想体系和因病施治理念,为T2DM患者制订个体化治疗方案提供了可能。本研究基于中医对T2DM辨证分型,选取清热调糖组方,观察该组方对湿热内蕴证型T2DM的临床效果。课题组通过回顾性研究发现,高血压和高血脂是该证型的危险因素,且与胰岛素抵抗具有相关性。现有研究已明确体内的高水平LDL是冠状动脉粥样病变的危险因素[13]。胰岛素抵抗是T2DM的主要特征,可发生在骨骼肌、肝脏和脂肪组织中。机体内的胰岛素首先需与细胞膜表面的胰岛素受体结合,使胰岛素受体底物-1/-2酪氨酸磷酸化,激活磷脂酰肌醇3-激酶,从而增强葡萄糖的转运。当胰岛素信号通路受到损伤,胰岛素生物应答敏感性降低,就会诱发胰岛素抵抗,影响葡萄糖摄取、代谢和转运过程[14]。此外,胰岛素信号通路在激活一氧化氮中也起着关键作用。一氧化氮具有较强的血管扩张作用。胰岛素抵抗的发生,可抑制血管内一氧化氮的产生,激活丝裂原活化蛋白激酶,引起内皮功能障碍,诱发高血压和动脉粥样硬化性心血管疾病[15]。当血糖波动过大或只要发生一过性高血糖,就可持续活化细胞核因子κB途径,加速内皮损伤[16]。因此,控糖、降脂和改善胰岛素抵抗[17]是治疗湿热内蕴证T2DM和控制并发症发展的关键。
在本研究中,初入院的两组湿热内蕴证患者普遍存在肥胖(BMI>24)、胰岛素抵抗(IRI>2.65)和脂质代谢紊乱的情况,多伴有动脉粥样硬化的心血管疾病。这与前期观察到的结果相一致。糖代谢指标中GHB可用于评价3个月内血糖波动,而SDBG和LAGE可用于评价日内血糖波动。经过2个月的治疗,对照组糖代谢指标均有所降低,其中GHB和LAGE显著降低(P< 0.05)。而加服中药的研究组,IRI、GHB和LAGE均有显著降低(P< 0.05),提示清热调糖饮联合二甲双胍在降糖的同时,还可调控血糖波动,改善患者胰岛素抵抗。经治疗,对照组脂代谢指标无明显变化,而研究组TC和LDL有显著降低(P< 0.05),提示清热调糖饮在治疗过程中有调节脂质水平的功效。这与该组方君药黄连、臣药大黄等药味的科学配伍紧密相关[18-19]。
前期研究中课题组还发现湿热内蕴证患者易继发糖尿病周围神经病变,发病率>50%,且脂代谢指标TG与VPT之间呈正相关,提示脂代谢紊乱是周围神经病变的危险因素。在本研究中,治疗前两组患者VPT值均>25 V,存在严重病变。经过中药2个月的干预治疗,研究组的脂代谢指标虽有显著改善,其VPT也有所下降,但与治疗前相比,VPT和ABI并未发生显著变化(P> 0.05)。这可能是因为患者的下肢触觉已处于重度病变,需更长的治疗周期和其他对症治疗。
通过治疗,研究组的中医证候积分显著低于对照组(P< 0.05),提示清热调糖饮可有效改善湿热内蕴证患者的头重如裹、口苦、舌苔黏腻和大便干结等中医症状。值得注意的是,中医证型是一个变化的动态过程。在本研究中,对照组和研究组中均有患者的中医证型发生了转变,其中对照组的证型变化率达27.78%,高于研究组的20.00%,说明通过清热调糖饮的治疗,已使患者全身机能发生变化,并有可能延缓上焦湿热的向下迁移。尽管暂未发现两组间的差异有统计学意义,但若延长观察周期,未服用中药的患者中可能会有更多例出现中医证型转变。任明等[20]的多中心临床研究也显示,糖尿病患者前期体征特点表现为本虚标实,其中本虚以气虚、阴虚为主,标实或有湿阻。中医证型的自然演变会出现化热的趋势。而在连续服用24个月的中药降糖制剂后,该趋势延缓。
在治疗过程中,通过定期随访发现两组患者的不良反应发生率相近,不良反应的种类也相近,说明联合使用中药降糖制剂不会增加不良反应发生率,但暂未观察到清热调糖饮可降低不良反应发生率。
综上所述,在治疗湿热内蕴证T2DM时联合使用清热调糖饮,在降糖的同时,可有效控制血糖波动,改善胰岛素抵抗和脂质代谢紊乱,以及有效控制该证型并发症的危险因素。该组方还可缓解中医症状,延缓中医证型转变。但本研究存在疗程较短、观察时间不足和样本量较少的问题。后期有待进一步扩大样本量和随访时间,评价清热调糖饮的远期作用,特别是对T2MD继发病症、患者认知能力和生活质量改善的影响。
