老年脓毒症相关性脑病患者血清UCH-L1、TNAP的表达及其临床意义
2024-01-27谭小田谢柏梅王新平卫国路晓艳
谭小田,谢柏梅,王新平,卫国,路晓艳
脓毒症相关性脑病(sepsis-associated encephalopathy, SAE)是继发于中枢神经系统以外的感染引起的弥漫性脑功能损伤,表现为昏迷、谵妄等意识障碍,患者病死率较高[1-2]。泛素羧基末端水解酶-L1 (ubiquitin carboxy terminal hydrolases-L1,UCH-L1)是一种半胱氨酸水解酶,具有稳定泛素单体、抑制泛素单体降解的功能[3]。研究发现,在新生儿缺血缺氧性脑病、脑梗死等疾病中,受损的神经元能够释放UCH-L1经血脑屏障进入外周血被检测到,是理想的脑损伤生物标志物[4-5]。组织非特异性碱性磷酸酶(tissue non-specific alkaline phosphatase,TNAP) 属于碱性磷酸酶家族成员,通过糖基磷脂酰肌醇结构域结合细胞膜,发挥磷酸酶的生物学作用。研究发现,在脓毒症、脑卒中等疾病中,脑微血管内皮细胞的损伤能够释放TNAP入血被检测到[6]。目前SAE患者血清中UCH-L1、TNAP的表达及临床意义尚不清楚。本研究通过检测SAE患者血清UCH-L1、TNAP的表达,探讨两者临床意义,报道如下。
1 资料与方法
1.1 临床资料 选取2019年3月—2021年3月空军军医大学空军第986医院老年病科诊治老年脓毒症患者177例为研究对象,根据是否合并SAE分为SAE组(n=80)和非SAE组(n=97)。SAE组:男42例,女38例;年龄60~84(71.55±6.87)岁;体质量指数19.41~28.72 (21.83±2.70)kg/m2;受教育年限2~11(5.13±1.41)年;合并症:高血压史23例,糖尿病史11例;感染部位:肺部40例,尿路22例,血液18例。非SAE组:男50例,女47例;年龄60~85(71.88±6.76)岁;体质量指数20.11~27.64(22.17±2.85)kg/m2;受教育年限2~10(4.96±1.70)年;合并症:高血压史25例,糖尿病史13例;感染部位:肺部50例,尿路27例,血液20例。2组性别、年龄、体质量指数、受教育年限、高血压史、糖尿病史及感染部位比较,差异均无统计学意义(P>0.05),具有可比性。本研究已经获得医院伦理委员会批准(SF2019-M0107),患者或家属知情同意并签署知情同意书。
1.2 病例选择标准 (1)纳入标准:①患者年龄≥60岁,脓毒症的诊断符合脓毒症3.0标准[7];②根据脓毒症患者意识状态、颅脑磁共振及脑电图等检查对SAE进行诊断,同时排除中枢神经系统感染、颅脑肿瘤、电解质紊乱及安眠药等因素引起的意识障碍;③临床资料完整。(2)排除标准:①合并脑血管意外、颅脑外伤等;②合并肝性脑病、糖尿病酮症酸中毒等;③妊娠、哺乳期女性;④合并免疫性疾病或长期使用激素等免疫抑制剂者。
1.3 观测指标与方法
1.3.1 血清UCH-L1、TNAP水平检测:老年脓毒症患者入院后第1天清晨采集空腹肘静脉血5 ml,室温静置1 h,离心收集上层血清。采用酶联免疫吸附方法(双抗体夹心法)检测血清UCH-L1、TNAP水平。人UCH-L1 ELISA试剂盒购自上海心语生物科技公司,货号XYU-H01627。人TNAP ELISA试剂盒购自重庆智选生生物科技公司,货号ZX19454。操作步骤严格按照试剂盒说明书进行,终止显色后酶标仪(美国BioTEK公司,型号ELX808)检测各孔OD450值,根据标准品孔的OD值绘制标准曲线, 计算样品浓度值。
1.3.2 SAE相关指标检测:患者入院24 h内急性生理学与慢性健康状况评价Ⅱ (acute physiology and chronic health evaluation Ⅱ,APACHE Ⅱ) 评分(包括心率、平均动脉压、体温、呼吸频率、血钠、血钾、意识状态等方面,分值0~71分,分值越高,病情越重),序贯器官衰竭评分(sequential organ failure assessment,SOFA)(包括呼吸系统、循环系统、神经系统、凝血功能及肝肾功能等,分值范围0~24分,分值越高,病情越重);白细胞计数,神经元特异性烯醇化酶(neuron specific enolase,NSE)(酶联免疫吸附法),降钙素原(放射免疫法),C反应蛋白(放射免疫法)。根据SAE患者28 d内生存情况,将SAE患者分为生存亚组(n=48)和死亡亚组(n=32)。

2 结 果
2.1 2组血清UCH-L1、TNAP比较 SAE组血清UCH-L1、TNAP水平高于非SAE组,差异有统计学意义(P<0.01),见表1。
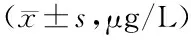
表1 非SAE组与SAE组患者血清UCH-L1、TNAP比较Tab.1 Comparison of serum UCH-L1 and TNAP levels between non SAE group and SAE group patients
2.2 2组SAE相关指标比较 SAE组血清C反应蛋白、降钙素原、NSE、SOFA评分、APACHEⅡ评分均高于非SAE组,差异具有统计学意义(P均<0.01),见表2。
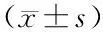
表2 非SAE组与SAE组患者相关指标比较Tab.2 Comparison of relevant indicators between non SAE group and SAE group patients
2.3 SAE患者血清UCH-L1、TNAP水平与SAE相关指标的相关性 Pearson相关分析结果显示,SAE患者血清UCH-L1、TNAP水平与降钙素原、C反应蛋白、NSE、SOFA评分、APACHEⅡ评分呈正相关(P均<0.01),见表3。
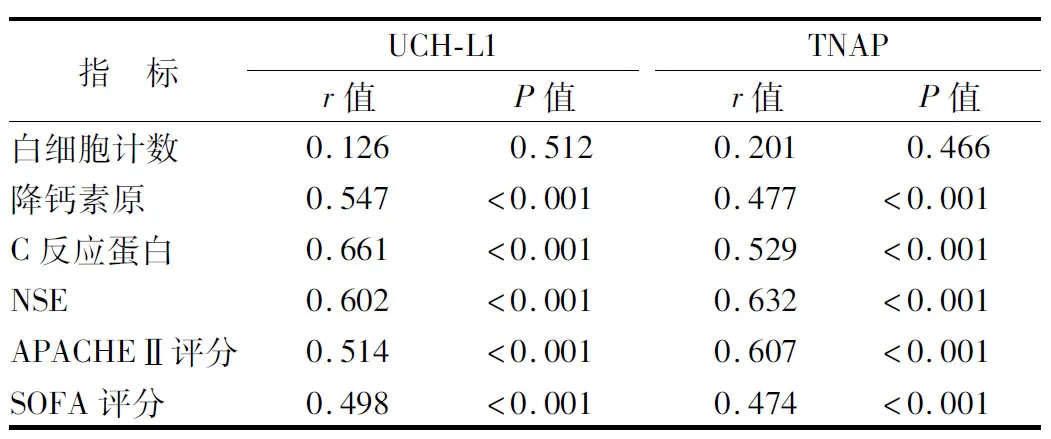
表3 SAE患者血清UCH-L1、TNAP水平与SAE相关指标的相关性Tab.3 Correlation between serum UCH-L1, TNAP levels and SAE related indicators in SAE patients
2.4 2亚组SAE患者临床资料比较 死亡亚组SAE患者血清降钙素原、C反应蛋白、NSE、 UCH-L1、TNAP、APACHE Ⅱ评分、SOFA评分均高于生存亚组(P<0.05),见表4。
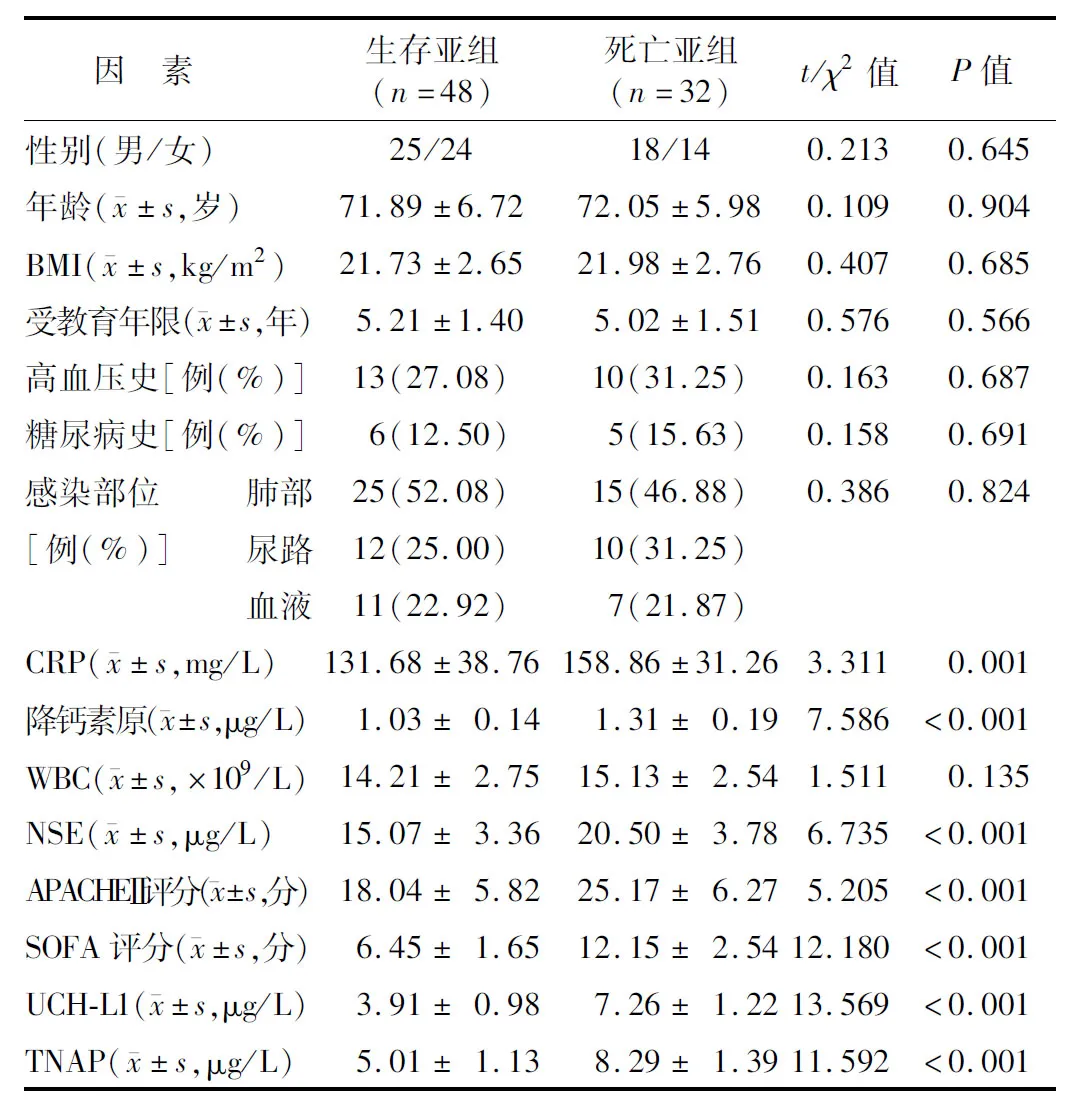
表4 生存亚组及死亡亚组患者临床资料比较Tab.4 Comparison of clinical data between survival subgroup and death subgroup patients
2.5 影响SAE患者死亡预后的多因素Logistic回归分析 以SAE患者预后为因变量(1=死亡,0=生存),以C反应蛋白、降钙素原、NSE、APACHE Ⅱ评分、SOFA评分及血清UCH-L1、TNAP为自变量,进行多因素Logistic回归分析,结果显示:APACHEⅡ评分、SOFA评分、血清NSE、UCH-L1、TNAP水平升高是影响SAE患者死亡预后的独立危险因素(P<0.01),见表5。
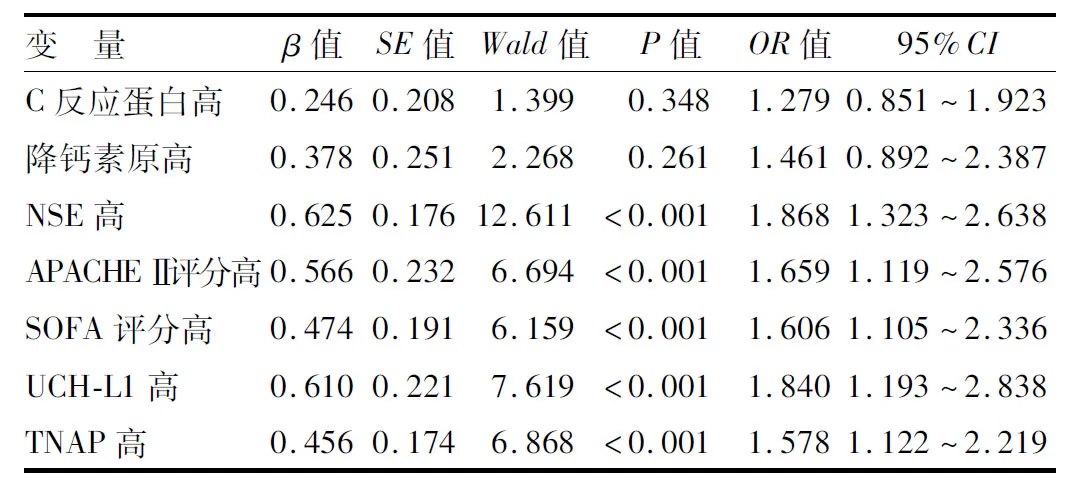
表5 影响SAE患者死亡预后的多因素Logistic回归分析Tab.5 Multivariate logistic regression analysis affecting the mortality prognosis of SAE patients
2.6 血清UCH-L1、TNAP及二者联合对SAE患者死亡预后的评估价值 绘制血清UCH-L1、TNAP及二者联合对SAE患者死亡预后的评估价值ROC曲线,并计算曲线下面积(AUC),结果显示:血清UCH-L1、TNAP及二者联合评估SAE患者死亡预后的AUC分别为0.848、0.813、0.904,二者联合优于各自单独评估价值(并用DeLong法对其差异进行比较)(Z/P=3.864/0.003、4.270/<0.001),见表6、图1。
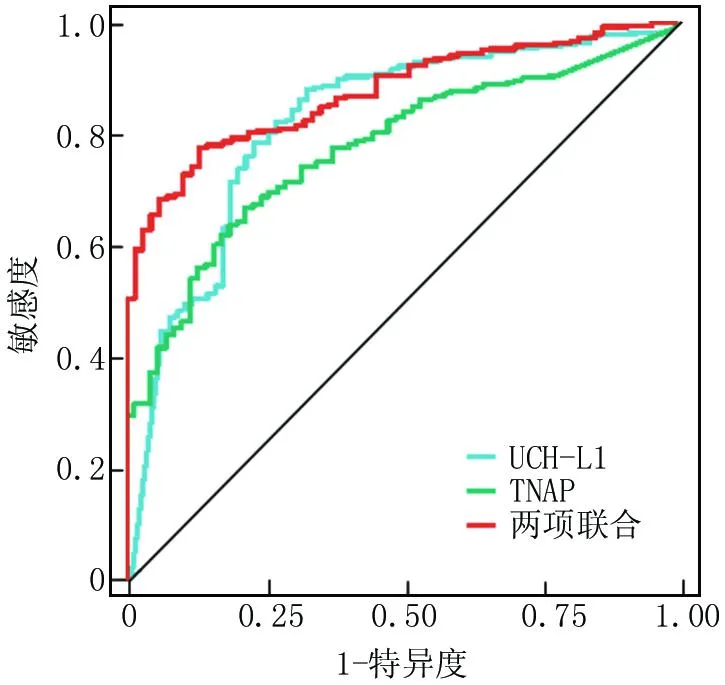
图1 ROC曲线分析血清UCH-L1、TNAP及联合对SAE患者死亡预后的评估价值Fig.1 ROC curve analysis of serum UCH-L1, TNAP, and their combined evaluation value for mortality prognosis in SAE patients
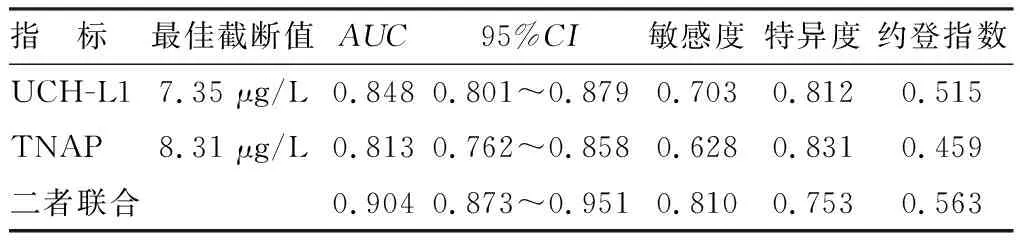
表6 血清UCH-L1、TNAP及二者联合对SAE患者死亡预后的评估价值Tab.6 Evaluation value of serum UCH-L1, TNAP, and their combination in predicting mortality prognosis in SAE patients
3 讨 论
临床上,SAE的诊断主要依靠临床症状、脑电图及磁共振等,但不同患者临床表现及辅助检查不尽相同,尚无明确的可量化的SAE诊断标准。相较于昂贵且耗时的辅助检查及神经精神检查,血清生物标志物具有价格低廉、监测简便、客观性强等优点,是理想的诊断SAE、评估病情程度及评估预后的方法。目前认为,SAE的发生与神经炎性反应、血管病变和代谢障碍等因素导致的组织缺血有关[8]。深入研究SAE疾病机制,寻找能够评估SAE预后的血清生物标志物,对于疾病早期诊断,积极予以干预治疗,降低患者病死率具有重要的临床意义。
UCH-L1又称为蛋白基因产物9.5,丰富表达于脑组织,具有高度的组织特异性。研究发现,在外伤性脑损伤、脑卒中等疾病中,血清UCH-L1的水平明显升高,并与脑损伤严重程度有关,是评估患者预后的重要生物学指标[9-10]。本研究中,SAE组患者血清UCH-L1水平升高,与既往学者报道结果一致[11]。但本研究中血清UCH-L1水平略高于既往报道,可能与本研究中患者年龄较大,脓毒症病情较为严重有关。UCH-L1是大脑组织中含量较高的蛋白质之一,存在于神经元的细胞质中,SAE发生时神经元损伤,神经元轴突完整性的丧失均会导致UCH-L1释放入血,导致血清UCH-L1水平升高。本研究中,血清UCH-L1水平与患者病情严重程度有关,提示UCH-L1有助于反映SAE患者病情程度。研究表明,脓毒症时细菌脂多糖能够刺激机体单核巨噬细胞,导致大量促炎细胞因子白介素6、白介素10等表达升高,促炎细胞因子具有神经毒性,诱导神经元凋亡,引起UCH-L1的大量释放,导致神经元完整性丧失[12]。尚有研究表明,UCH-L1的表达升高能够通过促进肿瘤坏死因子-α等促炎因子的分泌,激活神经元中核因子κB信号通路,加重神经元损伤[13-14]。这与本研究中SAE患者血清UCH-L1与炎性标志物降钙素原、C反应蛋白及神经损伤标志物NSE水平呈正相关的结果一致。本研究中,血清UCH-L1升高是影响SAE患者生存预后的独立危险因素,提示检测血清UCH-L1水平有助于评估SAE患者临床预后。其原因可能是血清UCH-L1水平较高的SAE患者全身炎性反应及神经损伤程度较为严重,导致患者临床预后较差。既往研究证实,脑卒中等疾病引起的神经系统损伤时,在症状出现后36 min内,血清UCH-L1和神经胶质原纤维酸性蛋白快速升高至正常水平的10倍,并且与神经系统损伤的严重程度具有良好的相关性[15]。因此,血清UCH-L1可能是一种理想的评估SAE患者预后的血清标志物。
TNAP属于磷酸酶家族成员,广泛表达于骨骼、肝脏、肠道等多种人体组织中。近年来发现,脑微血管上皮细胞中TNAP高度表达,具有维持脑微血管内皮细胞完整性,在调节细胞因子和代谢物质穿过血脑屏障的进出方面发挥重要作用[16-17]。本研究中,SAE组患者血清TNAP水平升高,提示TNAP可能参与SAE疾病发生。分析其原因,SAE发生时,大量炎性因子损伤脑微血管内皮细胞,导致TNAP释放入血增加。有学者在脓毒症小鼠动物模型中发现,神经系统持续炎性反应能够招募大量中性粒细胞浸润黏附脑微血管内皮细胞,并释放弹性蛋白酶,降解基底膜和细胞外基质,导致脑微血管完整性的丧失,TNAP释放入血,导致血清TNAP水平升高[18]。本研究中,血清TNAP水平与SOFA评分、APACHEⅡ评分呈正相关,提示血清TNAP水平能够反映SAE患者病情严重程度。有学者报道,血清TNAP水平升高能够促进趋化因子受体2阳性的单核细胞向大脑组织中浸润和活化,同时分泌大量促炎性细胞因子,导致小胶质细胞和星形胶质细胞过度激活,引起SAE患者学习和记忆等认知功能障碍[19-20]。本研究中也证实,SAE患者血清TNAP与炎性标志物降钙素原、C反应蛋白呈正相关,这与既往研究报道一致[16,21],进一步证实TNAP能够加重机体炎性反应,促进SAE病情进展。本研究中,血清TNAP是影响SAE患者生存预后的独立危险因素,血清TNAP是潜在的SAE预后相关生物标志物。研究表明,血清TNAP水平升高能够通过激活转化生长因子-β/SMAD信号通路的传导,促进心肌纤维化及心肌肥大的发生,增加冠心病及心肌梗死患者病死率[22]。有学者在脓毒症小鼠中发现,应用TNAP特异性抑制剂SBI-425能够抑制CD4+Foxp3+CD25-和CD8+Foxp3+CD25-T细胞亚群的浸润,恢复脑微血管上皮细胞完整性,减轻神经系统炎性反应,改善脓毒症小鼠学习、记忆等认知障碍,提高小鼠生存率[23]。因此,以TNAP为靶点的治疗可能有助于改善SAE患者的预后。ROC曲线分析发现,血清UCH-L1、TNAP联合检测对SAE患者死亡预后具有较高的评估价值,联合检测的敏感度和特异度分别为0.810、0.753。临床上,医生可根据血清UCH-L1、TNAP水平评估SAE患者的预后,对于预后不良的SAE患者予以积极治疗,改善患者生存预后。本研究中,NSE、APACHE Ⅱ评分及SOFA评分升高是影响SAE患者死亡预后的独立因素。笔者分析,NSE是神经元损伤的生物标志物,其水平升高不仅有助于脓毒症患者SAE的诊断,还能够反映神经元损伤的严重程度,有助于评估SAE患者的预后。APACHE Ⅱ评分及SOFA评分是评估脓毒症病情程度的重要评分,有助于评估中枢神经系统功能障碍,对SAE患者的短期预后具有较好的预测价值[24]。
综上所述,老年SAE患者血清UCH-L1、TNAP水平升高,两者与降钙素原、C反应蛋白、NSE、SOFA评分、APACHEⅡ评分有关,均参与SAE疾病进展。血清UCH-L1、TNAP升高是影响SAE患者死亡预后的独立因素,基于血清UCH-L1、TNAP的联合预测有助于评估老年SAE患者的死亡预后。临床医生可根据血清UCH-L1、TNAP水平,结合NSE水平、APACHEⅡ评分及SOFA评分等指标,对SAE患者的预后进行风险分层,指导临床诊治。但本研究也存在不足,本研究未对SAE患者整个病程中血清UCH-L1、TNAP水平变化进行动态监测,有待今后设计严谨的前瞻性临床试验进一步研究两者的临床应用价值。
利益冲突:所有作者声明无利益冲突
作者贡献声明
谭小田:设计研究方案,实施研究过程,论文撰写;谢柏梅:提出研究思路,进行统计学分析,论文审核;王新平:实施研究过程,资料搜集整理,论文撰写;卫国:分析试验数据;路晓艳:课题设计,论文修改
