阻塞性睡眠呼吸暂停低通气综合征上气道MRI变化与认知功能障碍的关系
2024-01-25许清华林钱森陈杰云聂吉林
许清华,林钱森,陈杰云,聂吉林
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome,OSAHS)是一种发病率较高的睡眠呼吸障碍性疾病,上气道不同部位部分或完全阻塞是导致此疾病发生的主要原因[1-2]。据调查显示[3],OSAHS在成人中的发生率已高达9%~30%。大量临床证据显示[4],OSAHS不仅可导致出血、心脑血管意外、上气道梗死、咽腔狭窄及腭咽关闭不全发音异常等并发症的发生,随着病情的进展还会进一步影响患者的认知功能,使患者生活质量和生存能力明显降低。由此可见,尽早识别OSAHS患者的认知功能障碍并及时给予相应的干预措施对改善其临床预后具有重要意义。多导睡眠图监测(polysomnography,PSG)是目前诊断OSAHS的金标准[5],但PSG监测所能提供的依据较为局限,仍需一种更为科学全面的监测手段辅助临床开展诊疗工作。影像学检查在上气道阻塞和OSAHS发病机制等方面起着重要作用,但目前关于OSAHS患者上气道的检查方法尚未确立金标准。近年来,随着MRI多种成像和后处理技术的快速发展,为检测OSAHS患者大脑结构、功能的改变提供了技术支持。相关研究报道,OSAHS患者的病情越重,其发生认知功能障碍的风险越高[6]。刘菊敏[7]的研究指出,OSAHS患者上气道动态MRI变化与其病情严重程度存在一定相关性。本研究旨在探讨OSAHS患者上气道MRI变化与认知功能障碍的关系。
材料与方法
1.病例资料
搜集2020年11月~2021年12月中南大学湘雅医院收治的OSAHS合并认知功能障碍患者100例作为观察组,另纳入同期诊断为OSAHS但未合并认知功能障碍患者100例作为对照组,均完善上气道MRI检查。病例纳入标准:①明确诊断为OSAHS,诊断标准参考第8版内科学中关于OSAHS的诊断标准[8];②尚未接受过OSAHS相关的手术和呼吸机治疗者;③年龄>20岁;④临床资料完整,且依从性较好;⑤均知情同意;⑥认知功能障碍采用蒙特利尔认知评估量表(montreal cognitive assessment,MoCA)进行评估,MoCA评分<26分纳入观察组,MoCA评分≥26分纳入对照组。病例排除标准:①既往有长期精神类药物治疗史者;②合并痴呆或阿尔茨海默病所致的认知功能障碍者;③合并脑梗死病史者;④由其他疾病所致的睡眠呼吸障碍。观察组中男56例,女性44例,年龄25~75岁,平均(64.42±6.43)岁,身体质量指数(body mass index,BMI)16.41~27.88 kg/m2,平均(22.48±2.31) kg/m2;OSAHS病程0.3~15.0年,平均(9.61±0.42)年。对照组中男54例,女46例,年龄26~77岁,平均(64.51±6.82)岁,BMI16.52~27.73 kg/m2,平均(22.54±2.33) kg/m2;OSAHS病程0.3~15.0年,平均(9.58±0.39)年。本研究已获得我院伦理委员会批准。
2.MRI检查方法
MRI检查采用Prisma 3.0T MRI(西门子)扫描仪,患者取仰卧位,定位中心及线圈中心对准双侧下颌连线。MRI扫描参数:T2W1(横轴面),TR和TE分别为4000 ms和90 ms;T1W1(横轴面),TR 300 ms;T2W1抑脂序列:TR 4000 ms,层厚3.0 mm,层间距为层厚的10%。视野300 mm×400 mm,矩阵320×512。扫描范围:矢状面包含下颌骨,横轴面由气管入口至鼻咽顶端水平(图1)。通过影像工作站面积测量软件测量上气道轴位截面积范围,取3次测量平均值,测量方法为利用曲面测量工具沿着咽壁走行勾画出最小截面积(图2),在原图基础上利用直线测量工具测出气道最小平面的左右径线长度(横径)和与之垂直的前后径线长度(矢径)。舌体积测量:通过ADW4.0工作站自带软件Udine对T2WI抑脂序列图像进行测量计算,由此得出舌体积。
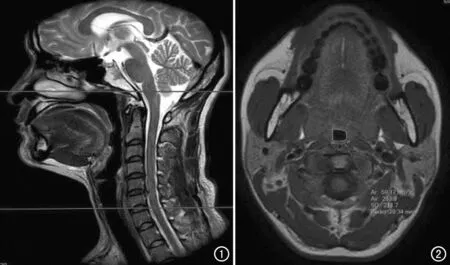
图1 正中矢状面图像:显示轴面扫描范围。图2 轴面图像:显示上气道最小截面积测量。
3.研究方法
资料搜集:由本研究中的责任医师通过医院电子病历系统对入组患者的临床信息进行采集,并由另一位医生进行复核。搜集的临床资料包括患者的性别、年龄、就诊日期、OSAHS病程、既往病史、饮酒吸烟史、受教育时间、BMI、OSAHS严重程度及上气道MRI检查结果等。OSAHS严重程度判定标准:以睡眠呼吸暂停低通气指数(apnea hypopneaindex,AHI)为标准对OSAHS患者病情进行分级评估,5次/h≤AHI≤15次/h为轻度OSAHS,15次/h
认知功能障碍评估方法:采用蒙特利尔认知评估量表(MoCA)对患者的认知功能情况进行评估,评估工作在患者情绪稳定的状态下开展,共0~30分,包括8种认知功能区域和11个检查项目,得分越高,表示认知功能越好。若患者的受教育年限低于12年,则总分加1,以此对教育所致的偏倚进行矫正。MoCA评分低于26分表示存在认知功能障碍。具体分级:18分≤MoCA评分<26分为轻度认知障碍;10≤MoCA评分<18分为中度认知功能障碍;MoCA评分<10分为重度认知功能障碍[10]。
观察指标:舌咽部测量参数包括舌咽部最小气道截面积(矢径、横径)、舌体容积及气道前、后两侧壁旁软组织厚度等。
4.统计学分析
采用SPSS 19.0软件进行统计学分析。计数资料以例(百分比)表示,组间比较采用χ2检验;计量资料以均值±标准差表示,两组间比较采用独立样本t检验。采用logistic回归分析影响OSAHS患者发生认知功能障碍的危险因素。以P<0.05为差异有统计学意义。
结 果
1.OSAHS患者认知功能障碍相关因素的单因素分析
两组患者的性别、饮酒吸烟史、受教育时间、BMI及OSAHS病程等一般资料差异均无统计学意义(P均>0.05)。观察组中年龄≥60岁、合并糖尿病、高血压、高脂血症、冠心病、重度OSAHS及存在舌咽平面上气道形态异常的人数占比均明显高于对照组,差异有统计学意义(P均<0.05,表1)。
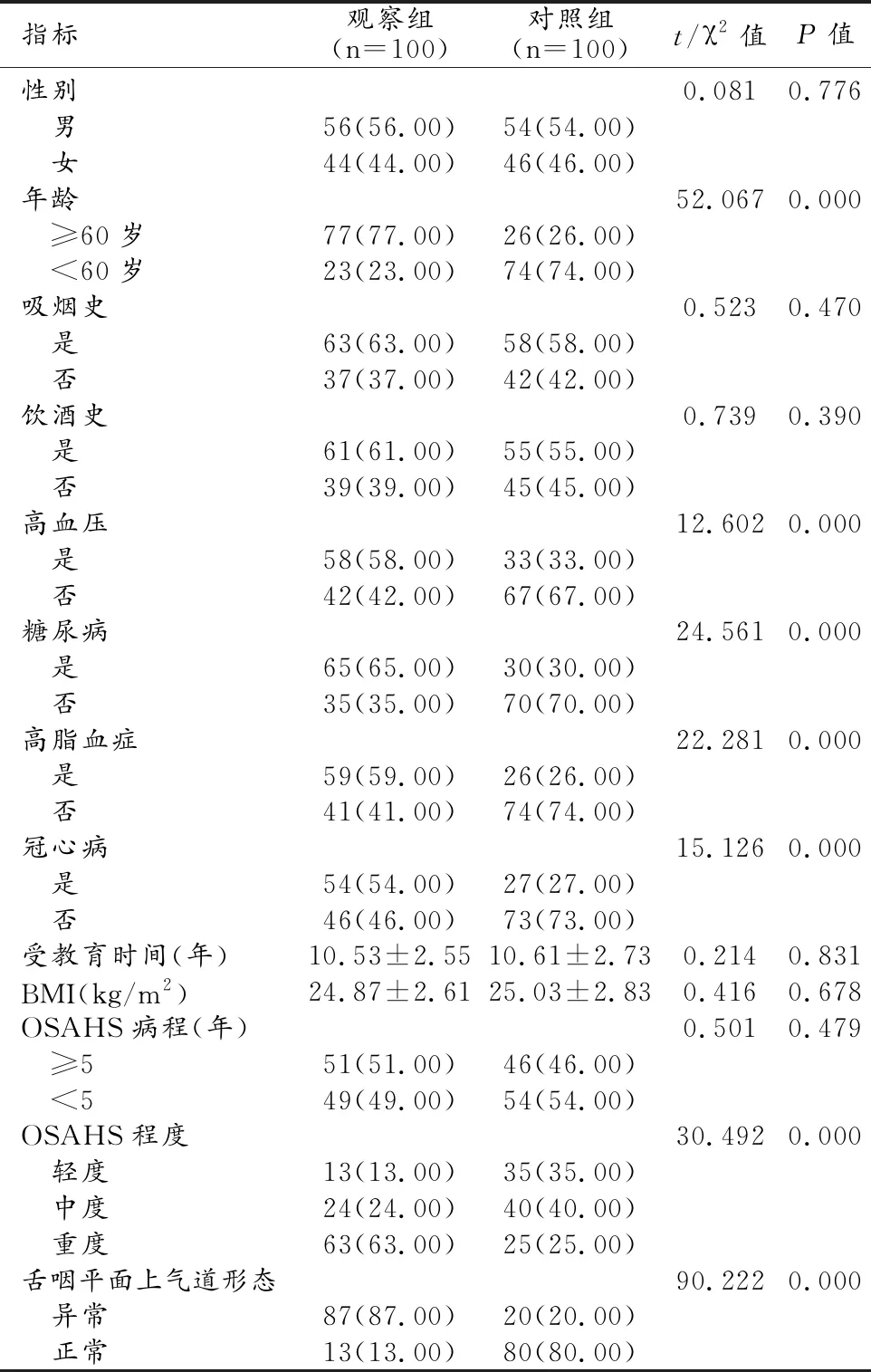
表1 影响OSAHS患者认知功能障碍的单因素分析结果 (n,%)
2.影响OSAHS患者认知功能障碍的多因素logistic回归分析
以认知功能障碍作为因变量,将表1中具有统计学差异的相关因素作为自变量,依次赋值后进行logistic回归分析,结果显示年龄≥60岁、合并高血压、糖尿病、冠心病及高脂血症、重度OSAHS及舌咽平面上气道形态存在异常等均是影响OSAHS患者发生认知功能障碍的风险因素(P<0.05,表2、3)。

表2 变量赋值表
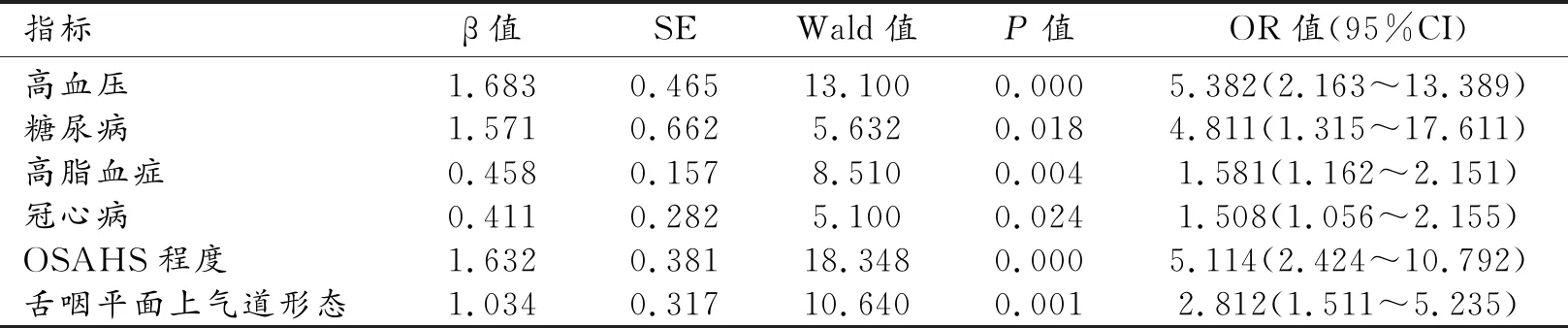
表3 影响OSAHS患者认知功能障碍的多因素分析结果
3.不同程度认知功能障碍OSAHS患者的舌咽平面MRI参数对比
根据MoCA评分对观察组患者的认知功能障碍严重程度进行评估,其中轻度认知功能障碍33例,中度认知功能障碍40例,重度认知功能障碍27例。对各组患者的舌咽平面MRI参数进行比较,结果显示,各组患者的最小截面积、气道横径及气道侧壁软组织厚度等参数差异均无统计学意义(P均>0.05);重度认知功能障碍组的气道矢径明显低于轻度和中度认知功能障碍组,舌体容积明显高于其他两组,差异均有统计学意义(P<0.05,表4)。
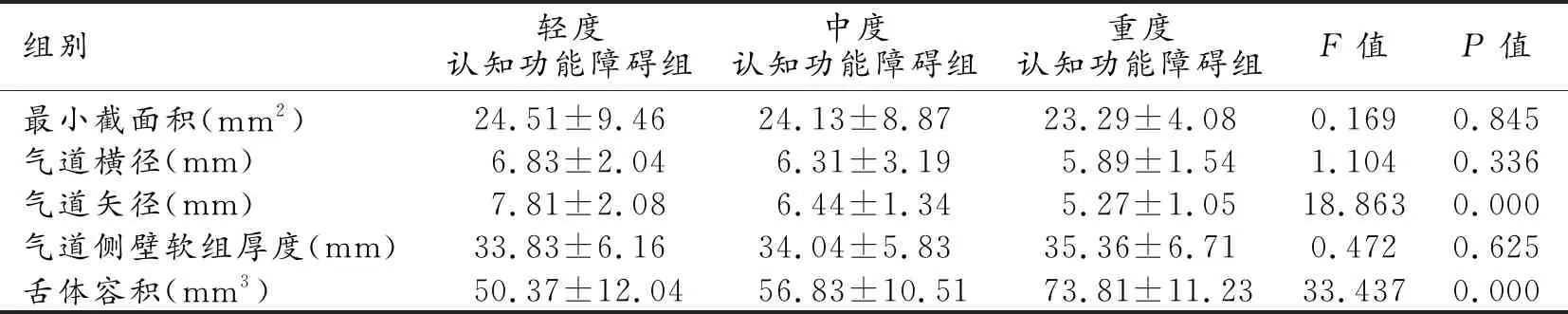
表4 不同程度认知功能障碍OSAHS患者的舌咽平面MRI参数比较
讨 论
OSAHS是一种由上呼吸道病变所致的睡眠相关的呼吸紊乱疾病,其主要表现为低通气、憋醒、夜间反复呼吸暂停、夜尿增多和日间嗜睡等,可严重降低患者的睡眠质量,进一步影响患者的日常生活能力[11-12]。相关研究显示[13],OSAHS在我国成人中的发病率为3.6%,在年龄>60岁的老年人中发病率≥30%,且随着中国人口老龄化的加剧,OSAHS的发病率呈现明显升高趋势。
认知功能障碍是OSAHS的常见并发症之一,现已被认为是导致成年人痴呆的高危因素[14],尽早干预可明显改善早期认知功能障碍患者的认知功能。由此可见,积极探索与OSAHS患者认知功能障碍相关的风险因素和寻找更为科学有效的早期诊断手段,对改善此类患者的生活质量具有重要意义。本研究通过单因素分析和多因素分析发现,OSAHS患者年龄≥60岁、合并高血压、糖尿病、冠心病及高脂血症、重度OSAHS及舌咽平面上气道形态存在异常等均是影响OSAHS患者发生认知功能障碍的风险因素(P<0.05);提示年龄较大、病情较重、合并多种基础疾病的OSAHS患者发生认知功能障碍的风险越高。随着年龄的增长,脑组织也会呈现逐渐萎缩的状态,与认知功能相关的中枢神经系统功能减退,致使高龄OSAHS患者合并认知功能的风险显著增加,在临床诊疗工作中,应提高对老年患者的重视程度,告知患者及其家属积极配合治疗[15]。此外,合并高脂血症会进一步加重脑动脉粥样硬化,进而影响患者颅内血管功能,致使脑组织供血不足,加剧认知功能衰退。糖尿病的高血糖状态会使得微血管基底膜变厚,导致局部脑血流减少,进一步对脑实质造成损伤,影响认知功能。高血压则可通过影响血管的自我调节功能,引发脑灌注不足,致使局部脑缺血、缺氧的发生,显著增加认知功能障碍的发生风险[16]。OSAHS病情越重,所引发的高碳酸血症和低氧血症也越为显著,对患者的脑血管损伤也更重,其认知功能障碍则更明显。
目前关于OSAHS上气道阻塞的相关病因尚未完全明确,有报道指出,上气道任一部位的解剖学或功能性狭窄所致的气道阻塞均有可能导致OSAHS的发生。MRI作为一种无电离辐射的影像学检查方法,可清晰显示气道周围软组织,并能准确反映OSAHS患者上呼吸道真实形态,且可进行三维重建,为临床更好地判断OSAHS患者的阻塞部位和具体病因提供理论依据[17]。目前已有不少研究已证实,MRI是评估OSAHS患者上气道形态的可靠手段。秦琛琛等[18]研究表明,利用MRI可对OSAHS患者的上气道形态进行客观评价,有利于辅助临床更好地明确上气道阻塞平面和阻塞成因,具有重要的诊断价值。熊国锋等[19]通过MRI对58例重度OSAHS患者术前术后的舌咽层面各指标进行监测,结果发现重度OSAHS患者的舌咽平面上气道形态结构处于异常状态,提示上气道MRI检查有利于辅助临床判断OSAHS患者的病情严重程度。相关研究已证实,OSAHS患者的病情越重,其发生认知功能障碍的风险越大[20]。本研究结果显示,OSAHS合并认知障碍患者与未合并认知障碍患者的上气道MRI检查结果差异存在统计学意义,进一步分析发现,舌咽平面上气道形态存在异常与OSAHS患者发生认知功能障碍存在一定相关性。本研究根据MoCA评分对观察组患者的认知功能障碍严重程度进行评估,并比较各组患者的上气道MRI参数差异,结果显示重度认知功能障碍组的气道矢径明显低于轻度和中度认知功能障碍组,舌体容积明显高于其他两组,差异均有统计学意义(P<0.05)。
本研究存在以下局限性:一方面,纳入患者数量较少,且纳入患者均来源于本中心,结论的准确性和推广性有待进一步证实;另一方面,本研究未能排除悬雍垂改变这一影响因素所造成的干扰,且缺乏动态随诊数据。未来将针对以上问题,进行更深入的研究。
综上所述,采用MRI对OSAHS患者的上气道形态及功能进行监测有利于辅助临床早期识别患者发生认知功能障碍的风险,是一种无创、安全且可行的检查手段,值得临床推广。