血清Hcy、CRP与FIB联合检测在评估急性胰腺炎患者病情程度和预后转归的临床价值
2024-01-20黄天浩周阿佩陈新琦陈丰霖
黄天浩 周阿佩 陈新琦 陈丰霖
(1.泉州市第一医院消化内科,福建 泉州 362000;2.福建医科大学附属协和医院,福建 福州 350000)
急性胰腺炎(Acute pancreatitis,AP)是临床上常见的由多种病因导致胰腺组织自身消化,伴或不伴器官功能衰竭的一种消化系统急症。随着人们饮食结构和习惯的改变,胰腺炎的发病率呈逐年上升趋势,尤其是脂源性胰腺炎,在未来可能会为成为我国AP第二大病因[1]。据统计,20%~30%的AP患者可发展为中度重症急性胰腺炎(Moderate severe acute pancreatitis,MSAP)或重症急性胰腺炎(Sever acute pancreatitis,SAP),其死亡率高达30%~50%[2]。SAP常伴有炎症介质的过度释放,从而引起腹膜炎、脓血症等,并对远处器官造成损害和功能障碍,如急性肾功能衰竭、多器官功能障碍等,导致患者死亡率升高[3-4]。AP发病过程中,免疫系统被激活,释放出大量的炎症介质,引发炎症级联反应反应,导致细菌移位和对远处组织器官的继发性损伤,进而引起全身炎症反应。同型半胱氨酸(Homocysteine,Hcy)是一种衍生自蛋氨酸的含硫氨基酸。以往的研究指出,Hcy水平升高是多种疾病相关的危险因素,包括心血管疾病、神经退行性疾病和糖尿病肾病等[5]。Hcy可通过诱导血管内皮功能障碍促进微循环障碍形成。C-反应蛋白(C-reactive protein,CRP)是一种急性期蛋白,由肝细胞在急性期反应期间受到IL-6、TNF-α和IL-1的刺激而产生。CRP水平升高已被证明与克罗恩病和AP等胃肠道疾病密切相关[6]。纤维蛋白原(Fibrinogen,FIB)是血浆中含量最高的凝血因子,其水平升高会导致微循环障碍的概率增大[7]。因此,本研究将探讨血清Hcy、CRP、FIB联合检测在评估急性胰腺炎患者病情程度和预后转归的临床价值,现报告如下。
1 资料与方法
1.1 研究对象 选取2019年2月—2021年5月泉州市第一医院收治的217例AP患者作为研究对象,其中男性149例,女性68例,年龄32~67岁,平均(43.74±15.60)岁。根据AP患者的严重程度,分为轻症胰腺炎(Mild acute pancreatitis,MAP)149例,非轻症胰腺炎(Non-mild acute pancreatitis,NMAP)68例。6个月预后良好160例,预后不良57例。纳入标准:①符合《中国急性胰腺炎诊治指南(2019年,沈阳)》急性胰腺炎诊断标准[2]。②发病时间小于3天。③年龄大于18岁。排除标准:①临床资料不完整者。②近3个月未服用引起血清Hcy、CRP、FIB水平变化的药物。③合并免疫系统性疾病。④合并感染性疾病患者。⑤合并严重心、肺、肾功能疾病。⑥处于妊娠期或哺乳期。
1.2 方法 收集所有入组患者清晨空腹血糖5 mL,3000 r/min离心15 min,-20 ℃冰箱保存。采用酶联免疫吸附法(ELISA)检测血清Hcy、CRP、FIB水平。对患者进行随访,记录出院后6个月的预后情况,并根据预后情况分为预后良好组和预后不良组。预后不良定义:死亡、胰腺囊肿、消化道瘘、胸腔积液、多功能器官衰竭、弥散性血管内凝血等。
1.3 观察指标 收集MAP组和NMAP组一般资料,包括性别、年龄、吸烟、饮酒、并发症(胸腔积液、多器官功能衰竭(MOF)、意识障碍)、死亡、白细胞(WBC)、血红蛋白(HB)、血小板(PLT)、钙(Ca)、CREA(肌酐)、血糖(BG)、乳酸脱氢酶(LDH)、Hcy、CRP和FIB。收集预后良好组和预后不良组的一般资料、Hcy、CRP和FIB等。
2 结果
2.1 MAP组和NMAP组一般资料比较 MAP组和NMAP组在入住ICU、HB、Ca、CREA、BG、LDH、Hcy、CRP、FIB方面差异具有统计学意义(P<0.05),见表1。
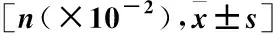
表1 MAP组和NMAP组一般资料比较
2.2 预后良好组和预后不良组一般资料比较 预后良好组和预后不良组在入住ICU、Hcy、CRP、FIB方面差异具有统计学意义(P<0.05),见表2。
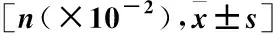
表2 预后良好组和预后不良组一般资料比较
2.3 血清Hcy、CRP、FIB的相关性分析 Spearman相关性分析,血清Hcy水平与CRP、FIB呈正相关(r=0.326;r=0.350,P<0.05),血清CRP水平与FIB呈正相关(r=0.305,P<0.05)。
2.4 血清Hcy、CRP、FIB水平对AP患者预后的预测价值 当Youden指数最大值时取最佳截点值,结果显示,血清Hcy、CRP、FIB诊断AP患者预后的最佳截点值为13.32 μmol/L、88.96 mg/L、5.22 g/L,ROC曲线分析显示,Hcy、CRP、FIB联合预测AP患者预后的AUC为0.839,高于Hcy的0.684、CRP的0.678和FIB的0.669,且差异具有统计学意义(Z=3.908;Z=3.863;Z=4.297,P<0.05),见表3、图1。
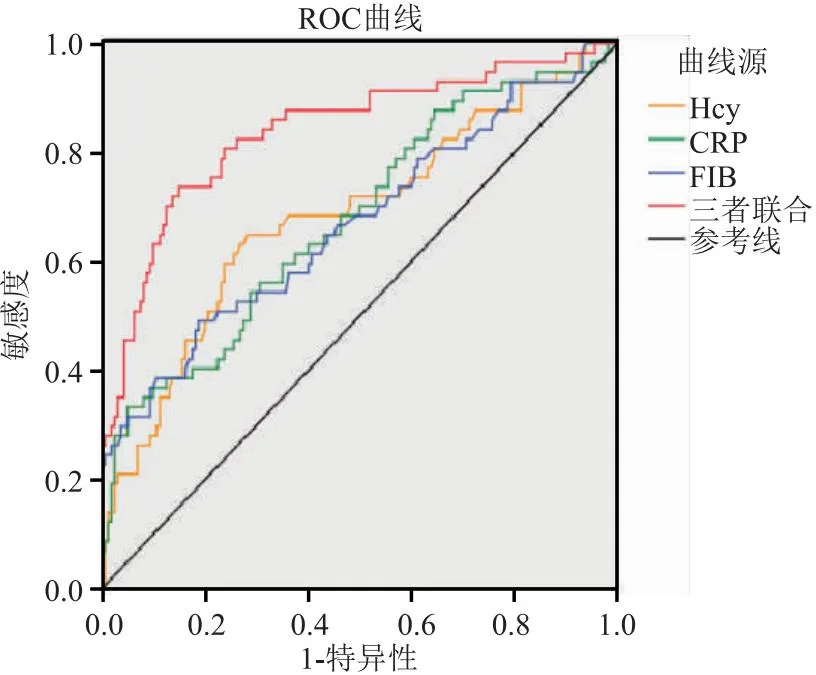
图1 血清Hcy、CRP、FIB水平对AP患者病情严重程度的ROC曲线
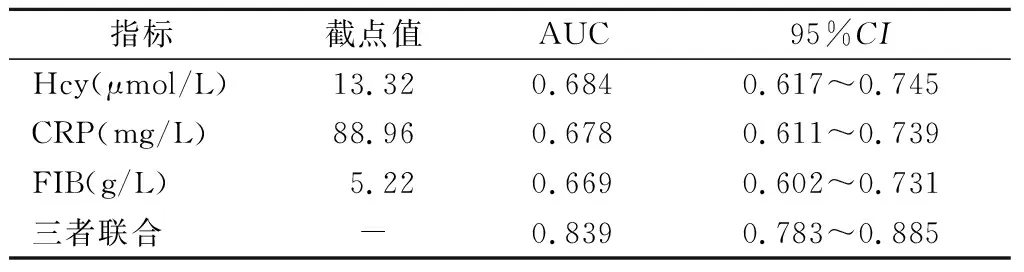
表3 血清Hcy、CRP、FIB水平对AP患者预后的预测价值
2.5 多因素Logistic回归分析AP患者不良预后的危险因素 对上述具有统计学意义的相关因素纳入多元Logistic回归模型分析,赋值标准如下:入住ICU=1,无入住ICU=0;Hcy>13.32 μmol/L=1,≤13.32 μmol/L=0;CRP>88.96 mg/L=1,≤88.96 mg/L=0;FIB>5.22 g/L=1,≤5.22 g/L=0。多因素Logistic回归分析结果显示,入住ICU(OR=50.222,P=0.013)、Hcy>13.32 μmol/L(OR=3.550,P=0.016)、CRP>88.96 mg/L(OR=7.218,P=0.001)、FIB>5.22 g/L(OR=4.812,P=0.005)是影响AP患者不良预后的独立危险因素(P<0.05),见表4。
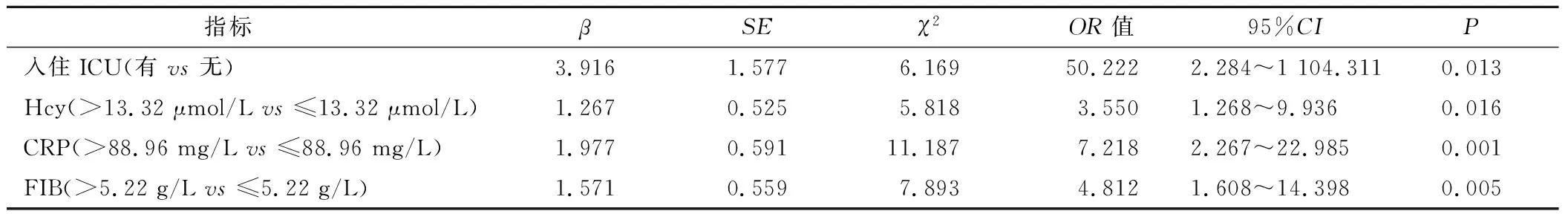
表4 多因素Logistic回归分析AP患者不良预后的危险因素
3 讨论
AP是一种炎症性疾病,轻症以胰腺水肿为主,临床多见,且愈后良好。重症则出现胰腺出血坏死,常继发感染、腹膜炎和休克等,病死率高[8]。MAP可通过抑制胰液分泌、液体复苏、营养物质的补充等支持治疗而治愈,MSAP主要通过器官支持、抗感染、经皮穿刺引流和内镜引流等治疗[9-11],且病死率高。研究表明,早期诊断、准确评估病情严重程度和及时治疗,对提高AP患者生存率、改善预后有重要作用[12]。
Hcy作为蛋氨酸代谢的中间产物,其水平升高可能会加速细胞氧化及衰老、损伤动脉、削弱免疫系统、提高机体炎症反应等。有研究表明,AP患者血清Hcy水平升高,可能与Hcy会加重微血管循环障碍有关[13]。本研究显示,MAP组患者血清Hcy水平低于NMAP组、预后不良组患者血清Hcy水平高于预后良好组,提示血清Hcy可能参与AP的发生和发展,血清Hcy升高提示着预后不良。Hcy水平升高可能与胰腺损伤时亚甲基四氢叶酸还原酶、甲基转移酶等缺乏或活性降低、Hcy代谢受阻有关[14]。Li等[15]研究指出,AP患者合并高Hcy,其多器官衰竭发生率更高,表明血Hcy水平升高可能是AP患者多器官衰竭的独立危险因素。本研究中针对血清Hcy行多因素回归分析显示,Hcy>13.32μmol/L是影响AP患者不良预后的独立危险因素,提示血清Hcy可用于预后评估。
CRP作为炎症和组织损伤的非特异性标志物,其水平可反应机体炎症的严重程度。损伤的胰腺泡细胞可释放CRP等炎症因子,促进免疫细胞浸润和炎症信号通路激活,进一步加重炎症反应[16]。本研究中,MAP组患者血清CRP水平低于NMAP组,提示血清CRP水平与AP患者的病情严重程度相关。Cardoso等[ 17]研究指出当CRP值为170-190 mg/L,提示AP患者病情有重症化趋势,这一结果与本研究一致。另有多项研究指出,CRP在各种急性炎症、组织损伤中均可明显升高,还表明CRP预测坏死性AP的敏感性均在80%以上[18-20]。本研究中,预后不良组患者血清CRP水平高于预后良好组,CRP>88.96 mg/L为影响AP患者不良预后的高危因素,提示血清CRP可作为评估AP严重程度的一种有效预测指标。究其原因,可能是因为CRP与胰腺损伤程度,多器官功能障碍等疾病的状况密切相关。此外,CRP还与腹腔感染程度和类型具有一定的相关性[21]。
FIB主要由肝细胞合成和分泌,其可在凝血因子的作用下形成纤维蛋白单体,进而促进血液凝固和血栓形成。AP患者发生炎症时,胰腺损伤导致的全身性炎症反应可使炎性细胞过度激活,通过多途径激活凝血系统,使机体处于高凝状态,导致微循环障碍,从而影响患者的凝血功能[22]。同时,在胰腺炎发生后,CRP等炎性因子释放入血,进一步进而激活体内的纤溶系统,使FIB水平升高[23]。本研究中,MAP组患者血清FIB水平低于NMAP组,且预后不良组患者血清FIB水平高于预后良好组。进一步的多因素回归分析,FIB>5.22 g/L是影响AP患者不良预后的独立危险因素,提示血清FIB水平升高在判断AP病情方面有一定的应用价值,可用于评估AP的严重程度和预后,这与黄勤烽等[24]研究一致。分析其原因,可能是因为AP患者并发多器官功能衰竭时,胰腺细胞大量坏死并分解产物,导致各种炎性介质、肾上腺激素等分泌增多,进而刺激肝脏合成FIB[25]。
Spearman相关性分析,血清Hcy水平与CRP、FIB呈正相关,血清CRP水平与FIB亦呈正相关(P<0.05),提示血清Hcy、CRP、FIB水平密切相关。本研究发现,AP预后不良组中血清Hcy、CRP、FIB水平明显升高,这点与国内外研究基本一致。进一步的多因素分析结果显示,3项指标均为AP患者不良预后的危险因素,提示当AP患者出现Hcy、CRP、FIB升高时,应警惕其疾病恶化进展,进行早期干预和有效治疗以降低并发症和死亡率发生。
目前,已有较多研究运用多种指标综合预测AP的严重程度和预后,有研究指出红细胞分布宽度和血清钙离子比值可作为一种早期预测AP的检测方法,其预测效能优于单个指标[26]。国外学者应用中性粒细胞和淋巴细胞比值(NLR)来探讨AP的严重程度[27],结果显示NLR与修订后的亚特兰大分类和评估疾病严重程度具有良好的一致性,说明联合各项指标预测AP有一定的应用价值。本研究进一步通过ROC曲线分析Hcy、CRP、FIB 3种指标,结果显示联合预测的AUC均高于单一指标,说明联合检测上述3项指标能更好地评估AP病情和预后。这可能是由于血清Hcy、CRP、FIB水平密切相关,在AP发生后,3种指标相互促进和发展,提高了对AP的严重程度的识别能力。本文局限之处在于该研究属于单中心回顾性分析、纳入样本量相对少,未来仍需要更多的前瞻性研究来进一步证实。
4 结论
综上所述,AP患者血清Hcy、CRP、FIB水平升高,提示病情重、预后不良。联合血清Hcy、CRP、纤维蛋白原检测能更好的评估AP的严重程度和预后,对于指导临床治疗有一定应用前景。
