CT 平扫“金属征”和CT 灌注成像指标与急性大血管闭塞性脑卒中患者介入取栓后发生出血转化的关系研究
2024-01-16胡骁申松波马迎辉胡胜邱晓明
胡骁,申松波,马迎辉,胡胜,邱晓明
作者单位:1.423500湖北省黄石市中心医院 湖北理工学院附属医院神经外科 2.423500湖北省黄石市中心医院 湖北理工学院附属医院放射科
急性缺血性脑卒中(acute ischemic stroke,AIS)是最常见的脑卒中类型,其预后不良与出血转化(hemorrhagic transformation,HT)密切相关[1-2]。HT可以发生于自发性再灌注、溶栓治疗或机械再灌注治疗(如血栓切除术)后[3],且随着再灌注治疗时间延迟其发生率不断升高[4]。因此,预测AIS患者再灌注治疗后HT发生风险对抗血栓治疗方案的制定、患者预后的改善具有重要意义。研究表明,介入取栓后CT平扫常能检测到AIS患者伴有脑高密度区域,提示其继发性HT发生风险较高,但脑高密度区域并不总是与脑实质性出血(parenchymal hemorrhage,PH)相关[5]。此外,有研究者提出CT平扫“金属征”可以预测HT的发生风险[6]。CT灌注成像(CT perfusion imaging,CTP)可以定量检测脑血流动力学指标,研究表明,HT患者CTP指标发生了明显改变[7-9]。基于此,本研究旨在探讨CT平扫“金属征”和CTP指标与急性大血管闭塞性缺血性卒中(acute ischemic stroke with large vesselocclusion,AIS-LVO)患者介入取栓后发生HT的关系,现报道如下。
1 对象与方法
1.1 研究对象
选取2019—2022年黄石市中心医院收治的介入取栓后发生HT的AIS-LVO患者67例为HT组,另选取同期黄石市中心医院收治的介入取栓后未发生HT的AIS-LVO患者120例为对照组,患者均符合《中国急性缺血性脑卒中诊治指南2018》[10]中AIS-LVO的诊断标准。HT的诊断标准为:介入取栓后72 h内发生脑出血,主要表现为CT或MRI检查显示脑梗死灶周围出现点状出血灶或片状出血灶[10]。纳入标准:年龄50~79岁。排除标准:伴有凝血功能障碍者,有造影剂过敏史者,合并高血压脑出血、颅内占位性病变、肝肾功能疾病、精神疾病或阿尔茨海默病者,近3个月内发生心肌梗死、脑血管疾病者。本研究经黄石市中心医院医学伦理委员会审批通过(伦研审[2018]-0017)。
1.2 CT检查方法
运用第二代双源CT扫描仪(SOMATOM Definition Flash,Siemens)进行CT检查。所有患者于介入取栓后(24±4)h进行常规CT平扫或磁敏感加权成像检查,以CT平扫显示基底核非瘀点性脑内高密度病变(直径>1 cm)内发现最大CT密度>90 HU定义为存在“金属征”[6]。根据CT平扫图像选取基底核及其上面4个层面进行灌注扫描,层厚5 mm,层间距5 mm,采用高压注射器团注法经肘静脉注入碘海醇,注射造影剂后延迟6 s开始扫描,每秒采集1次数据,每次扫描可获得4帧图像,连续扫描40 s共获得160帧图像。在图像上评估脑实质密度值,具体如下:首先,使用RadiAnt DICOM Viewer(https://www.radiantviewer.com)手动分割每层脑实质密度值;其次,测量每层分割区域的密度值,并记录最大值。记录CT平扫“金属征”检出情况及CTP指标〔主要包括脑血流量(cerebral blood flow,CBF)、脑血容量(cerebral blood volume,CBV)、平均通过时间(mean transit time,MTT)、达峰时间(time to peak,TTP)、表面通透性(permeability surface,PS)〕。
1.3 观察指标
比较两组患者临床资料、CT平扫“金属征”检出率及CTP指标,其中临床资料包括年龄、性别、BMI、合并症(包括高血压、糖尿病、高脂血症、冠心病及心房颤动)、入院时美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)评分、入院时格拉斯哥昏迷量表(Glasgow Coma Scale,GCS)评分、发病至血管再通时间、取栓次数、闭塞血管、侧支循环形成情况及其他治疗方法(包括抗血小板治疗、桥接治疗)。
1.4 统计学方法
应用SPSS 21.0统计学软件进行数据处理。计量资料符合正态分布,以(±s)表示,两组间比较采用独立样本t检验;计数资料比较采用χ2检验;AIS-LVO患者介入取栓后发生HT的影响因素分析采用多因素Logistic回归分析;计算CT平扫“金属征”预测AIS-LVO患者介入取栓后发生HT的正确率,绘制ROC曲线以评估CTP指标对AIS-LVO患者介入取栓后发生HT的预测价值。以P<0.05为差异有统计学意义。
2 结果
2.1 AIS-LVO患者介入取栓后发生HT影响因素的单因素分析
两组年龄、性别、BMI、合并症发生率、发病至血管再通时间、侧支循环形成者占比及接受桥接治疗者占比比较,差异无统计学意义(P>0.05);两组入院时NIHSS评分、入院时GCS评分、取栓次数、闭塞血管、接受抗血小板治疗者占比、CT平扫“金属征”检出率、CBF、CBV、MTT、TTP、PS比较,差异有统计学意义(P<0.05),见表1。
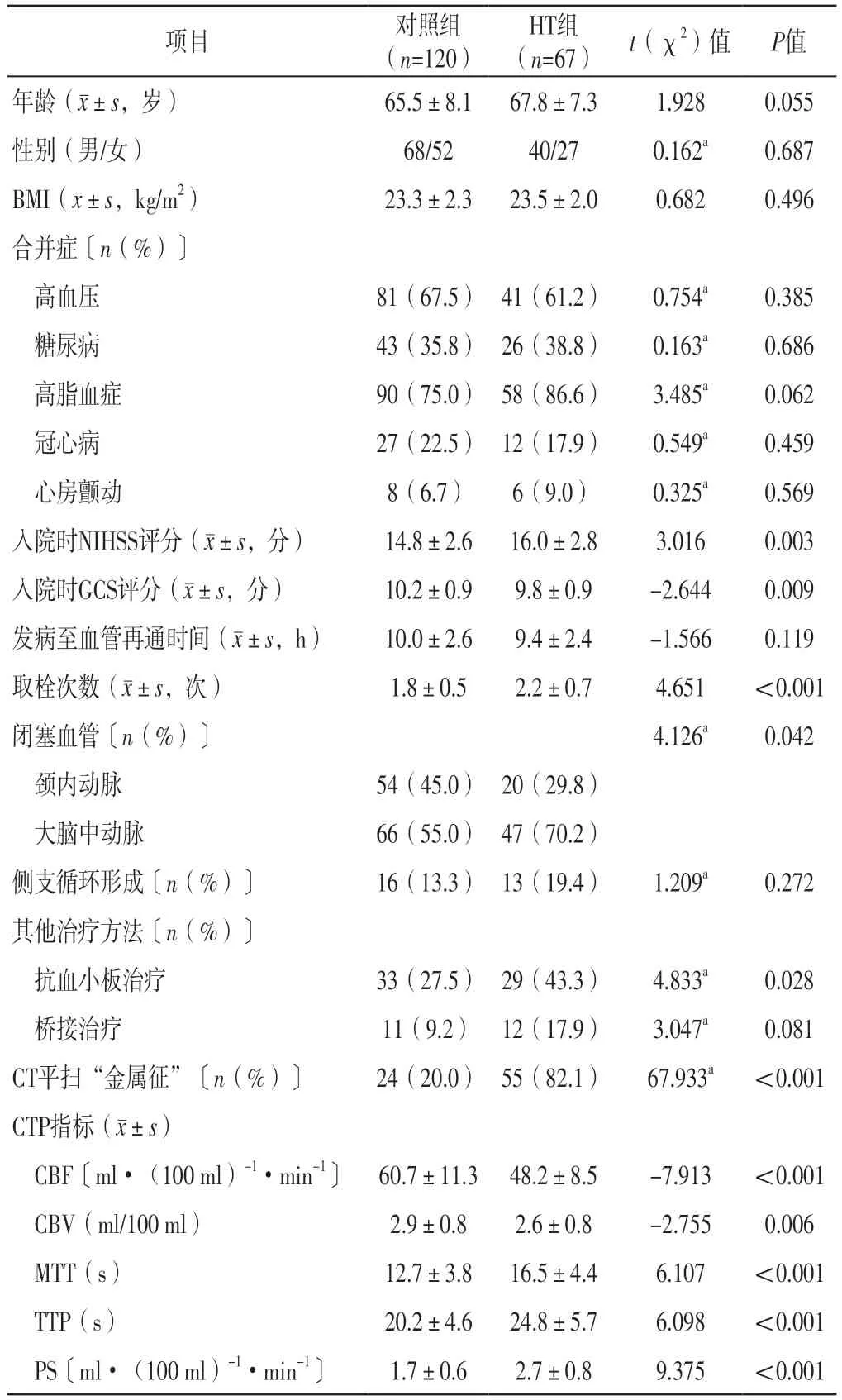
表1 AIS-LVO患者介入取栓后发生HT影响因素的单因素分析Table 1 Univariate analysis of influencing factors of HT after interventional thrombectomy in AIS-LVO patients
2.2 AIS-LVO患者介入取栓后发生HT影响因素的多因素Logistic回归分析
以AIS-LVO患者介入取栓后是否发生HT为因变量(赋值:未发生=0,发生=1),以单因素分析中差异有统计学意义的项目为自变量,进行多因素Logistic回归分析,结果显示,入院时NIHSS评分、取栓次数、接受抗血小板治疗、CT平扫“金属征”、CBF是AIS-LVO患者介入取栓后发生HT的独立影响因素(P<0.05),见表2。
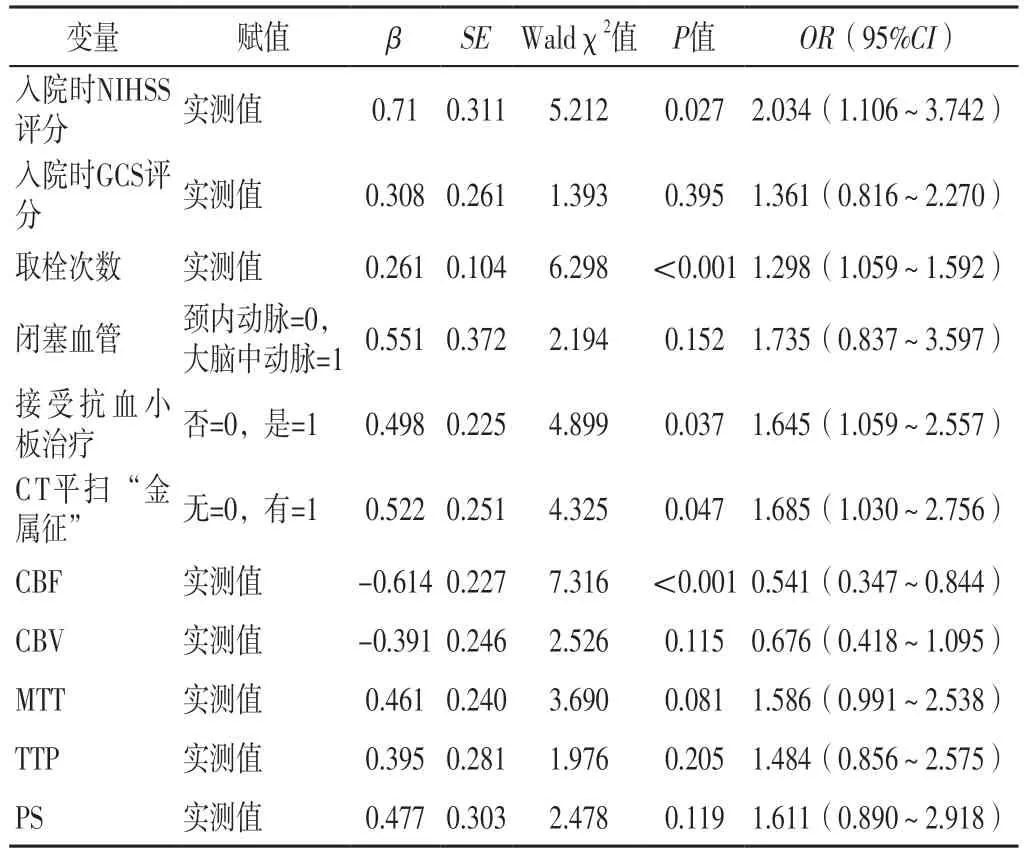
表2 AIS-LVO患者介入取栓后发生HT影响因素的多因素Logistic回归分析Table 2 Multivariate Logistic regression analysis of influencing factors of HT after interventional thrombectomy in AIS-LVO patients
2.3 CT平扫“金属征”和CTP指标对AIS-LVO患者介入取栓后发生HT的预测价值
对照组无CT平扫“金属征”96例,HT 组有CT平扫“金属征”55例。CT平扫“金属征”预测AIS-LVO患者介入取栓后发生HT的正确率为80.7%(151/187)。ROC曲线分析结果显示,CBF、CBV、MTT、TTP、PS预测AIS-LVO患者介入取栓后发生HT的AUC分别为0.804〔95%CI(0.741~0.866)〕、0.616〔95%CI(0.532~0.699)〕、0.782〔95%CI(0.711~0.851)〕、0.719〔95%CI(0.642~0.796)〕、0.801〔95%CI(0.733~0.869)〕,见图1。
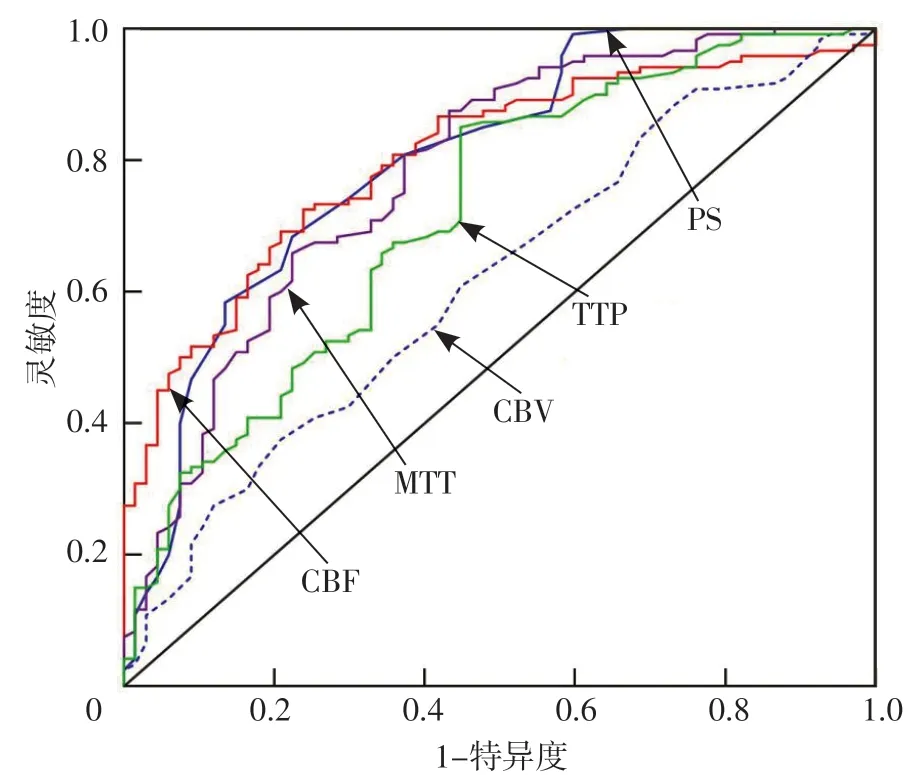
图1 CTP指标对AIS-LVO患者介入取栓后发生HT的预测价值Figure 1 Predictive value of CTP indexes for HT after interventional thrombectomy in AIS-LVO patients
3 讨论
既往研究表明,机械再灌注治疗可以改善AIS患者功能结局[11],但>50%的患者仍会出现不良功能结局[12],最常见的原因是HT,尤其是PH,二者均与神经系统症状恶化密切相关[13]。因此,早期预测HT对于介入取栓后患者的治疗策略调整非常重要。临床上常根据CT平扫显示高密度区域来诊断介入治疗后出血并发症发生情况,但这并未达成共识;近年有研究者指出,CT平扫“金属征”与PH密切相关[9]。本研究结果显示,HT组CT平扫“金属征”检出率高于对照组(82.1%比20.0%),提示CT平扫“金属征”与AIS-LVO患者介入取栓后发生HT可能有关,分析原因为:血脑屏障完整性被破坏后会导致HT,其主要特征是血液快速外渗导致组织受压[14],致使基底层发生缺血性损伤,在CT平扫时表现为明显的“金属征”。本研究多因素Logistic回归分析结果显示,CT平扫“金属征”是AISLVO患者介入取栓后发生HT的独立影响因素,且CT平扫“金属征”预测AIS-LVO患者介入取栓后发生HT的正确率为80.7%,提示CT平扫“金属征”对AIS-LVD患者介入取栓后发生HT具有一定预测价值。
CTP可以提供颅内丰富的血流动力学信息及评估缺血半影区[15-16],目前其已被相关指南推荐用于指导LVO-AIS患者的机械再灌注治疗[17]。研究表明,血脑屏障被破坏和灌注不足可促进颅脑损伤和HT的发生[18]。CTP指标中的CBF和CBV可以反映梗死区灌注不足的严重程度[19];MTT可以反映造影剂通过脑缺血区域的速度,当血流灌注异常时,MTT延长[20];TTP可以反映正常组织与靶病变组织造影剂增强的时间强度等信息;PS可以反映患侧和健侧脑血管通透性的差异,进而评估血脑屏障损伤严重程度[21]。本研究结果显示,HT组CBF、CBV小于对照组,MTT、TTP长于对照组,PS高于对照组;多因素Logistic回归分析结果显示,CBF是AIS-LVO患者介入取栓后发生HT的独立影响因素;ROC曲线分析结果显示,CBF、CBV、MTT、TTP、PS预测AIS-LVO患者介入取栓后发生HT的AUC分别为0.804、0.616、0.782、0.719、0.801,提示CBF增大是AIS-LVO患者介入取栓后发生HT的独立保护因素,且CBF和PS对AIS-LVO患者介入取栓后发生HT具有一定预测价值。
此外,本研究多因素Logistic回归分析结果还显示,入院时NIHSS评分、取栓次数、接受抗血小板治疗是AIS-LVO患者介入取栓后发生HT的独立影响因素,分析原因为:较高的NIHSS评分意味着AIS-LVO患者颅内缺血面积大、颅脑损伤严重,更易诱发HT[22];AIS本身的血流动力学改变及抗血小板治疗不充分会导致血液呈高凝状态,更易形成血栓,这增加了取栓次数,但取栓又可导致血管内皮细胞损伤,加速血栓形成,形成恶性循环,最终导致HT的发生;抗血小板药物可抑制血小板功能,减少血小板聚集和血栓形成,此外其还可能影响血管内皮细胞功能,使血管更容易受损,从而增加HT的发生风险。
4 结论
综上所述,CT平扫“金属征”和CBF是AIS-LVO患者介入取栓后发生HT的独立影响因素,且CT平扫“金属征”、CBF和PS对AIS-LVO患者介入取栓后发生HT具有一定预测价值。但本研究为单中心研究,纳入的混杂因素不全面,故所得结论仍有待进一步研究证实。
作者贡献:胡骁进行文章的构思与设计,结果分析与解释,负责撰写、修订论文,负责文章的质量控制及审校,并对文章整体负责、监督管理;申松波、马迎辉进行研究的实施与可行性分析;马迎辉、胡胜、邱晓明进行数据收集、整理、分析。
本文无利益冲突。
