膜外分娩镇痛期间应用脚趾血流灌注指数的临床价值
2023-12-29黄训起姚文水张龙新
黄训起 姚文水 张 励 张龙新
(福建省妇幼保健院麻醉科,福建 福州 350000)
分娩疼痛是宫缩引起的一种剧烈疼痛,这种疼痛是大部分产妇选择应用剖宫产分娩的重要原因之一[1]。剖宫产作为非自然生理状态下的分娩方式,并不利于产妇产后恢复。随着现代医学技术的不断发展,无痛分娩技术在临床逐步广泛使用,获得了大量产妇的认可,可明显缓解分娩疼痛,为自然分娩创造了良好的条件,可降低剖宫产率。其中硬膜外分娩镇痛具有镇痛效果明显、操作简单、安全性高的优势,在临床上得到了广泛应用。为评估硬膜外分娩镇痛的神经阻滞的深度,减轻对分娩的影响,临床采用了血流灌注指数(perfusion index,PI)进行评估。PI指数是一种非侵入式的监测动脉血流灌注的检测方式,通过脉搏氧饱和度仪采集外周小动脉的PI变化,反映小动脉灌注情况及血容量变化[2]。血管主要受交感神经支配,因此可通过PI指数来反映神经阻滞情况。基于此,本文主要分析硬膜外分娩镇痛期间应用脚趾PI指数来评价硬膜外分娩镇痛神经阻滞的程度及血流相关指数的临床价值。
1 对象和方法
1.1 研究对象 选取2022年10月至2023年10月福建省妇幼保健院收治的接受硬膜外分娩镇痛的纳入标准:①美国麻醉医师协会ASA分级Ⅰ~Ⅱ级;②产检资料完整;③精神状态良好,意识清晰;④家属签署知情同意书。排除标准:①既往剖宫产史;②合并感染性疾病、血液系统疾病、遗传疾病者;③凝血功能障碍,血容量较低;④合并颅内高压、精神疾病者;⑤过敏体质者;⑥机体重要脏器功能受损;⑦BMI≥35 kg/m2或存在其他高危妊娠指征;⑧病态肥胖。本研究经过医院伦理委员会批准。
1.2 方法 所有产妇均接受硬膜外麻醉,等产妇宫颈口开至2~3 cm时,给予硬膜外麻醉镇痛。选择椎间隙L2~3穿刺,至硬膜外腔,置入硬膜外导管,注入3 ml利多卡因(湖南科伦制药有限公司生产的1.5%,国药准字H20057816),5 min后观察产妇是否存在不良反应,无异常可妥善固定导管。使用舒芬太尼(湖北宜昌人福药业有限责任公司,国药准字H20054171)0.4 μg/ml+0.1%罗哌卡因混合作为镇痛混合液,取10 ml镇痛混合液进行推注,30 min后连接自控式镇痛泵,参数设置为脉冲剂量8 ml/h,自控量5 ml,锁定时间20 min。如镇痛效果不理想者,可追加镇痛混合液。所有产妇均接受PI监测,使用脉搏饱和度检测仪,将仪器探头与患者脚趾相连,使用避光包裹固定,另一端连接心电监护仪(深圳迈瑞生物医疗电子股份有限公司,型号Mindray BeneVision N17),连续监测PI及血流相关指数[血氧饱和度(SpO2)、心率(HR)、血压(SBP、DBP)]。应用视觉模拟评分(VAS)评价疼痛程度。
1.3 观察指标 麻醉后观察时间点:T0(注药时)、T1(注药5 min后)、T2(注药10 min后)、T3(注药30 min后)、T4(注药60 min后)、T5(分娩结束2 h)。
(1)记录麻醉后各观察时间的PI指数、SPO2、HR、SBP、DBP、VAS评分。VAS评分总分0~10分,0分为无痛,1~3分为轻度疼痛,4~6分为中度疼痛,7~9分为重度疼痛,10分为剧烈疼痛。
(2)记录产妇麻醉前疼痛时、疼痛缓解1 min的PI、血流指标(SPO2、HR、SBP、DBP)、VAS评分。
(3)以T3时PI为界值,预测分娩镇痛期间疼痛缓解1 min的PI预警值为5.25,统计高于PI预警值例数63例,低于预警值例数47例。记录两组产妇在第一产程、第二产程、第三产程的时间。
1.4 统计学分析 使用SPSS 22.0软件分析,符合正态分布计量资料采用表示,采用独立样本t、F检验,使用Spearman相关性分析PI指数与SpO2、HR、SBP、DBP、VAS评分的相关性,P<0.05为有统计学意义。
2 结果
2.1 基线资料 共纳入产妇110例,年龄范围20~41岁,平均产次(1.89±0.23)次,平均孕周(39.66±1.12)周,平均身高(161.58±4.23)cm。平均BMI(29.35±1.32)kg/m2;初产妇68例,经产妇52例。
2.2 PI预警值与各产程时间比较 高PI组63例,低PI组47例。高PI组的第一产程时间短于低PI组(P<0.05),两组第二产程、第三产程时间无明显差异(P>0.05)。见表1。

表1 PI预警值与各产程时间比较(min)
2.3 产妇各时间段的PI值、血流相关指标、VAS评分比较 T0时产妇的PI值低于T1、T2、T3、T4、T5各时间段,T0时的HR、SBP、DBP、VAS评分高于T1、T2、T3、T4、T5各时间段,PI指数在镇痛30 min~60 min(T3、T4)时均高于其他阶段(P<0.05)。见表2。
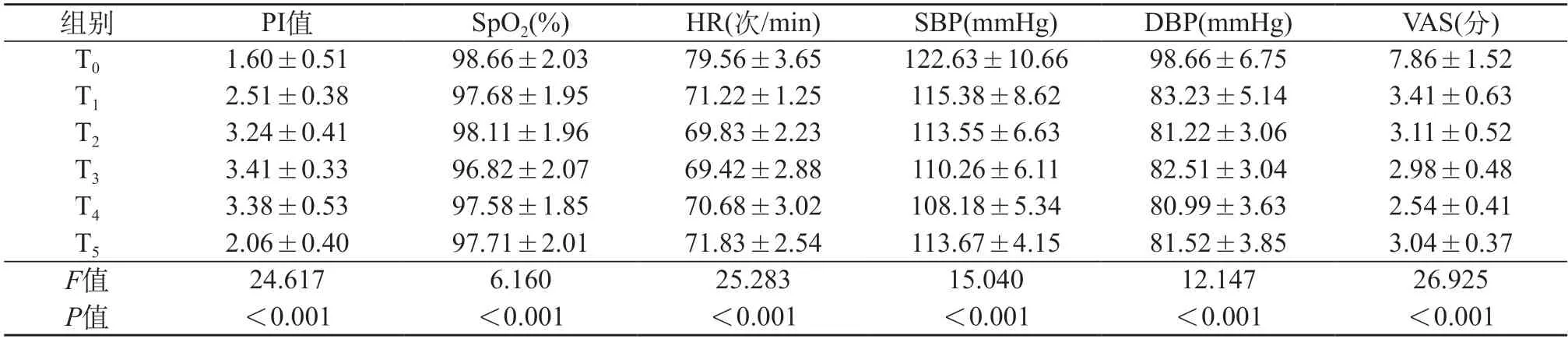
表2 产妇各时间段的PI值、血流相关指标、VAS评分比较(n=110)
2.4 产妇疼痛时、疼痛缓解1 min的PI值、血流相关指标、VAS评分比较 产妇疼痛时的PI值低于疼痛缓解1 min,HR、SBP、DBP、VAS评分高于疼痛缓解1 min(P<0.05)。见表3。

表3 产妇疼痛时、疼痛缓解1 min 的PI值、血流相关指标、VAS 评分比较
2.5 PI值与SpO2、HR、SBP、DBP、VAS评分的相关性比较 PI与SpO2无相关性(r=0.402,P=0.568)。PI与SBP(r=-0.912,P=0.039)、DBP(r=-0.893,P=0.039)、HR(r=-0.912,P=0.039)、VAS(r=-0.912,P=0.039)评分呈负相关。
3 讨论
目前硬膜外麻醉是临床上最常用也是最有效的分娩镇痛方式,但是使用单一的VAS疼痛评估方式对评价硬膜外麻醉后疼痛缓解程度存在一定的主观性,并且存在延迟的情况,不能实时反映疼痛的动态变化[3]。硬膜外麻醉主要是阻滞交感神经,交感神经是重要的痛感传导神经,在交感神经受到阻滞后可明显缓解疼痛[4]。同时交感神经阻滞后,可使血管舒张,从而使舒张压和收缩压降低。
PI是一种连续实时监测末梢动脉血容量变化的方式,而血容量与血管收缩舒张和心率之间有密切的关联,通过评价PI与疼痛的关系来反映交感神经的阻滞深度[5]。硬膜外分娩镇痛药物能够阻断去甲肾上腺素能交感神经介导的缩血管作用,引起血管舒张,使脚趾PI值明显上升。既往研究显示PI值可受到情绪、局部压迫、外界温度变化以及肢体位置变化等多种因素的影响[6]。因此为减少可能存在的脚趾局部温度差异的影响,在本研究中,检测产妇脚趾PI的数据时采用遮光包裹处理,同时严格做好下肢保温措施减少初始PI值的差异,减少对研究结果的影响。
本研究结果显示,T0时产妇的脚趾PI值明显低于其余时间段,HR、SBP、DBP、VAS评分高于T1~T5时间段,PI指数在镇痛后30 min~60 min高于其他阶段(均P<0.05)。可见硬膜外镇痛对交感神经有明显的阻滞效果,可使末梢动脉PI值明显增加,心率、血压、疼痛感明显降低。在李旭泽等[7]研究中也证实,PI指数能够预测麻醉诱导期的低血压。在段伟琴等[8]研究中,使用PI指数监测心排血量,证实PI指数可反映血流动力学变化。本研究结果显示,产妇疼痛时的PI值低于疼痛缓解1 min,HR、SBP、DBP、VAS评分高于疼痛缓解1 min(P<0.05)。提示,产妇疼痛缓解可导致HR、SBP、DBP、VAS评分降低,同时PI值升高。此外,PI与DBP、SBP、HR、VAS评分负相关(P<0.05)。进一步证实PI能够反映产妇血压、心率以及疼痛变化。通过计算PI预警值分析分娩镇痛产妇不同PI指数的各产程时间,高PI组的第一产程时间短于低PI组(P<0.05)。可见,由于PI指数与疼痛评分呈反比,疼痛更轻的产妇第一产程时间更短。PI是监测手指、脚趾等肢体末端小动脉血流灌注情况的方式,其操作简单、敏感度高,能够反映麻醉镇痛效果,为临床相关措施的开展提供指导性依据[9]。
在本研究T0时,产妇PI值较低,原因在于宫缩痛以及产妇紧张情绪可引起生理应激反应,使疼痛阈值降低,血管收缩,导致外周小动脉血流灌注下降,PI降低。T1时为使用麻醉给药5 min后,开始抑制血管交感神经纤维,缓解强烈的缩血管反应,血管舒张,心回血量逐渐减少,外周小动脉血流灌注增加,其PI指数升高。持续追加镇痛药物,宫缩痛明显缓解,显著改善机体应激产生的缩血管反应,外周循环血量增加,外周小动脉血流灌注不断改善,PI值升高。
综上所述,在产妇使用硬膜外分娩镇痛期间使用脚趾PI指数监测可评估其麻醉镇痛的效果,同时能够反映机体心率及血压变化。
