《2020 AOFAS 进行性塌陷足畸形分类与命名共识》的解读△
2023-12-25赵晶晶张召贺黄若昆方真华
赵晶晶,张召贺,黄若昆,方真华
(武汉市第四医院足踝外科,湖北武汉 430033)
平足症作为最常见的足踝部畸形,由于致病因素不明确和受累部位的多样性,导致其在诊断和治疗方面一直存在争议。儿童的足弓常在4~6 岁形成,大部分儿童及青少年平足是先天性的[1,2]。有症状的成年人继发平足称为成人获得性平足症(adult acquired flatfoot deformity, AAFD),成人平足可以是儿童平足的延续,也可能是其他原因继发引起。
自1989 年Johnson 和Strom 聚焦胫后肌腱的逐步退化和断裂而提出成人获得性平足症分类法后,学界普遍认为成人获得性平足症从发病机制和进展均与胫后肌腱功能缺陷相关联[3]。近年来,随着对足弓稳定结构,如弹簧韧带、跟距骨间的韧带、三角韧带、中足部关节的生物力学机制的更深入认识,传统的分类法不再能与最新的研究进展匹配,难以满足指导临床管理的需要[4]。
2020 年10 月美国足踝外科学会(American Orthopaedic Foot and Ankle Society, AOFAS)Myerson 等发布了成人获得性平足症新的命名和分类系统专家共识[5]。新的分类系统对于疾病的分类方式进行了革新,弥补了之前分类系统在全面性和个体化方面的不足。对于成人获得性平足症,了解每个患者的病理特征对于合理的治疗决策有决定性作用。新分类系统针对平足症患者可能出现的5 类足踝部畸形和2 个阶段的病理特点和诊断要点进行了详细说明。本文对新分类系统进行了梳理,以期为国内同行提供一个简明、可操作的指引。
1 成年人获得性平足症分类的发展
由于在临床场景适用性方面存在的争论,成人获得性平足症的分类一直是业界探索的热点。1989年,Johnson 和Strom 提出了一种胫后肌腱功能不全(posterior tibial tendon dysfunction,PTTD)的三期分类法,该分类系统聚焦胫后肌腱的逐步退化和断裂,并认为其为主要致病因素,再基于后足位置、畸形柔韧或僵硬进行分类[6]。1997 年,Myerson[6]扩展了这一分类,增加了第四期,即内侧三角韧带失效后导致的踝关节外翻畸形。后者成为临床中被广泛应用的分类系统。并且,长期以来学界重视功能失调的胫后肌腱对踝-后足的渐进式影响,认定胫后肌腱在平足症发展中的中心作用,并将PTTD 作为指代成人获得性平足症的概念。然而,随着临床经验的不断总结,近年来人们发现AAFD 的病理解剖结构远不止胫后肌腱破裂,这些病理发现在评估AAFD 时必须纳入考虑并评估,例如对距舟关节提供了重要悬吊作用的弹簧韧带。现在,学界普遍认为成人获得性平足症的病程进展和胫后肌腱功能破裂严重程度不是线性相关的。它涉及足踝部多个区域,有的甚至不合并胫后肌腱功能破裂。例如,在没有胫后肌腱破裂的情况下,跗跖(tarsometatarsal, TMT) 关节、 舟楔(naviculocuneiform,NC)关节畸形可能与足底筋膜、弹簧和/或三角韧带的破裂或减弱有关[7]。并且,传统分类存在描述过于笼统的问题,难以指导患者个性化的临床治疗方案。
任何分类系统的临床适用性在很大程度上取决于其在计划治疗中的有用性,为了探索成人获得性平足症的规范化治疗,学界多次尝试制定更加完善的分类系统。Bluman 等[8]于2007 年对Johnson 和Strom 分类进行了修订,提出一种更全面的分类系统,见表1,最主要的是扩展了II 期涵盖的畸形范围。Raikin等[9]于2012 年制订了后足-踝-中足(rearfoot, ankle, midfoot,RAM)分类,见表2,认为成人获得性平足症存在多种复杂畸形,并且各部位进展程度可能各不相同。RAM 分类对后足(R)、踝关节(A)和中足(M)3 个常见受累部位分别评级并组合,以此对平足症进行分类。
2 新的命名与分类系统
但人们认识到上述分类系统存在畸形部位涵盖不够全面,对畸形的影像学描述不够充分的问题。随着临床病例的不断积累以及对弹簧韧带、跟距骨间的韧带、三角韧带、中足部关节等足弓稳定结构的生物力学机制的不断总结,新分类系统以条块化模式归纳并更新了成人获得性平足症的畸形部位和类型,基于畸形的类型、位置和柔韧度进行分类,并且已有学者对新分类系统的一致性做了初步的检验[10]。2020 新分类系统指出,人们普遍认识到胫后肌腱功能与成人获得性平足症之间联系的有限性,因此,“PTTD”这一术语似乎不再合适,建议更名为“进行性足弓塌陷畸形(progressive collapsing foot deformity, PCFD)”。此外,本次发布的新分类系统与传统分类相比,相对清晰地描述各个畸形的解剖和影像学细节,旨在为临床医师和研究者提供可靠的、重复性良好的个体化畸形状况信息,促进临床工作中医师诊疗的规范化。
新版分类系统不同于了以往AAFD 的分类策略,提出了以畸形的类型、位置和柔韧度为基础的分类系统,见表3。它指出了5 种独立的畸形类别,分别是后足外翻(A)、中足外展(B)、前足内翻/内侧柱不稳定(C)、距骨周围关节半脱位/脱位(D)、踝关节外翻(E),通过记录单独或组合存在的畸形类别对PCFD 进行描述性分类。同时,根据柔韧度将每种畸形分为柔韧性(I)和僵硬性(II)两个阶段。

表3 2020 AOFAS 共识PCFD 新分类Table 3 New classification of 2020 AOFAS consensus PCFD
新分类系统强调了体格检查和影像学资料对分类诊断的重要性。对患足进行影像学资料分析,包括标准足部负重正位、侧位、后足力线(Saltzman 位)和无负重的X 线,CT 三维重建和MRI 可用于补充诊断。具体的影像学特征包括:后足外翻(A);距骨头未覆盖区增加,明显的跗骨窦撞击(B);侧位距骨-第一跖骨角增大,第一跖楔关节/内侧楔舟关节的跖侧间隙增大(C);明显的距下关节半脱位/腓骨下撞击(D);踝关节外翻倾斜伴或不伴骨性关节炎(E)。
3 新分类的各个独立畸形
下文对分类中介绍的几种足踝部畸形的特点进行了梳理,力争为国内同行提供一个简明、可操作的指引。
3.1 后足外翻畸形
后足外翻畸形是平足症最常见的畸形之一。严重的后足外翻畸形常伴有足弓的进一步下降,导致足的跖屈能力下降,使足部更易发生疲劳。另一方面,后足外翻畸形患者由于后足应力传导不平衡引起距下关节退行性变、足底筋膜紧张度增加亦会引起足部疼痛不适。后足外翻畸形的诊断并不困难,体格检查是一项重要的方法,仅需从后侧观察后足力线就可以得出后足是否外翻。然而,某些情况下粗略的观察和实际的后足角度并不完全相符,致使临床记录与影像学发现不符。当前已被普遍认可、简便、准确的评估后足方法是测量胫骨后足角(tibiohindfoot angle, THA),行足部Saltzman 位摄片,分别确定胫骨轴线(取胫骨远端关节面上5 cm 及15 cm 处,胫骨两侧骨皮质中点的连线)和后足轴线(取距骨穹隆关节面中点与跟骨最低点以上7 mm 处两侧骨皮质连线中点的连线)。测量胫骨轴线与后足轴线的夹角即为THA,正常范围为-5°~5°,轻度后足外翻为5°~10°;重度后足外翻>10°。
3.2 中足/前足外展畸形
相较于传统分类,中足在最近的分类中受到了更多的关注。Raikin 等制订的RAM 分类,根据每个个体主要受累部分,其中包括后足(R)、踝关节(A)和中足(M)三部位。该分类对中足(M)分级的描述考虑了跗横关节(跟骰关节和距跟舟关节)、跗跖关节、舟楔关节、足内侧柱稳定性等因素。他们指出跗横关节是外展畸形最常见的部位,也可发生在跗跖关节和舟楔关节。然而,目前仍不清楚这些部位的外展畸形是原发性畸形,还是继发于慢性后足畸形和足弓次级稳定结构的断裂或退化。新分类相较于Raikin 的中足(M)分类更细致。在类别B中,对中足/前足畸形的诊断中着重于跗横关节的外展,中/前足的内翻畸形于下一节类别C 中介绍。
中/前足外展畸形是平足症引起中足疼痛的常见原因,后期可进展为中足关节炎。新分类系统提出中/前足外展较为突出的影像学表现为距骨头覆盖面减小,距舟覆盖角(talonavicular coverage angle, TNCA)增大,跗骨窦撞击表现。中/前足外展畸形可表现为内侧距舟关节处压痛、隆起。负重时成角更明显。负重位足正位X 线片上距舟关节未覆盖区域增大是诊断B 类畸形的最常用影像学指标,但由于没有明确的阈值可以采用,观察者的主观判断可能会影响可靠性。
TNCA 的测量取负重位足正位摄片,确定距舟关节的距骨关节面最内侧A 和最外侧B 的连线,舟骨关节面最内侧C 和最外侧D 的连线。测量二者垂线的夹角即为距舟关节覆盖角,见图1b。正常人平均:10°~14°。
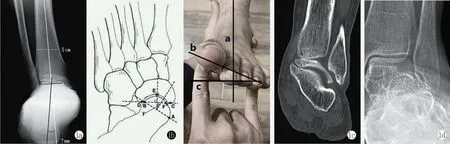
图1 成人扁平足的检查。1a: 测量胫骨后足角;1b: 测量距舟关节覆盖角;1c: 检查测量前足内翻角;1d: 冠状面成像显示的腓骨骨皮质下囊变;1e: 踝关节负重前后位片显示跟腓撞击。Figure 1. Examination of adult acquired flatfoot deformity (AAFD). 1a: Measurement of tibiohindfoot angle (THA). 1b: Measurement of talonavicular coverage angle(TNCA). 1c Measurement of forefoot varus angle. 1d:Subcortical cyst of the fibula on coronal CT imaging.1e:Anteroposterior radiographs of the ankle show fibulocalcaneal impingement.
3.3 前足内翻畸形/足内侧柱不稳定
如前所述,前足内翻畸形/足内侧柱不稳定发生在跖跗关节、舟楔关节和跗横关节,表现为受累关节的松弛或受累关节的跖侧间隙增大。新分类系统提出,内翻畸形可以通过临床体检评估,常用的方法是测量前足内翻角(forefoot varus angle):检查者一只手食指稍稍用力支撑前足的第一跖楔关节,小指支撑前足的第五跖楔关节,另一只手纠正足跟外翻,测量患足力线的垂线和检查者小指和拇指之间连线所形成的夹角,可对患者前足内翻角做粗略测量,见图1c。新分类提出足内侧柱不稳定在侧位负重位X 线片上表现为距骨-第一跖骨角(Meary 角)增大。根据Raikin 的RAM 分类,内侧柱不稳定最常发生在第一跗跖关节处,也可发生在楔舟形骨处。新版分类系统认可了这个意见,并给出了第一跗跖关节/内侧楔舟关节的跖侧间隙增大作为诊断足内侧柱不稳定的特征性表现。但是,对C 类畸形的临床诊断可能存在一定的主观性。Lee 等[10]根据对新分类系统的一致性检验研究得出,PCFD 患者中C 类畸形的发生率仅次于A 类畸形(后足外翻),但其观察者间的一致性较低。作者的解释是,侧位距骨-第一跖骨角作为评估C 畸形主要的的影像学指标之一,决定该指标的关节包括了第一跖楔关节、舟楔关节、距舟关节多个关节,导致容易出现定位错误。并且第一跖楔关节和舟楔关节的跖侧间隙变化可能非常细微,可能会导致观察者间的意见分歧。
3.4 距周关节半脱位/脱位
根据新分类系统的描述,距周关节半脱位/脱位包括了明显的距下关节半脱位/脱位和腓骨下撞击征。其发生可能与平足症患者的足部韧带退化及肌肉乏力导致的距周关节移位滑行有关,是多种畸形如后足外翻、中足外展、踝关节外翻等的后期表现。但负重位片评估后足冠状面上畸形具有局限性,距骨周围关节半脱位,尤其是一些处于临界状态的病例,是难以用传统的负重位片评估的复杂三维畸形。与常规X 线片上的间接撞击征象相比,负重位CT 多平面成像显示的跗骨窦硬化、骨皮质下囊变和跟腓撞击(图1d,1e),可以增强观察者间的可靠性。
3.5 踝关节不稳定
根据1997 年的Myerson 分类,出现踝关节外翻畸形的患足常被认为合并严重的后足外翻,被归类为IV 期胫后肌腱功能不全。但Raikin 认为临床上踝关节受累与后足受累程度不同的各种组合经常出现,因此踝关节需要独立于后足进行评估。
慢性和严重的平足症畸形将导致一系列足弓稳定系统受累及。在踝关节层面,三角韧带功能的退化将导致胫距关节不稳定、外翻畸形和关节炎。踝关节不稳定的辨识并不难,仅需负重位踝部X 线片。在Lee对新分类系统的一致性检验中,踝关节外翻畸形的观察者间一致性最高,其92 只患足的研究队列中,这种畸形是最少见的,占22.5%,并且E 类畸形的患足全部合并有其他畸形,其没有观察到单独出现的踝关节外翻畸形,说明了PCFD 患足长期受累,多种畸形进行性发展,才最终导致踝关节受影响[10]。
4 小 结
随着对足弓稳定结构,如弹簧韧带、跟距骨间韧带、三角韧带、中足部关节等结构的生物力学机制研究的深入,人们对成人获得性平足症的理解在不断地更新,对于该疾病新的命名和分类采取了跟既往不同的策略,解决了传统分类系统无法描述多部位畸形发展不同步的问题。指出了PTTD 的概念在描述该疾病中的不足,建议使用进行性塌陷足畸形(PCFD)这一命名。相较于2012 年的RAM 分类系统,2020 新分类系统延续了分别评估足部多个部位来进行分类的策略,但对畸形的部位提出了更细致的划分,旨在为临床医生和研究者提供可靠的,重复性良好的个体化畸形信息,提升了可操作性。
