同时性多原发结直肠癌和单发结直肠癌鉴别因素列线图模型的构建
2023-12-21程晋坤李琪崔巍
程晋坤,李琪,崔巍
宁波市医疗中心李惠利医院 结直肠外科,浙江 宁波 315041
结直肠癌(colorectal carcinoma, CRC)是世界上第三大常见恶性疾病,也是癌症死亡的第二大常见原因[1]。CRC多为单发,但也可表现为2个或2个以上彼此不相连的原发癌灶,成为多原发结直肠癌(multiple colorectal carcinoma, MCRC),其中同时或在6个月内发生的称为同时性多原发结直肠癌(synchronous multiple colorectal carcinoma,SMCRC),其在临床表现、肿瘤发生机制、手术切除范围、术后监测等方面与单发CRC有所不同[2]。术前准确诊断对于确定手术治疗方式尤为重要。然而,对于因肿瘤梗阻致内镜无法通过狭窄部位的患者,往往无法完成全结肠镜检查。被遗漏的肿瘤可能会进展甚至发生转移,严重影响患者的术后生存[3-4]。 研究SMCRC的危险因素,对存在该风险因素的人群进行疾病预测和风险分层,并制订相应的筛查、检测及后续治疗策略,或许可提高该疾病的早期诊疗率,获得较好的预后。然而目前关于SMCRC和单发CRC鉴别因素的研究较少,亦缺乏实用的预测模型。而列线图可实现模型的可视化,根据评估指标所计算的风险评分来进行风险预测。本研究探究了SMCRC和单发CRC患者的临床特征及鉴别因素,并构建列线图预测模型,为临床早期识别SMCRC提供依据。
1 对象和方法
1.1 对象 收集2016年1月至2021年12月于宁波市医疗中心李惠利医院行腹腔镜手术治疗的SMCRC患者共48 例,均为首诊发现且同时存在双原发病灶。采用倾向评分匹配法1:3匹配单发CRC组,以年龄和手术时间作为匹配因素,年龄差为±3岁,匹配的SMCRC组和单发CRC组手术年份相同。匹配后SMCRC组42例;单发CRC组126例,其中6例数据严重缺失予以剔除,最终纳入120例。SMCRC组纳入标准:每个癌灶独立存在,均经术后组织病理学证实为恶性,且除外局部侵犯、复发及转移;每个癌灶间正常组织间隔>5 cm。单发CRC组纳入标准:结直肠内仅有1处癌灶;术后组织病理学证实为结直肠癌。两组排除标准:家族性腺瘤性息肉病和溃疡性结肠炎患者;合并其他器官恶性肿瘤史;发生远处转移患者;腹腔镜中转开放手术。
1.2 资料收集 鉴别SMCRC和单发CRC发生的相关因素:性别、身体质量指数(body mass index,BMI)、吸烟史、饮酒史、恶性肿瘤家族史、合并息肉、合并其他疾病(高血压、心脏病、糖尿病、肝炎、肝硬化等)、术前血化验指标[血清癌胚抗原(carcinoembryonic antigen, CEA)、血清糖类抗原 19-9(carbohydrate antigen 19-9, CA19-9)、白蛋白、血红蛋白等]。吸烟史定义为连续吸烟1年以上,吸烟>1支/d;饮酒史定义为连续饮酒1年以上,摄入酒精量≥100 g/d。本研究经医院伦理委员会批准(批准文号:伦审2023研第007号)。
1.3 统计学处理方法 采用SPSS23.0进行数据分析。计数资料以频数(百分比)表示,组间比较采用χ2检验或Fisher确切概率法。采用多因素条件Logistic回归分析鉴别SMCRC和单发CRC发生的相关因素。采用R4.1.0软件包绘制列线图模型。运用ROC曲线评价模型的区分度。采用Bootstrap法进行内部验证,同时绘制校准曲线评价模型的准确度。P<0.05为差异有统计学意义。
2 结果
2.1 鉴别SMCRC和单发CRC发生的相关因素分析 经单因素分析显示,性别、合并腺瘤性息肉、高血压、CEA水平、白蛋白含量、血红蛋白含量在两组间差异有统计学意义(P<0.05),见表1。将以上因素纳入多因素条件Logistic回归分析,结果显示男性、合并腺瘤性息肉、高血压、血红蛋白≤120 g/L是SMCRC发生的独立预测因素(P<0.05),见表2。
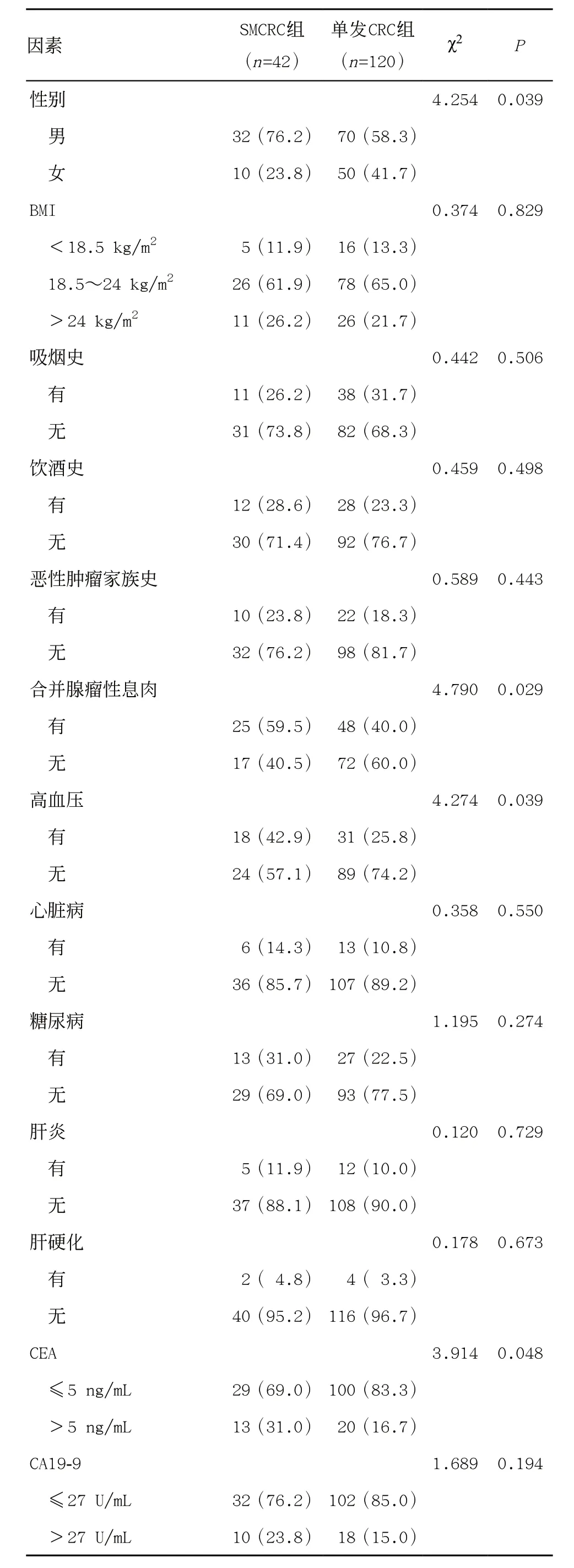
表1 SMCRC组和单发CRC组术前一般资料比较 [例(%)]
2.2 建立列线图预测模型 将男性、合并腺瘤性息肉、高血压、贫血作为构建列线图模型的预测因子,采用R4.1.0软件包绘制列线图模型,见图1。
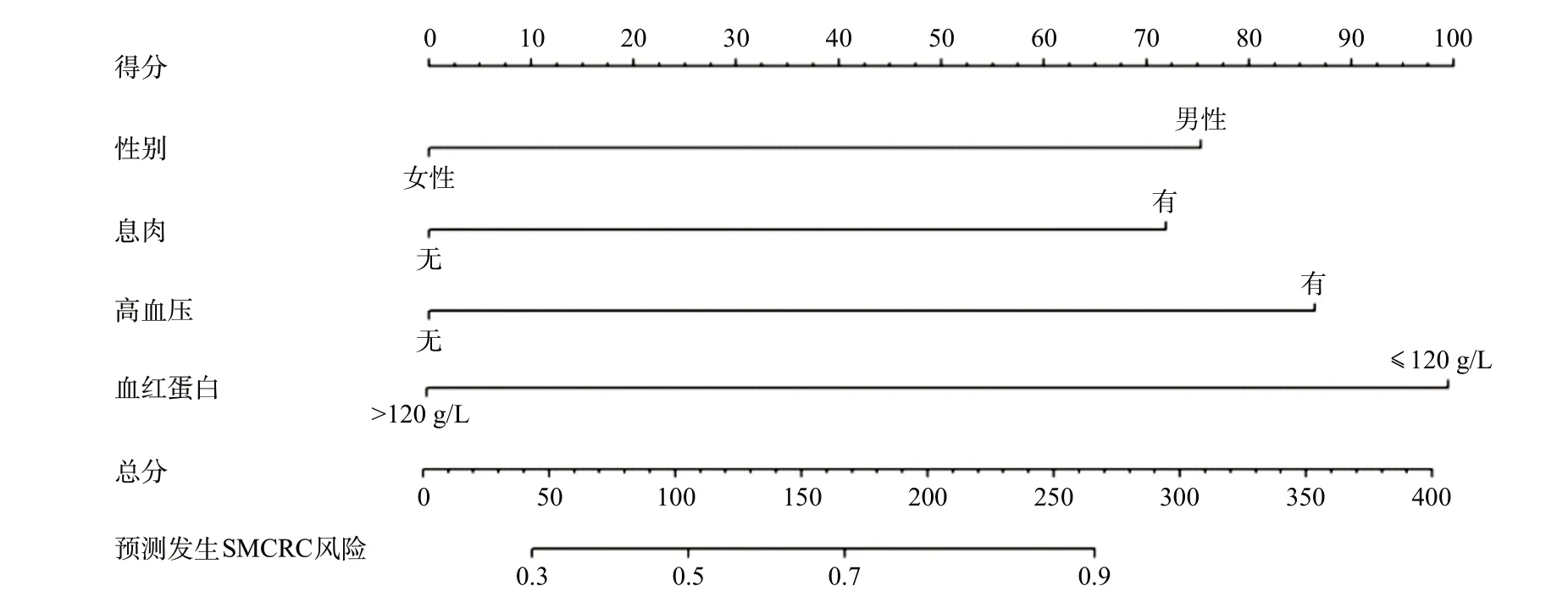
图1 鉴别SMCRC和单发CRC相关因素的列线图模型
2.3 模型评价 根据每项危险因素对应评分,相加得总分后得出SMCRC的发生概率。该模型的ROC曲线下面积为0.743(95%CI=0.630~0.856),灵敏度为75%,特异度为68%,预测的准确度为72%,见图2。采用Bootstrap法重抽样(重复1 000次)对模型进行内部验证,结果显示模型的C指数为0.743。同时绘制校准曲线,3条曲线走行相近,显示本模型具有较好的一致性和准确性,见图3。
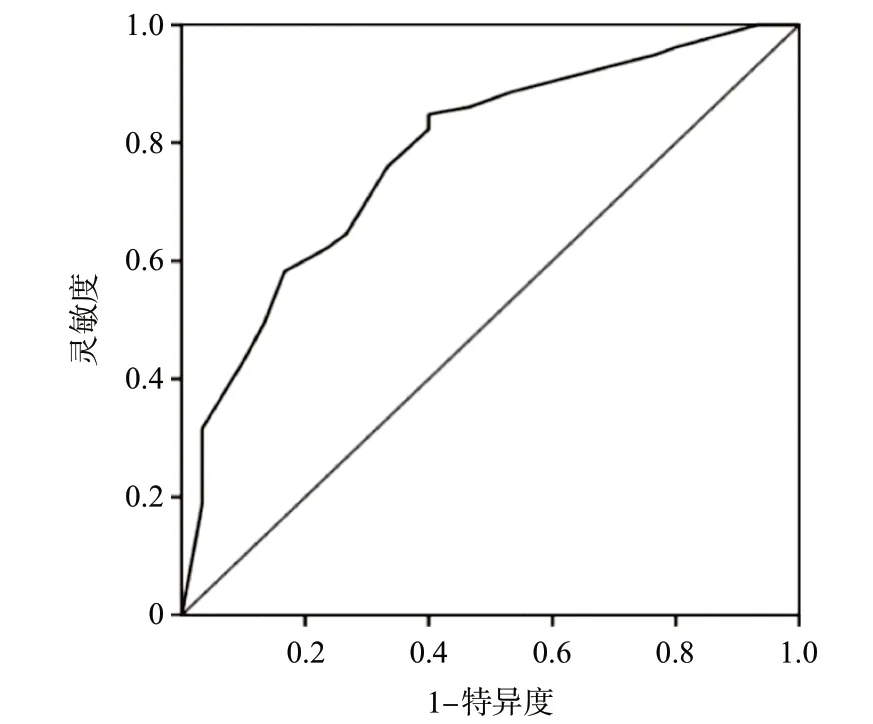
图2 鉴别SMCRC和单发CRC相关因素列线图模型的ROC曲线
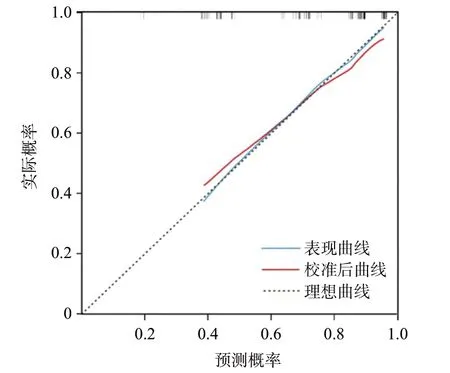
图3 鉴别SMCRC和单发CRC相关因素列线图模型的校准曲线
3 讨论
目前,单发CRC的临床表现、诊断、治疗及预后等已被较多了解,而SMCRC的相关临床病理特征及危险因素研究较少。由于SMCRC发病率相对较低,其治疗及随访方案尚未形成标准化的指南。但随着近年来CRC患者数量的增加,SMCRC发病率也呈显著上升的趋势。本研究中,SMCRC患者在同期结直肠癌患者中占比为1.83%,与其他相关报道[5]结果相似。MCRC与遗传性结直肠疾病密切相关,10%~20%的家族性腺瘤性息肉病、溃疡性结肠炎和Lynch综合征的患者可发展为多种原发性癌症[6]。因此,研究鉴别SMCRC和单发CRC发生的相关因素,对早期识别SMCRC患者、制定个体化临床诊疗方案具有重要意义。
SMCRC中男性患者多于女性,且与单发CRC相比,SMCRC中男性患者比例更高[2]。有研究进一步表明,男性SMCRC患者的病变主要发生在左半结肠,仅仅对位于左半结肠的多原发肿瘤,男性才是一个重要的危险因素[7]。本研究中,SMCRC男性患者32 例,占76.2%,单发CRC男性患者70例,占58.3%,差异有统计学意义(P<0.05);多因素分析显示,男性是鉴别SMCRC和单发CRC发生的独立预测因素。激素效应可能是导致患病率性别差异的主要原因,研究认为睾酮可降低男性的免疫功能,而女性性腺分泌的类固醇激素可产生具有保护性的免疫作用[8]。
CRC通常被认为是由腺瘤通过“腺瘤-癌”这一过程发展而来。然而,除了该途径外,有研究表明,15%~30%的散发性CRC是通过锯齿状息肉衍变而来,提示锯齿状息肉可能是CRC的前体病变,在结直肠肿瘤的发生发展中发挥重要作用[9]。一项Meta分析结果显示,近端结肠锯齿状息肉(OR= 2.77,95%CI=1.71~4.46)和大锯齿状息肉(OR= 4.10,95%CI=2.69~6.26)的存在与SMCRC的风险增加相关[10]。还有研究报道,直径≥10 mm的锯齿状息肉和无柄锯齿状病变伴高级别上皮内瘤变可使患SMCRC的风险增加2.5至13.9倍[11]。本研究发现,SMCRC组中合并息肉的患者比例为59.5%,高于单发CRC组的40.0%(P<0.05)。因此,临床上对伴有息肉或腺瘤的CRC患者,需警惕同时性多发癌存在的可能,术前尽可能行全结肠镜检查,术后定期复查结肠镜,及时摘除息肉。
研究显示,高血压患者患CRC的风险要比血压正常者高15%(95%CI=1.08~1.23),且较高的收缩压和舒张压以及2期高血压均与CRC发生风险增加相关[12-13]。但目前关于高血压与SMCRC关系的研究报道较少。本研究结果显示,SMCRC患者中合并高血压的比例为42.9%,高于单发CRC患者的25.8%(P< 0.05)。目前,关于高血压增加CRC发生风险的机制研究较少,动物实验表明,高血压通过激活肾素-血管紧张素系统,进而诱导氧化应激和慢性炎症,从而促进CRC的发生发展[14]。另外,CRC患者可伴有术前肿瘤标记物(如CEA、CA19-9)升高、贫血和低蛋白血症。而SMCRC患者因含有多个癌灶致肿瘤负荷较高,据此可推断出SMCRC患者比单发CRC患者更容易出现上述表现。有研究[4]证实了这一推论,并进一步指出SMCRC发生率随以上三种表现增加而增高。本研究分析发现仅术前血红蛋白≤120 g/L为鉴别SMCRC和单发CRC发生的独立预测因素,原因可能是SMCRC较单发CRC更常累及近端结肠,更易出现贫血等全身症状[15]。
肝硬化与结直肠腺瘤癌变密切相关,可增加CRC的患病风险[16]。术前合并肝硬化的CRC患者与术后较高的并发症发生率、较高的短期死亡率和较差的总生存期相关[17]。对于SMCRC患者,有报道指出肝硬化是其发生的独立危险因素亦是影响其预后的独立危险因素[4]。而本研究中由于合并肝硬化的患者病例数较少,无法较好地分析肝硬化与SMCRC的相关性。
本研究构建了鉴别SMCRC和单发CRC发生因素的列线图模型,内部验证显示该模型一致性和准确性良好,可用于评估SMCRC的相关风险并有助于早期识别存在多发癌可能的患者,减少对同时存在的多原发病灶的遗漏诊断,对临床制定手术治疗策略具有一定的指导意义。同时可以对存在该风险因素的人群进行疾病预测和风险分层,并制订个体化的疾病随访和后续治疗方案,从而在一定程度上提高该疾病的早期诊疗率及预后。且该列线图模型变量皆来源于临床诊疗数据,简便易于获取,具有较强的实用性,在临床工作中易推广应用。
综上所述,男性、合并腺瘤性息肉、高血压、血红蛋白≤120 g/L是SMCRC发生的独立预测因素。通过以上因素建立的列线图模型具有较好的一致性和准确性。同时本研究也存在一定的不足之处,作为回顾性单中心研究,收集的样本量较小,样本的代表性有限,今后应采取前瞻性、多中心研究以增加样本量和样本的代表性,从而进一步验证SMCRC风险预测模型的准确性。
