超早期阶梯式协同营养管理对重症急性胰腺炎病人喂养相关并发症及喂养不耐受情况的影响*
2023-12-21于兵月何海新
王 莹 于兵月 何海新
河南科技大学第一附属医院 重症医学科外科 (河南 洛阳 471000)
重症急性胰腺炎是指胰腺发生急性炎症并引起多个器官功能失调的严重疾病。其症状主要包括剧烈腹痛、恶心、呕吐、腹胀、发热等。除以上症状外,重症急性胰腺炎还会伴随着多个脏器功能异常,如呼吸困难、心跳过速、肺部感染、肝功能损害等[1-2]。此类患者长时间处于高代谢、负氮平衡及营养物质紊乱状态,易导致营养不良,不利于预后恢复[3,4]。因此对于重症急性胰腺炎患者,加强营养管理具有重要意义。多项研究报道[5,6],常规营养干预,喂养不耐受风险高,且相关并发症发生率也高,无法有效改善患者营养状况。研究称[7],积极予以科学营养管理,可促进机体营养物质的吸收效率,改善营养不耐受,预防相关并发症发生。本次研究主要探讨超早期阶梯式协同营养管理对重症急性胰腺炎病人喂养的影响,内容如下。
1 资料与方法
1.1 一般资料
1.1.1研究对象 收集2021年6月~2022年8月在本院就诊的重症急性胰腺炎患者78例,随机分组,即对照组、观察组,均39例。对照组:男性28例,女性11例,年龄24~58岁,平均年龄(47.13±5.13)岁,病程2~15d,平均病程(5.42±1.52)d,干预前胃内残余量(200.84±28.32)mL。观察组:男性30例,女性9例,年龄24~58岁,平均年龄(47.08±5.04)岁,病程2~15d,平均病程(5.37±1.44)d,干预前胃内残余量(205.53±30.02)mL。两组一般资料比较,P>0.05。
纳入标准:符合2019年《中国急性胰腺炎诊治指南》诊断标准[8];意识正常,可正常与人沟通交流;具有明显腹部压痛感,持续性上腹疼痛等;知情同意。排除标准:合并消化系统功能异常;伴有其他重要脏器功能障碍;入院资料不完整;中途因自身原因退出本研究。
1.2 研究方法
1.2.1 对照组 对照组患者予以常规营养干预。入院后24至72h内,采用静脉置管的方式予以肠外营养干预,依据患者身体状况、疾病情况等,适当补充蛋白、维生素及糖类等营养物质。常规静脉注射500mL 10%脂肪乳+1000mL 25%葡萄糖+750mL 7%氨基酸。患者血糖需要控制在4.8至11.1mmol/L范围内,总热量需要控制在146.4至167.4kJ/kg范围内,热氮比例需要控制在(418.4~627.6)kg:1g。持续进行肠内营养干预,直到患者可以正常进食。进食期间需要严格按营养液比例配,同时遵循无菌操作原则,同时控制好输注温度、速度。并密切观察血糖情况,预防紊乱。
1.2.2 观察组 观察组患者在对照组的基础上增加超早期阶梯式协同营养管理。(1)营养管理,患者入院后,先予以3d肠外营养支持,相关操作方法与对照组患者一致。入院后第4d再予以肠内营养支持,经胃镜引导,于空肠内放置鼻肠管,进行阶梯式营养干预。置入鼻肠管后,第1d予以剂量为200~500mL等渗盐水溶液,第2d滴注500~100mL半量百普力,第3d开始增加剂量,可以滴注剂量为1500~2000mL全量百普力,连续干预14d再开始减少剂量,直至胃肠道恢复正常,且能够正常进食。(2)并发症预防,肠内营养支持过程中,胃肠道、导管方面的并发症风险高,因输注速度过快或者过慢等均可引起胃肠压上升,进而导致腹痛、腹胀等,因此,需要结合患者胃肠功能情况适当调节输液速度和输液量。另外温度不适宜也可对营养吸收产生一定影响,需要尽可能将温度控制在37~40℃,有利于提高胃肠道吸收效果。(3)鼻肠管管理,进行肠内营养干预前后1h,均需要将鼻肠管浸泡在60~65℃温开水中,浸泡10min,将营养管连接灭菌注射器,注射营养液时能够达到冲洗以及稀释的作用。(4)病情评估,干预期间,护理人员需要密切观察患者情况,尤其是否出现腹痛、腹胀等症状,还需要定期监测血常规、电解质及肝肾功能等,同时还需要依据患者具体情况适当调节营养液浓度。(5)心理干预,肠内营养干预的患者,并发症较多,易出现咽部不适,因而易引起患者不良情绪产生,干预前,需要向患者讲解肠内营养知识,提高其认知。
1.3 观察指标(1)营养状况指标,抽取空腹状态静脉血5mL,离心,3000r/min,10min,全自动生化分析仪检测血清TF、ALΒ、PA水平。(2)喂养不耐受,输注营养液每间隔6h抽取胃残余量>200mL,或72h以内未达到最小喂养量20kcal/kg[9]。(3)胃排空,在结束肠内营养后,每隔6h计算胃液量[10],连续统计1周。
1.4 统计学方法应用SPSS 27.0软件统计,计量资料通过t值检验,以(±s)形式表示,计数资料通过χ2检验,以(%)形式表示,当P<0.05表明存在显著性差异。
2 结 果
2.1 喂养相关并发症观察组喂养相关并发症发生率2.56%低于对照组(P<0.05),见表1。
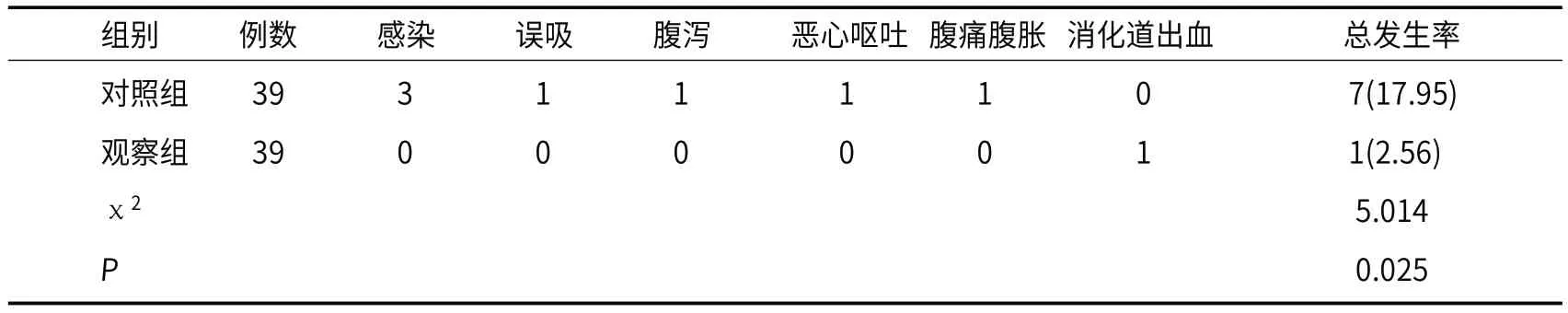
表1 喂养相关并发症
2.2 营养 状 况 观 察 组T F、A L Β、PA 水 平 均 高 于 对 照 组(P<0.001),见表2。
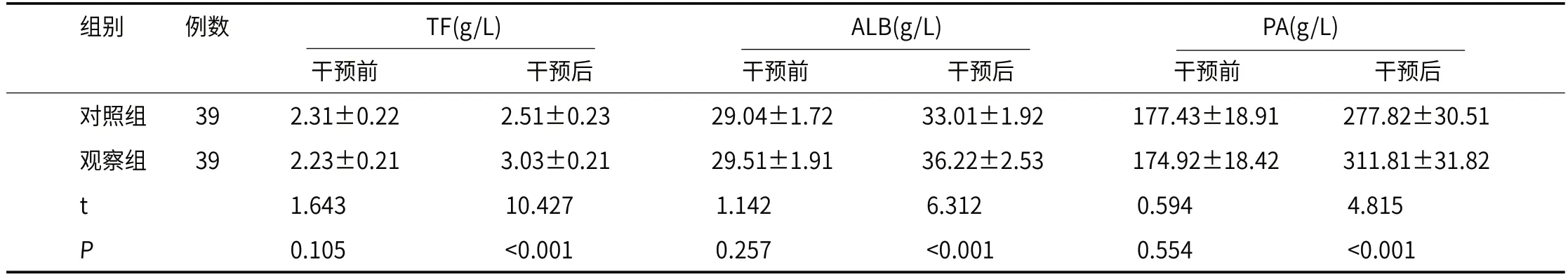
表2 营养状况
2.3 喂养不耐受观察组喂养不耐受发生率5.13%低于对照组患者。
2.4 1周内每日胃排空情况观察组1周内胃内残余量均低于对照组(P<0.001),见表3。
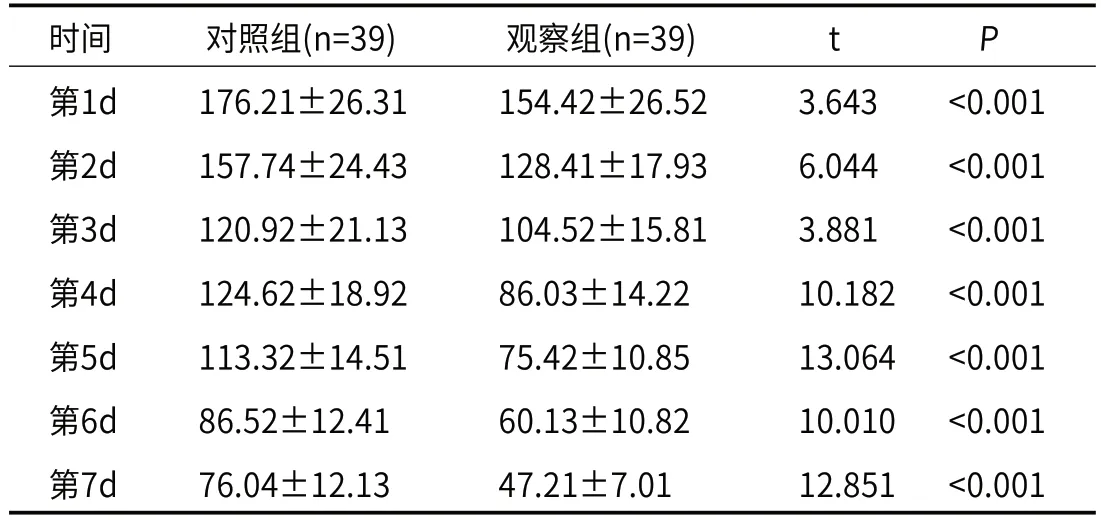
表3 1周内每日胃排空情况
3 讨 论
急性胰腺炎疾病可引起胰腺组织消化,进而导致胰腺水肿、出血等[11,12]。急性胰腺炎合并脏器功能异常或休克等,与此同时存在胰腺坏死、急性脓肿等,则常被称重症急性胰腺炎[13,14]。重症急性胰腺炎比较特殊,病情危急,由此,积极予以有效措施控制疾病进展尤为重要。重症急性胰腺炎患者免疫力较弱,积极予以良好营养护理,改善胃肠功能,提高胃肠道营养物质吸收率是关键[15]。常规营养支持是以肠外营养为主,虽可缓解营养不良,但因长时间缺乏食物刺激,易使得胃黏膜出现萎缩,影响肠屏障功能的恢复,且尤其喂养不耐受风险性更高,不利于预后恢复[16,17]。研究报道[18],肠内营养支持结合肠外营养,可预防肠粘膜萎缩,提高胃肠功能,还可改善机体免疫力,降低高分解代谢。依据患者胃肠道情况和机体营养情况等,适当调节营养液浓度、剂量等,舒适度明显增加[19]。因此,积极制定高效、科学营养管理尤为重要。
本次研究结果显示,与对照组患者比较,观察组患者喂养不耐受率更低,且喂养相关并发症发生率更低,营养状况指标TF、ALΒ、PA水平均更高,表明超早期阶梯式协同营养管理用于重症急性胰腺炎患者,可以减少患者喂养不耐受情况以及降低并发症发生率,改善机体营养状况。超早期阶梯式协同营养管理可以减轻水电解质紊乱及营养不良对患者预后的影响,且阶梯式营养干预安全可控,且持续性观察,可预防相关并发症的产生,规避机体水电解质紊乱及营养障碍等[20,21]。
综上所述,超早期阶梯式协同营养管理用于重症急性胰腺炎患者,可以减少患者喂养不耐受情况以及降低并发症发生率,改善机体营养状况,值得推广应用。
