粘连性肠梗阻腹腔镜与开腹肠粘连松解术对患者术后恢复及应激反应影响的对比研究
2023-12-20胡道正
胡道正
河南桐柏第三医院普外科 桐柏 474750
粘连性肠梗阻(adhesive intestinal obstruction,AIO)是最常见肠梗阻类型,约75.0%发生在小肠,腹(盆)手术为主要致病原因。保守干预能够有效缓解梗阻,但由于部分患者易长期反复发作,而且随病情进展,症状会逐渐加剧,间歇期亦逐渐缩短,故对于严重影响患者生活质量、非手术治疗无效,以及绞窄性和完全性AIO患者,外科手术是其最终治疗手段,以消除梗阻粘连和改善患者的生活质量[1-2]。传统开腹手术和腹腔镜手术均是目前治疗粘连性肠梗阻的主要手段[3-4]。本研究回顾性分析行肠粘连松解术AIO患者的临床资料,以比较腹腔镜和开腹肠粘连松解术对患者术后恢复及应激反应的影响,为AIO手术方式的选择提供参考。
1 资料与方法
1.1一般资料回顾性分析2020-07—2022-07我院普外科行肠粘连松解术的AIO患者的临床资料。纳入标准:(1)符合《外科学》第9版中关于AIO的诊断标准和手术指征[5],并经术中探查明确诊断。(2)均由本科同一组医生实施本研究中的相关手术。排除标准:(1)心、肝、肾、肺等重要器官功能不全、凝血功能障碍,以及恶性肿瘤患者。(2)存在肠坏死、穿孔,以及弥漫性腹膜炎的患者。共纳入86例患者,按手术方法分为腹腔镜组和开腹组,各43例。2组患者的基线资料差异无统计学意义(P>0.05),见表1。本研究经我院医学伦理委员会批准,患者及其家属均知情同意。

表1 2组患者的基线资料比较
1.2方法全麻,患者取平卧位,常规消毒、铺巾。开腹组予以开腹肠粘连松解术:将原切口瘢痕切除,酌情由切口上端或下段至少2 cm逐层切开,打开腹膜进入腹腔。然后直视下逐一分离肠管、网膜与切口壁层腹膜的粘连,暴露肠梗阻部位。根据梗阻原因采取锐性和钝性相结合的方式分离粘连部位,解除梗阻,修复受损的肠壁浆肌层。对无法分离的小肠致密粘连团块,可予以切除吻合术。生理盐水反复冲洗腹腔,并于粘连创面涂抹透明质酸铵,逐层缝合切口。腹腔镜组予以腹腔镜辅助肠粘连松解术:直视下以开放法于脐下缘或距原切口6 cm处穿刺建立气腹,维持腹压12~14 mmHg。依次置入10 mmTrocar和腹腔镜(观察孔)腹探查,明确肠粘连的类型与部位,在引起梗阻的粘连处的对应部位,各穿刺置入1个5 mmTrocar(操作孔)。两个操作孔与观察孔形成适宜的等边三角形,边长10 cm左右,以方便操作。遵循“宁伤腹壁,勿伤肠管”的原则根据梗阻原因和类型,实施粘连松解、内疝还纳、系带切断,以及粘连成团、松解困难的肠袢切除吻合术等。修复受损的肠壁浆肌层,生理盐水反复冲洗腹腔,并于粘连创面涂抹透明质酸铵,释放残气、拔除套管,逐一缝合戳孔。
1.3观察指标(1)手术情况:切口长度、手术时间、术中出血量,以及术后下床活动时间和住院时间。(2)术后胃肠功能恢复情况:肠鸣音恢复时间、肛门排气时间、排便时间。(3)应激反应指标水平:术前及术后第3天,采集患者的 3mL空腹血,离心处理后,以全自动分析仪测定皮质醇(COR)、肾上腺素(AD)、C反应蛋白(CRP)水平。(4)并发症:小肠浆肌层损伤、切口感染、肺部感染、尿潴留。

2 结果
2.1手术情况腹腔镜组患者的切口长度、手术时间、术中出血量,以及术后下床活动时间、住院时间均短(少)于开腹组,差异均有统计学意义(P<0.05)。见表2。
表2 2组患者的手术情况比较
2.2胃肠功能恢复情况腹腔镜组患者术后肠鸣音恢复时间、肛门排气时间、排便时间均短于开腹组,差异均有统计学意义(P<0.05)。见表3。

表3 2组患者术后胃肠功能恢复情况比较
2.3应激反应2组患者术前的COR、AD、CRP水平差异均无统计学意义(P>0.05)。术后2组患者的COR、AD、CRP水平虽均较术前升高,但腹腔镜组患者的COR、AD、CRP水平均低于开腹组,差异有统计学意义(P<0.05)。见表4。
表4 2组患者手术前后的应激反应指标比较
2.4并发症腹腔镜组患者的并发症发生率低于开腹组,差异有统计学意义(P<0.05)。见表5。
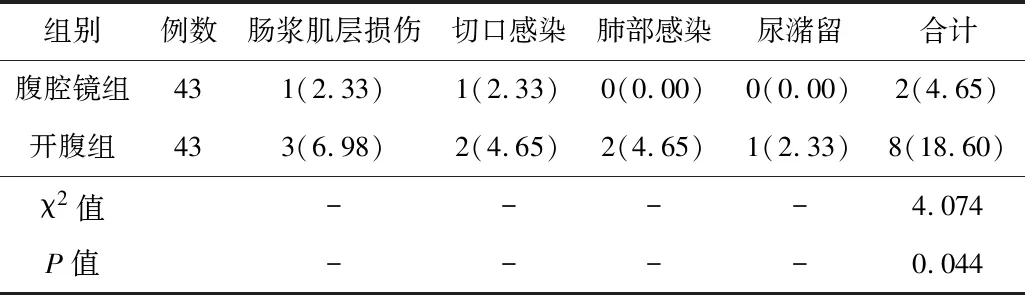
表5 2组患者的并发症发生率比较[n(%)]
3 讨论
AIO的发生除腹腔手术原因外,亦与腹腔感染、创伤、缺血、出血、异物刺激、肿瘤等因素有关,多发生于腹(盆)腔手术后的小肠[6-7]。粘连导致肠腔狭窄、纤维束带压迫、肠袢成团、内疝形成,以及肠管锐角、扭转等,阻碍肠道内容物通过,而引起腹痛、恶心呕吐、腹胀、肛门停止排气排便等肠梗阻症状[7-8]。非手术治疗虽可暂时缓解患者的临床症状,但AIO反复发作和入院治疗,可增加患者的身心痛苦、家庭经济负担,并严重影响其生活质量,故对于非手术治疗难以去除梗阻粘连以及完全性、绞窄性AIO的患者,手术仍是有效的干预手段。
开腹手术是治疗AIO中的传统方法,其在直视下经腹部切口实施粘连部位分离、纤维束带松解等,以恢复肠道的通畅和肠内容物的正常通过,从而缓解患者腹痛、恶心呕吐、腹胀、肛门停止排气排便等症状[9-10]。但开腹手术创伤大,机体应激反应强烈,加之术中腹腔大面积长时间暴露,会增加术后并发症及再次粘连梗阻的风险。本研究通过病例对照分析,比较了AIO腹腔镜和开腹肠粘连松解术对患者术后恢复及应激反应的影响。结果显示,腹腔镜组患者的切口长度、手术时间、术中出血量,以及术后下床活动时间、肠鸣音恢复时间、肛门排气时间、排便时间等均短(少)于开腹组;术后COR、AD、CRP水平,以及并发症发生率均低于开腹组。以上差异均有统计学意义。充分表明了腹腔镜肠粘连松解术的良好效果和安全性。分析其原因在于:(1)腹腔镜肠粘连松解术仅需通过腹部3个小切口,腹腔镜视野清晰,探查和粘连部位的松解等操作应用微创器械精准性高,可减轻手术创伤和对小肠管浆肌层、壁层腹膜的损伤;在相对密闭的腹腔内施术,术中可维持肠管浆膜的湿润状态。有助于解除梗阻粘连和优化术后临床指标,降低术后再次粘连梗阻风险[3,11]。(2)COR、AD、CRP为临床常用的机体应激反应指标,手术创伤会引发机体强烈应激反应,促使上述因子大量释放,且其水平越高,应激反应越严重。本研究中,腹腔镜组患者术后COR、AD、CRP水平更低,提示其能够减轻机体应激反应,加快患者术后康复。需要注意的是:临床应严格掌握腹腔镜相关手术指征、精准进行手术操作,并根据术中探查结果选择合理治疗方式,对出现梗阻导致肠管重度扩张等AIO患者,因存在腹腔空间局限而增加操作困难大[12],需避免单纯追求微创效果而盲目选择腹腔镜手术导致的高治疗风险。
