麝牛醒脑汤鼻饲联合针刺治疗出血性中风急性期痰热腑实证54例
2023-11-29李建坤肖春风赵耀辉李玉红肖旭张亚男周巍巍
李建坤 肖春风 赵耀辉 李玉红 肖旭 张亚男 周巍巍
出血性中风的病死率及致残率均较高,患者在一个月内的死亡率约为30%,且幸存者多伴有永久性残疾,尽早诊断及治疗对改善患者预后至关重要[1]。出血性中风在中医属于“中风”的病证范畴,其病位在脑,与肝、肾、肺等多个脏器相关[2]。《素问·六微旨大论篇》中所述“出入废,神机化灭,气立孤危,是以升降出入无器不有”,表明出血性中风后中焦升降失常,胃气无法肃降,糟粕不下,壅积成热,形成腑实之证[3]。中风发病中焦阻滞,气机升降失常,痰瘀互结,浊阴不降,积而成热;或肝阳暴亢,化风化火;或血随气逆,血溢脉外。临床实践发现,大部分出血性中风患者在发病数日内可出现痰热内盛,腑实阻闭之证,若不及时祛除毒邪,痰热瘀毒滞留,将耗损气阴,加重病情发展,中医治疗当以清热通腑,泻浊祛痰为主[4]。本研究对54例出血性中风急性期痰热腑实证患者在常规基础治疗的基础上,运用中医麝牛醒脑汤鼻饲联合针刺治疗,取得了理想治疗效果,结果总结如下。
1 对象与方法
1.1 对象
选取2020年4月~2023年3月在正定县中医院就诊的113例出血性中风急性期痰热腑实证患者,根据计算机随机排列法分为对照组57例和治疗组56例。其中对照组54例(脱落3例,1例非规定范围内联合用药,1例失访,1例发生严重并发症或不良事件不宜继续试验)中,男女比为37/17,年龄48~74岁,平均(60.81±7.22)岁,病程9~43小时,平均(23.11±4.92)小时,出血部位分为基底30例、脑干9例、丘脑11例、小脑4例;治疗组54例(脱落2例,1例病情进展迅速,急需更改治疗方案,1例未完成全部疗程或自行退出)中,男女比为34/20,年龄49~72岁,平均(60.23±7.60)岁,病程9~42小时,平均(22.83±4.70)小时,出血部位分为基底33例、脑干8例、丘脑10例、小脑3例。两组的资料无明显差异(P>0.05),具有可比性。本研究经正定县中医院伦理委员会批准(批准文号:202002061号)。
1.2 纳入标准
(1)满足2019版中国脑出血诊治指南中出血性中风的诊断标准[5];(2)首次发病,急性期,出血量30 mL以内;(3)病情稳定,肝肾功能基本正常;(4)患者仔细阅读知情同意书并签字;(5)满足中药新药临床研究指导原则中痰热腑实证的诊断标准[6],主症为半身不遂、口舌歪斜、言语謇涩、感觉减退,次症为腹部胀满、头晕目眩、大便秘结、咯痰、呃逆、口气臭秽,舌暗红,苔黄腻,脉滑实。
1.3 排除标准
(1)满足手术治疗指征;(2)缺血性脑卒中,既往中风史;(3)既往脑手术治疗史或创伤史;(4)自身免疫系统、内分泌系统、血液细胞病变;(5)参与其他临床试验;(6)易过敏体质;(7)机体其他器官功能不全;(8)精神异常或其他神经病变。
1.4 脱落标准
(1)发生严重并发症或不良事件不宜继续试验;(2)未完成全部疗程或自行退出;(3)各种原因失访;(4)非规定范围内联合用药;(5)病情进展迅速,急需更改治疗方案。
1.5 分组与治疗
对照组:进行常规基础治疗,卧床休息、保持气道通畅、吸氧、保持水电解质酸碱平衡、降低颅内压、控制血压血糖、营养神经。
治疗组:在对照组治疗的基础上,运用麝牛醒脑汤鼻饲联合针刺治疗,麝牛醒脑汤组成为人工麝香冲0.08 g,人工牛黄冲0.33 g,珍珠粉冲1 g,冰片冲0.5 g,大黄6 g,郁金、黄芩、黄连、胆南星、天竺黄、栀子各10 g,钩藤15 g,由正定县中医院煎药房统一煎制,每剂取汁100 mL,分别于早晚进行鼻饲法治疗。联合针刺治疗,选取足三里、内关及水沟作为主穴,下肢偏瘫加风市、三阴交、阳陵泉;上肢偏瘫加肩髃、合谷、曲池;血压高者加太冲、内庭;失语者加通里、廉泉、风府;常规清洁消毒局部皮肤,使用一次性毫针(中研太和,0.25 mm×50 mm)直刺腧穴0.8~1.5寸,捻转得气后留针30分钟,隔日治疗1次。两组在连续治疗14天后统计疗效。
1.6 观察指标
1.6.1 中医疗效 在治疗14天后,由主治医师参考《中药新药临床研究指导原则》中症状量化分级标准判定患者的中医疗效[6],包括:(1)基本痊愈,主次症基本消失,证候积分下降至少95%;(2)显效,主次症显著减轻,证候积分下降至少70%;(3)有效,主次症减轻,证候积分下降至少30%;(4)无效,主次症无改变,证候积分下降不足30%;总有效率(%)=(基本痊愈+显效+有效)/54×100%。
1.6.2 血肿体积 在治疗前(入院时)和治疗后(治疗14天后),运用CT螺旋扫描仪(迈瑞公司DigiEye 280T型)对患者脑部进行扫描,按照公式:血肿体积=(出血层数×层厚×出血面积最大层面面积)/2,运用双盲法由2位十年以上CT检验经验的医师进行检测,最终数据由2位医师达成一致后获得。
1.6.3 神经功能 在治疗前(入院时)和治疗后(治疗14天后),对患者的神经功能以美国国立卫生研究院卒中量表(National Institutes of Health stroke scale,NIHSS)来评估[7],项目主要包括意识、肢体共济运动、凝视、上下肢运动、面瘫、语言等共11项内容,分值0~42分,由具有5年以上的主治医师进行评估,分值越小则神经功能越好。
1.6.4 意识情况 在治疗前(入院时)和治疗后(治疗14d后),对患者的意识情况运用格拉斯哥昏迷指数(glasgow coma scale,GCS)进行评估[8],包括语言反应(1~5分)、肢体运动(1~6分)、睁眼反应(1~4)分,总分3~15分,8分及以下为昏迷,9~11分中度意识障碍,12~14分轻度意识障碍,15分意识清晰,由同一主治医师向患者分别发出3项相同的指令,观察患者的意识表现进行评分。
1.6.5 血栓弹力图 在治疗前(入院时)和治疗后(治疗14天后),患者在血液检验科进行晨起空腹静脉血标本采集,在凝血分析仪(鸿恩H1203型)上进行血栓弹力图分析,记录凝血反应时间-R值,血凝块形成速率K值,最大振幅-MA值,全部数据由同组检验科医师进行双盲法检测,数据不一致时以协商后统一数据为准,检测完成后将数据统一导出。
1.6.6 血清理化指标 在治疗前(入院时)和治疗后(治疗14天后),患者在血液检验科进行晨起空腹静脉血标本采集,经离心处理后保留上层清液,放入-70℃的冰箱中保存,由3年以上检验经验的医师进行血清学检测,在酶标仪(美国Awareness 4700型)上采用酶联免疫吸附实验测定血清中肿瘤坏死因子α(tumor necrosis factor α,TNF-α)、1-磷酸鞘氨醇(sphingosine-1-phosphate,S1P)、能量平衡相关蛋白(Adropin)的水平,试剂盒由上海信裕生物公司生产,检验完成后由同一统计医师从数据库导出进行数据分析。
1.6.7 预后情况 在治疗14天后的第2天,对患者的预后情况运用格拉斯哥昏迷指数(Glasgow outcome scale,GOS)进行评估[9],分为死亡记为1分,植物生存最小反应记2分,重度残疾,需照料记3分,轻度残疾可独立生活记4分,正常生活轻度缺陷记5分,医师根据患者经规范治疗后的恢复情况进行评估,询问患者相同的内容,由2位医师进行评估,意见不一致时协商确定最后评分。
1.7 统计学处理

2 结果
2.1 中医疗效比较
治疗14天后,治疗组的总有效率为92.59%,对照组为77.78%,经统计学比较,组间差异显著(P<0.05)。见表1。

表1 两组出血性中风患者临床疗效对比(例)
2.2 血肿体积比较
治疗前两组的血肿体积无明显差异(P>0.05);治疗后两组的血肿体积均显著降低,治疗组的血肿体积低于对照组,经统计学比较,组间差异显著(P<0.05)。见表2。
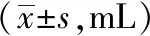
表2 两组出血性中风患者的血肿体积比较
2.3 NIHSS、GCS评分比较
治疗前两组的NIHSS、GCS无明显差异(P>0.05);治疗后两组的NIHSS低于治疗前,GCS高于治疗前(P<0.05);治疗组治疗后的NIHSS低于对照组,GCS高于对照组,经统计学比较,组间差异显著(P<0.05)。见表3。
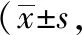
表3 两组出血性中风患者的NIHSS、GCS评分比较分)
2.4 血栓弹力图比较
治疗前两组的R值、K值、MA值无明显差异(P>0.05);治疗后两组的R值、K值高于治疗前,MA值低于治疗前(P<0.05);治疗组治疗后的R值、K值高于治疗前,MA值低于治疗前,经统计学比较,组间差异显著(P<0.05)。见表4。

表4 两组出血性中风患者的R值、K值、MA值比较
2.5 血清理化指标比较
治疗前两组的TNF-α、SIP、Adropin无明显差异(P>0.05);治疗后两组的TNF-α、SIP、Adropin低于治疗前(P<0.05);治疗组治疗后的TNF-α、SIP、Adropin低于对照组,经统计学比较,组间差异显著(P<0.05)。见表5。
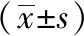
表5 两组出血性中风患者的TNF-α、SIP、Adropin比较
2.6 GOS评分比较
治疗组治疗后的GOS评分明显优于对照组,经统计学比较,组间差异显著(P<0.05)。见表6。
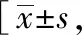
表6 两组出血性中风患者的GOS评分比较例(%)]
3 讨论
出血性中风的发病迅猛,病情进展快,脑出血急性期是病程中最凶险的阶段,是治疗的关键时期,与患者的预后密切相关[10]。出血性中风急性期除脑出血本身的症状外,还伴有胃肠功能障碍,约有一半以上的患者伴有腑气不通之证,进一步加重出血性中风急性期的治疗难度[11]。笔者认为,出血性中风急性期的根本病机为痰热腑实,主要特点为痰热内盛,腑气不通,患者中风后气机紊乱,腑气不通而便秘;或热盛灼津,肠燥便秘[12]。急性期多阳火亢盛,炼液成痰,痰瘀互结,导致胃肠燥结,腑气不通;加之长期卧床、饮食失养,气机呆钝,腑实壅阻更盛,加重火盛阳亢之势,痰浊上逆,蒙蔽清窍;加之气血运行不畅,脏腑失养,邪盛壅阻,上扰清窍;肺与肠相表里,阳明燥结,肺失肃降,痰热壅肺;形成上有风痰瘀火,下有阳明燥结,病机复杂多变,中医当以通腑泄热为主要治疗手段[13]。
本研究选用麝牛醒脑汤治疗,以麝香、牛黄作为君药,牛黄能豁痰清窍、清热解毒、息风止痉;麝香能醒脑开窍、清心通脉。以大黄、天竺黄、胆南星作为臣药,大黄能凉血解毒,泄热通便,利尿退黄,消肿止血;天竺黄能清热化痰;胆南星能息风止痉,祛痰。黄芩、黄连、栀子、郁金、钩藤、珍珠粉用作佐药。黄连、黄芩能清上焦之火;栀子能解心肺邪热;郁金能清心解郁,行气活血;钩藤能息风定惊,清热平肝;珍珠粉能安神定惊。冰片用作使药,能醒神开窍,引药入脑。 全方合用,共同发挥通腑泄热,清热解毒,祛痰通便,息风止痉,清心解郁的功效,全方通能泄热降火,排污泄浊,降浊升清,逆转肝阳暴涨之势,还能调理气机,恢复六腑生理功能,平息炫动之风,祛除毒邪,标本兼治。同时本研究选取足三里、内关及水沟作为主穴并随症配穴,共同发挥醒脑开窍,疏经通络,补肝益肾之效,还能宁心安神,泄热启闭,疏通经络;现代研究表明,针刺还能改善脑血流动力学水平,促进脑血液循环恢复,显著改善病灶缺血缺氧状态[14]。
本研究结果显示,治疗组在联合麝牛醒脑汤鼻饲与针刺治疗后,总有效率明显高于单纯常规基础治疗的患者,且治疗后NIHSS低于对照组,GCS高于对照组。结果提示,麝牛醒脑汤鼻饲联合针刺能提高出血性中风急性期常规基础治疗的疗效,进一步改善患者的神经功能,减轻昏迷状态。
血栓弹力图能有效客观观察出血性中风患者脑部血流状态,评估血液高凝情况,指导临床用药[15]。本研究结果显示,治疗组治疗后的R值、K值高于治疗前,MA值低于治疗前。结果表明,麝牛醒脑汤鼻饲联合针刺能进一步改善出血性中风急性期患者的脑组织血液循环,提高脑血流灌注量,减轻血液高凝状态。
SIP是中膜磷脂类代谢产物,参与巨噬细胞活化、免疫损伤、内皮功能障碍等多种病理进程,可促进动脉粥样硬化形成,与血管内皮损伤程度呈正相关[16]。Adropin为分泌性蛋白,能改善血管内皮功能障碍,提高血管内皮细胞功能,促进新生血管形成及组织修复[17]。TNF-α是典型炎症因子,由大多数炎症细胞分泌,能介导多种炎症介质的分泌,加重局部炎症损伤[18]。本研究结果发现,治疗组治疗后的TNF-α、SIP、Adropin低于对照组。结果提示,麝牛醒脑汤鼻饲联合针刺能通过减轻炎症反应,改善血管内皮功能,阻止动脉粥样硬化形成等机制发挥治疗出血性中风急性期的疗效,具体机制有待进一步研究探讨。本研究还发现,治疗组治疗后的GOS评分明显优于对照组。结果表明,麝牛醒脑汤鼻饲联合针刺能进一步改善出血性中风急性期患者的预后。
综上所述,麝牛醒脑汤鼻饲联合针刺有助于提高出血性中风急性期痰热腑实证的疗效,降低脑水肿体积,改善患者神经功能和预后,可能与减轻血管内皮炎症损伤有关。
