强直性脊柱炎合并筋膜炎一例报告
2023-11-24穆艳飞张上珠李清扬李海龙苏金梅
穆艳飞,张上珠,李清扬,李海龙,苏金梅
作者单位:030001 太原,山西医科大学第二医院风湿免疫科(穆艳飞);100730 北京,中国医学科学院 北京协和医学院 北京协和医院风湿免疫科,风湿免疫病学教育部重点实验室,疑难重症及罕见病国家重点实验室,国家皮肤与免疫疾病临床医学研究中心(张上珠、李清扬、苏金梅);100730 北京,中国医学科学院 北京协和医学院 北京协和医院临床营养科(李海龙)
强直性脊柱炎(ankylosing spondylitis,AS)是主要累及中轴关节的慢性炎症性疾病,下腰痛(low back pain,LBP)是主要临床表现之一,其特点为炎性背痛,表现为隐匿性腰背疼痛超过3个月,晨僵时间持续超30 min,活动后可改善,休息不能缓解[1-2]。临床中,AS患者出现下腰痛时,炎性背痛的特征往往不典型,可同时合并慢性劳损性疾病,如筋膜炎,因此需要仔细鉴别。影像学技术为疾病的鉴别提供了很好的帮助。本文报告一例AS合并筋膜炎的病例,以期为临床医生提高下腰痛的诊断和鉴别诊断提供思路。
1 病历摘要
患者女性,47岁,主因“腰背部疼痛20余年”就诊。2003年患者出现腰背部疼痛,晨起或休息后加重,活动后可缓解,人类白细胞抗原B27(human leukocyte antigen B27,HLA-B27)(+),诊断强直性脊柱炎,给予柳氮磺吡啶肠溶片(具体剂量不详),未规律诊治,腰背部疼痛间断出现。2017年出现双眼眼痛、眼红、畏光、流泪,发作2次,就诊于眼科诊断虹膜炎,治疗后好转(具体不详)。2020年渐出现驼背,脊柱活动受限,2021年12月腰背部钝痛,伴晨僵及压痛,夜间休息时明显,活动后可缓解,过度活动后疼痛亦可加重。家族史:姑妈的儿子诊断为AS。查体:腰骶部压痛(+),颈椎活动受限,胸椎后凸畸形,腰椎后伸受限,双侧 “4”字试验(+)。
辅助检查:ESR 10 mm/h,CRP 3 mg/L,HLA-B27(+),骶髂关节X线显示双侧骶髂关节Ⅱ级;骶髂关节MRI显示双侧骶髂关节炎(如图1),腰骶部皮下筋膜炎(图2)。腰椎MRI显示腰4~5椎间盘稍膨出。胸椎MRI显示胸椎稍侧弯,曲度僵直。颈椎MRI显示颈3-4,颈5-6椎间盘突出。诊断强直性脊柱炎合并浅筋膜炎,给予美洛昔康片15 mg/d口服治疗4月,患者腰背部疼痛明显减轻。
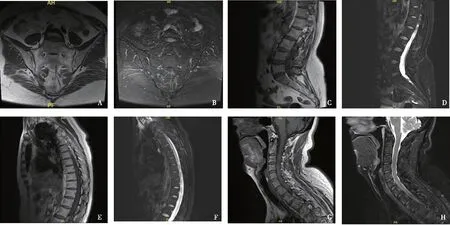
图1 骶髂关节、腰椎、胸椎及颈椎MRIA.双侧骶髂关节间隙变窄,关节面下可见多发斑片状长T1信号;B.T2压脂像低信号;C、D.腰椎椎体T1、T2序列;E、F.胸椎椎体T1、T2序列,未见明显异常信号;G.颈椎部分椎体前缘T1高信号;H.T2压脂序列低信号

图2 骶髂关节MRIA.腰骶部皮下筋膜T1WI 序列低信号;B.T2WI压脂序列呈高信号
2 讨论
LBP是一类影响患者生活质量的常见症状,严重者可导致运动功能障碍,甚至丧失生活自理能力,其患病率在12%到33%之间,1年患病率 22%~65%,终生患病率11%~84%[3]。LBP的常见原因包括炎性背痛和机械性背痛。AS是常见的炎性背痛,我国患病率为0.3%左右[4];然而,20%~25%的其他原因所致背痛也表现为炎性背痛[5]。本例患者炎性背痛起病,腰椎活动受限,骶髂关节X线提示双侧骶髂关节Ⅱ级,AS诊断明确。近期腰背痛加重,进一步行MRI检查评估,骶髂关节及脊柱无炎性活动表现,腰骶部皮下筋膜区可见水肿影,筋膜炎诊断明确。
AS和筋膜炎可以从临床表现、MRI和超声等方面予以鉴别。AS发病隐袭,逐渐出现腰背部或臀区疼痛,可出现夜间痛,翻身困难,腰背部晨僵明显,活动后减轻。筋膜炎临床主要表现为发病部位自发性局部酸痛、钝痛或难以忍受的剧痛,肌肉僵硬,天气变化及受凉后症状加重,常反复发作。AS主要累及骶髂关节及脊柱。MRI 在炎症活动期主要表现为骶髂关节骨髓水肿,具体表现为T1加权序列(T1WI)低信号,T2加权序列(T2WI)脂肪抑制高信号[6]。当炎症活动期消退时,由于炎症部位被脂肪病变取代[7],MRI表现为病变部位T1WI高信号,T2WI脂肪抑制低信号[8]。筋膜炎分为浅筋膜炎和深筋膜炎,腰背部筋膜炎主要病变部位为皮下浅筋膜区和包被肌肉表面,位于肌群之间的深筋膜。腰背筋膜炎表现筋膜组织的水肿,筋膜层中T1WI表现为低信号,T2WI呈高信号,边界清楚[9]。彩色多普勒超声也可用于鉴别AS和筋膜炎。AS病情活动的患者骶髂关节周围的血管形成增加,彩色多普勒超声显示阻力指数(收缩压峰值速度减去舒张末期速度除以收缩压峰值速度)降低[10],19%疾病活动性患者骶髂关节彩色多普勒超声检测到血管增多[11]。另一种影像学检查超声造影检测血管增生更有优势,对于疾病活动骶髂关节炎患者其敏感性为100%,特异性为100%[12]。筋膜炎患者病理改变为筋膜增厚[13],伴周围血管充血,可以通过彩色多普勒超声进行检测。另外75%筋膜炎患者通过超声造影检测到局部血管充血,其中超声剪切波弹性成像可作为足底筋膜炎的诊断工具[14]。
MRI和超声可以用于鉴别AS和筋膜炎,两种方法各有优缺点。MRI的优点是没有电离辐射,可以同时反映结构改变和炎症程度[15],检查相对客观。MRI的缺点包括高成本,检查时间长,存在相对禁忌,例如支架植入和幽闭恐惧症患者不适合MRI检查。彩色多普勒超声优点是成本低,操作简单,便于开展,除了鉴别之外,还可以随时观察治疗的反应。缺点是观察者间相对主观,存在差异性。
AS和筋膜炎的治疗方法不同。AS治疗包括非药物治疗、药物治疗及手术等综合治疗。非药物治疗包括规律锻炼及物理治疗,药物治疗包括非甾体类消炎药(non-Steroidal antiinflammatory drugs,NSAIDs)、生物制剂(抗肿瘤坏死因子(tumor necrosis factor,TNF)-α 拮抗剂、(IL-17A,interleukin-17A))抑制剂、小分子靶向药物酪氨酸激酶(janus kinase,JAK)抑制剂等,药物可以达到减轻或控制炎症,缓解疼痛和僵硬,保持功能的目的。髋关节严重受累及脊柱严重畸形的患者需要外科手术治疗[16]。而筋膜炎治疗包括药物治疗和物理治疗,常用的药物包括非甾体类消炎药、中枢性肌肉松弛药、糖皮质激素等,物理治疗包括低中频电刺激、超声波治疗及体外冲击波等[17]。筋膜炎通过治疗可以减少神经元电位活动、改善循环、分解代谢产物、提升痛阈、刺激内源性镇痛物质释放等。
AS和筋膜炎的预后也不同,AS临床上表现的轻重程度差异较大,脊柱畸形及髋关节受累导致严重残疾。筋膜炎患者未经治疗可以使浅层的肌筋膜损害发展成为深层的筋膜炎,影响患者生活质量,甚至导致抑郁、焦虑,严重影响情绪健康[18]。
总之,对于强直性脊柱炎患者出现腰背部疼痛,临床医师需要仔细鉴别是原发病,还是合并了其他常见的疾病,例如筋膜炎等。可以通过临床表现、炎症指标、MRI或超声予以鉴别,采取针对性的治疗方案。该病例有助于提高风湿科医师对强直性脊柱炎慢性腰背痛的认识和鉴别,同时对筋膜病变及其症状与强直性脊柱炎疼痛症状进行综合分析,对指导临床诊断、治疗有重要的意义 。