2型糖尿病合并非酒精性脂肪性肝病患者NLR和PLR变化及其临床意义探讨*
2023-11-18丁晓洁张永明宋海燕王文平撒小军邹永红
丁晓洁,张永明,宋海燕,王文平,宋 洁,撒小军,邹永红
非酒精性脂肪性肝病(NAFLD)不仅增加了终末期肝病的风险,同时还与心血管疾病、慢性肾脏病、2型糖尿病(T2DM)、代谢综合征等疾病发生发展有关,有学者把NAFLD视为代谢综合征在肝脏的表现[1-4]。近年来,血细胞参数在评估众多疾病的严重程度和预后方面引起了广泛的关注,其中中性粒细胞/淋巴细胞比值(NLR)和血小板/淋巴细胞比值(PLR)作为反映机体炎症的非特异性指标,在预测肿瘤、呼吸系统疾病、心血管疾病、神经系统疾病和糖尿病相关并发症等方面发挥了重要的作用[5-9]。本研究分析了T2DM合并NAFLD患者血细胞参数变化,以探讨监测的临床意义。
1 对象与方法
1.1 研究对象 2021年1月~2022年10月安徽省第二人民医院内分泌科诊治的T2DM患者110例,男性69例,女性41例;平均年龄为(57.4±11.3)岁。T2DM合并NAFLD患者121例,男性78例,女性43例;平均年龄为(54.7±11.1)岁。诊断分别符合《中国2型糖尿病防治指南(2020年版)》[10]和《非酒精性脂肪性肝病防治指南 ( 2018 年更新版) 》的相关标准[1]。排除其他类型糖尿病、糖尿病急性并发症、其他类型肝病、严重的肝肾功能受损、血液系统疾病、自身免疫性疾病、肿瘤、重症感染、创伤、手术、妊娠期和哺乳期妇女。本研究经过安徽省第二人民医院医学伦理委员会批准。
1.2 资料收集与检测和检查 记录糖尿病病程、饮酒史、身高、体质量、收缩压(SBP)、舒张压(DBP)等一般数据。使用日立HITACH公司008AS型全自动生化分析仪检测空腹血糖(FPG)等血生化指标;使用美国伯乐公司BIO-RAD分析仪和采用高效液相色谱法检测糖化血红蛋白(HbA1c);使用Sysmex XN-1001全自动血液分析仪检测血常规;使用美国GE公司LOGIQ S8型多功能彩色多普勒超声诊断仪行腹部超声检查。

2 结果
2.1 两组临床资料比较 T2DM合并NAFLD组BMI显著大于T2DM组,而糖尿病病程显著短于T2DM组,差异有统计学意义(P<0.05,表1)。
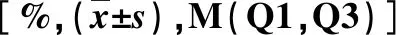
表1 两组临床资料比较
2.2 两组血生化指标比较 T2DM合并NAFLD组血清ALT、AST、GGT、UA、TG和TC均显著大于T2DM组,而血清HDL-C水平则显著低于T2DM组,差异有统计学意义(P<0.05,表2)。
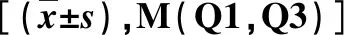
表2 两组血生化指标比较
2.3 两组血细胞参数比较 T2DM合并NAFLD组NLR和PLR均显著高于T2DM组,而淋巴细胞计数则显著低于T2DM组,差异有统计学意义(P<0.05,表3)。
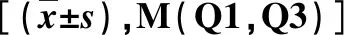
表3 两组血细胞参数比较
2.4 T2DM合并NAFLD的二元Logistic回归分析 以T2DM是否合并NAFLD为因变量,将组间比较有统计学差异的指标作为自变量,采用二元Logistic回归分析,结果显示BMI、NLR和PLR是2型糖尿病合并NAFLD的危险因素(P<0.05,表4)。

表4 T2DM合并NAFLD的危险因素分析
2.5 NLR和PLR评估T2DM合并NAFLD风险的效能 以1-特异度为横坐标,灵敏度为纵坐标绘制ROC曲线,结果显示NLR和PLR预测T2DM合并NAFLD具有一定的应用价值(表5和图1)。

图1 NLR和PLR评估T2DM合并NAFLD的ROC曲线

表5 NLR和PLR评估T2DM合并NAFLD的效能情况
3 讨论
糖尿病作为全球第三大慢性非传染性疾病严重危害着人类的健康。流行病学显示中国NAFLD与T2DM流行趋势相平行[11],两者存在复杂的双向关系。多项研究证实,T2DM人群NAFLD患病率更高,进展为终末期肝病的风险更大[12-15]。同时,NAFLD也参与促进T2DM及其并发症的进展,两者有着共同的病理生理学特征,如IR、氧化应激、脂毒性、肝毒性细胞因子和慢性炎症等[1,12,16,17]。IR是2型糖尿病发病的关键环节。各种原因导致胰岛素促进葡萄糖摄取和利用障碍,机体对胰岛素的敏感性和反应性降低,引起糖、脂代谢紊乱,最终引发各种代谢性疾病。IR主要的作用靶器官是肝脏、脂肪和肌肉组织。对肝脏影响表现为增加肝脏的血清游离脂肪酸,促进肝脏脂肪的沉积和肝细胞变性,形成NAFLD,而NAFLD又因为肝细胞功能障碍加重IR,导致血糖进一步升高。本研究发现T2DM合并NAFLD组BMI、ALT、AST、GGT、TG、TC、UA水平都显著高于单纯T2DM组,而T2DM合并NAFLD组糖尿病病程相对较短,HDL-C水平更低,提示NAFLD可能加促糖尿病的进程,且糖、脂、嘌呤等代谢更加紊乱,肝功能更易受损,与既往研究相符[18,19]。因此,对T2DM患者进行NAFLD常规筛查,积极明确T2DM合并NAFLD的危险因素具有重要的意义。肝活检是评估NAFLD的金标准,但因其系侵入性操作,不易被患者广泛接受,寻求一种简单、可行、低成本的无创评估手段至关重要。
炎症反应在NAFLD的发病过程中发挥着重要的作用。动物实验证实,高脂喂养的NAFLD小鼠肝组织存在大量脂肪浸润及巨噬细胞和中性粒细胞聚集[20]。高WBC、超敏C反应蛋白(hs-CRP)、白介素-6(IL-6)、IL-8和肿瘤坏死因子-α(TNF-α)水平与肝脏脂肪变性的程度和NASH进展密切相关。中性粒细胞增多和淋巴细胞下降是慢性炎症的常见标志,NLR和PLR是反映机体炎症的新型指标,易于通过血常规检查获得,相比于其他标志更为稳定。NLR和PLR异常是炎性细胞失衡的表现,目前多项研究表明NLR和PLR与多种具有慢性炎症反应的疾病,如肿瘤、心血管疾病、呼吸系统疾病和自身免疫性疾病等预后密切相关[5,9]。同时,NLR被证实随着NAFLD患者脂肪变性和纤维化程度增加而上升。NLR能够预测NAFLD患者肝组织炎症程度和纤维化分期,可以作为NASH的间接标记物。NLR在T2DM合并NAFLD患者严重程度方面也具有很好的预测价值。2型糖尿病患者NLR随着NAFLD严重程度加重而增加,是跟踪NAFLD进展的一个良好指标[18]。但当前对于PLR与T2DM合并NAFLD 相关性研究相对较少。对肝癌患者进行的多中心纵向回归性观察研究发现,NAFLD相关肝癌患者糖尿病和代谢综合征患病率更高。当PLR达到或超过150时,NAFLD相关肝癌的总体生存率更低、预后更差。PLR是独立于肝癌巴塞罗那临床(BCLC)分期系统的总生存率的重要预测因子。对200例2型糖尿病合并代谢相关脂肪性肝病(MAFLD)患者开展回顾性研究,结果表明PLR与T2DM合并MAFLD患者肝纤维化有关,是T2DM合并MAFLD患者肝纤维化的独立危险因素。本文探讨了T2DM合并NAFLD人群NLR和PLR的变化,表明NLR、PLR和BMI均是T2DM合并NAFLD的危险因素。经ROC曲线分析显示,NLR和PLR预测T2DM是否合并NAFLD的AUC分别为0.741和0.724,其敏感性分别为64.5%和71.9%,特异性分别为75%和65.4%,提示NLR和PLR对T2DM合并NAFLD具有一定的预测价值。