牙种植中引导骨再生用于口腔修复膜材料的价值分析
2023-11-17李兴宇
李兴宇
( 辽宁省盘锦市中心医院口腔第二诊区口腔修复科, 辽宁 盘锦 124000 )
牙齿是我们身体非常重要的一个部位,但也容易出现各种的问题,创伤性牙齿缺损就是非常常见的问题,进而会对咀嚼、发育、面容、美观等造成不良的影响,创伤性牙齿缺损之所以会形成和龋病、牙外伤、磨损、楔形缺损、酸腐蚀等多个方面原因有关系[1-2]。 多数牙齿缺损是由于龋病造成,龋病是因为细菌对牙齿硬组织造成的损伤,导致出现脱落和有机物分解,从外形上来看牙体硬组织会发生变色,脱钙软化,进而龋洞会形成,如果进一步发展的话,可能会形成牙龈炎、根尖周炎、根尖周脓肿等,严重的还可能会对牙冠造成部分或全部的破坏,形成残冠残根,治疗难度比较大。 牙种植中引导骨再生技术是牙周病中引导组织再生术方法发展过来的,是在牙槽骨缺失部涂抹上一层合成的高分子细胞薄膜,用于保护缺失并促使缺失部骨骼的再造与恢复功能。 从基本原理上来说,人工牙植入并不是真正种植自然牙,它采用现代医学技术为基石,根据一定的科学方法和手段,进行了严谨工程设计,将与人类骨质相容性很高的材质制作为与患者牙根完全吻合的形态,将植骨安放在牙缺失处的牙槽骨内,当人工牙植入完成后,经过了很长的适应期,待人工牙根形态与牙缺失部的牙槽骨紧密契合时,再按照植骨的形态制成烤瓷的牙冠并套镶在其上,以此进行牙齿植入手术。 其基本原理是由于成骨细胞的迁移速率比较缓慢,成纤维细胞和上皮细胞的转化速率也比较快,用膜材料作为一种屏障,可以产生一种比较密闭的生存环境,从而给了植骨一个存活的余地。 而口腔修复膜则能够在骨缺损与软细胞中间,建立一种机械性的生态屏障,从而防止了牙龈结缔组织细胞和上皮细胞流入骨缺损区域,使转化速率较缓慢的成骨细胞先行流入骨缺损区域,从而降低了覆盖材料的压力。 本研究以我院口腔科2018 年2 月—2021 年2 月收治的88 例牙种植患者为研究对象,探讨牙种植中引导骨再生用于口腔修复膜材料的价值分析。 现报告如下。
1 临床资料
1.1 一般资料
选取我院口腔科2018 年2 月—2021 年2 月收治的88 例牙种植患者为研究对象,随机分为钛膜治疗组和海奥口腔修复膜治疗组。 钛膜治疗组44 例,男24 例,女20 例;年龄35 ~69 岁,平均年龄为(53.27 ±18.23)岁;修复前牙23 例,修复磨牙7 例,修复前磨牙14 例。 海奥口腔修复膜治疗组44 例,男29 例,女15 例;年龄20 ~62 岁,平均年龄为(39.16 ±22.69)岁;修复前牙17 例,修复磨牙13 例,修复前磨牙14 例。 2 组基线资料比较差异无统计学意义(P>0.05),具有可比性。 本研究经医院医学伦理委员会批准。 (1)纳入标准:意识清楚,能与医生进行沟通、交流;患者知晓本次研究,签署同意书;符合牙种植指征,骨量缺失,接受牙种植中引导骨再生。 (2)排除标准:临床资料缺失者;心脏存在严重缺陷者;患有糖尿病;经检查患者为过敏体质者;患者意识异常,与医护人员沟通存在障碍;重要组织器官衰竭者;拒绝或是中途参与本次研究者。
1.2 方法
钛膜治疗。 护理人员指导患者采取仰卧体位,进行牙种植中引导骨再生前,嘱咐患者进行生理盐水漱口,以确保口腔卫生干净,无任何残留杂质,然后对口腔进行消炎处理以及局部麻醉,选用钛膜(西安中邦钛生物材料有限公司生产,IG1W4509)。 规格:2.5 cm×2.5 cm[3-4]。 根据患者的患牙缺失的大小形状,确定修复膜的大小,使用设备将患牙缺少部分的牙龈切开,骨粉浸入少量NaCl 溶液中,充分润湿后,将药物覆盖于患牙处,将修复膜置于种植骨处,进行闭合切口缝合,预后予以抗生素预防感染,并在术后7—10 天后,进行缝合线拆除。 海奥口腔修复膜治疗。 选用海奥口腔修复膜[健康苑医药零售有限公司,国食药监械(准)字2011 第3460301号],型号:C3,规格:2 cm ×1.5 cm。 操作步骤同钛膜治疗组。 所有患者进行X 线片拍摄,海奥口腔修复膜治疗牙齿的损害程度、面型和咬合度;用2‰的氯已定溶液进行患者口腔冲洗后将其干燥后,用盐酸利多卡因进行对局部的麻醉。 术前准备。 术前常规行CBCT 检查缺牙区骨量、 邻牙情况及与神经血管的关系,术前查血,常规口服抗生素预防感染,抽取患者静脉血, 通过离心仪器制备CGF 备用。 医护人员做好患者心理准备工作,详细核对患者手术基本信息、麻醉信息等,向患者详细普及钛膜以及海奥口腔修复膜2 种修复材料的优点及缺点,让患者根据自己具体情况选择修复材料,同时告知患者治疗后出现不良反应及注意事项。 术后予以患者头孢类及甲硝唑类药物服用,治疗5 天,同时饭后含漱医用漱口水7 天,10 天到院复查,评估患者牙齿修复情况,做好相关记录。
1.3 观察指标
比较2 组接受牙种植患者治疗前后的患牙修复情况,副作用发生概率(炎症、修复膜暴露、牙周组织红肿),术后1 周骨厚度、植骨厚度,术前后1 周AST(天门冬氨酸氨基转移)、ALT(丙氨酸氨基转移酶)、GLU(血糖)指标。 术后1 周利用游标卡尺测量2 组患者牙种植手术后的骨厚度和植骨厚度。 若牙缺损处有新生骨出现,新生骨与自体骨结合,种植体稳定性好,则判定为手术成功。
1.4 统计学分析
采用SPSS18.0 软件处理,计数资料行χ2检验,采用(n,%)表示;计量资料行t检验,采用(±s)表示。P<0.05差异有统计学意义。
2 结果
2.1 2 组治疗前后患牙修复情况对比
2 组患者治疗后的患牙缺损高度均低于治疗前,且海奥口腔修复膜治疗组治疗后骨患牙缺损高度低于钛膜治疗组(P<0.05)。 见表1。
表1 2 组治疗前后的患牙修复情况对比(±s,°,n=44)

表1 2 组治疗前后的患牙修复情况对比(±s,°,n=44)
组别手术前手术后tP海奥口腔修复膜治疗组 5.24±2.18 2.03±0.74 9.249 0.000钛膜治疗组5.01±1.82 2.35±0.52 9.322 0.000 t 0.5372.347 P 0.5930.021
2.2 2 组副作用发生概率对比
海奥口腔修复膜治疗组患者炎症、修复膜暴露、牙周组织红肿的总副作用发生概率为6.82%,低于钛膜治疗组的22.73%(P<0.05)。 见表2。

表2 2 组副作用发生概率对比(n,%)
2.3 2 组术后1 周骨厚度、植骨厚度对比
海奥口腔修复膜治疗组患者骨厚度、植骨厚度均高于钛膜治疗组(P<0.05)。 见表3。
表3 2 组术后1 周骨厚度、植骨厚度对比(±s,mm)

表3 2 组术后1 周骨厚度、植骨厚度对比(±s,mm)
组别例数骨厚度植骨厚度海奥口腔修复膜治疗组442.593 ±0.0212.343 ±0.018钛膜治疗组442.211 ±0.0132.014 ±0.014 t 102.59595.702 P 0.0000.000
2.4 2 组术前、后1 周AST、ALT、GLU 指标对比
海奥口腔修复膜治疗组与钛膜治疗组术前、后1周AST、ALT、GLU 指标比较差异不显著,均无统计学意义(P>0.05)。 见表4。
表4 2 组术前、后1 周AST、ALT、GLU 指标对比(±s)
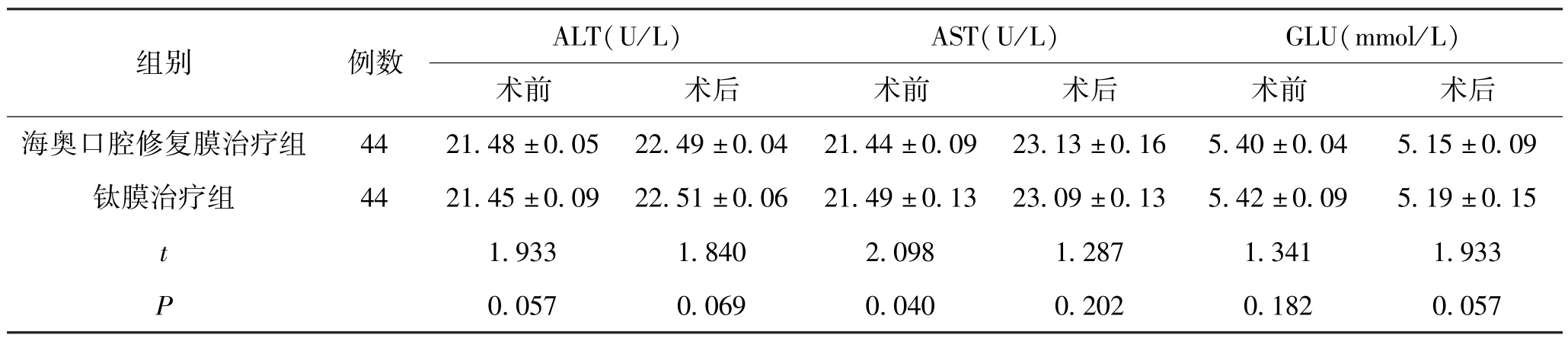
表4 2 组术前、后1 周AST、ALT、GLU 指标对比(±s)
组别例数ALT(U/L)AST(U/L)GLU(mmol/L)术前术后术前术后术前术后海奥口腔修复膜治疗组4421.48 ±0.05 22.49 ±0.04 21.44 ±0.09 23.13 ±0.165.40 ±0.045.15 ±0.09钛膜治疗组4421.45 ±0.09 22.51 ±0.06 21.49 ±0.13 23.09 ±0.135.42 ±0.095.19 ±0.15 t 1.9331.8402.0981.2871.3411.933 P 0.0570.0690.0400.2020.1820.057
3 讨论
口腔种植修复作为一项先进的对牙列缺损以及牙列缺失的修补手段,在目前临床运用中日益普遍。和传统的义齿修补方法比较,口腔种植修复具有不要求伤及邻牙,咀嚼效果好,安全性更高的优势,也给很多选择了传统义齿修补方式却没有取得很好效果的患者带来了一个更高效安全的选择。 在这样的需求背景下,口腔种植经过半个多世纪的研究而逐渐得以发展和成熟。 目前,在不少国家,人们已经开始把口腔种植修复视为牙齿缺失后首选的修补方式,因此口腔植入学也开始变得在口腔医学行业中生机勃勃,飞速发展的分支学科。 牙齿植入完成的另一个先决条件,便是要确保在种植体植入区有充足的牙槽骨。 常规的牙齿植入体需要的基本解剖条件是:牙槽突高度应超过10 mm,长度应超过5 mm。足够的骨重量和发育完善的骨骼,不但可以使植入体达到最合适的植入部位,还可以为美观的软组织外形提供足够支持。 但由于牙周炎所造成的牙齿丧失,常常伴随着牙槽骨的严重吸收;而非牙周炎所引起牙后骨的吸收,又可以造成骨重量缺失。 骨量变化缺陷使植入体无法充分的与骨结合,最后造成植入失败。 自然牙齿完全缺失后,牙槽嵴仍会继续不断地进行吸收,因此为不可逆性现象,一般种植时机为待缺牙创口愈合3 个月后植入种植体,但牙槽骨吸收导致种植区骨量不足影响种植修复的效果和成功率。 导致患者造成创伤性牙齿缺损的原因,是由于外界冷空气的吸收导致骨骼组织缺失,或是常见的龋齿、牙周病都可能会造成牙齿的缺失以及牙列缺失,如果不及早予以修补,则会导致邻牙的移位或偏斜,对合牙的伸长,咬合关系,甚至是颞下颌关节的功能紊乱,从而形成部分牙槽骨过小或是缺失,所以经常在牙种植过程中出现牙齿穿孔现象[5-6]。 它不但直接影响患者的外貌、语言和咀嚼功能,也同时对患者的工作、生活和身心健康构成直接影响。 因此,牙齿修复成为解决这些问题的关键。 现如今,随着口腔学发展以及研究,表面将修复膜材料应用于牙齿缺失部位,可有效促进骨细胞再生,并且为临床口腔科修复创伤性牙齿缺提供较为新颖的思路。 一个良好的屏障膜的设计应当具有以下几个标准:(1)优异的生物学兼容性。 修复膜不但要具备良好的生物学兼容性及组织细胞亲和性,还要不会对周围组织造成一定程度上的影响;应用在人体中可长期保存,并且不对机体产生异常反应以及引起炎症。 (2)稳固的成骨空间环境。 修复膜应该具备良好的支持力度为骨再生创造一个良好的生长环境;具有适当的延伸性,可满足各种功能重构所要求的特殊的几何造型;具有适度的刚性,可以代替自然牙齿进行咀嚼、咬合等工作,承担来自外界的压力。 (3)良好的屏障封闭。 屏障膜应具备良好的空间屏障封闭,以避免周围纤维组织细胞的形成和细胞入侵。 (4)较好的通透性。 屏障膜所具备的多孔隙,为细胞成长发育过程中所需要营养成分以及生物活性材料等,使得软组织和骨组织得以恢复,但这种孔隙不得不阻碍结缔组织细胞、牙龈成纤维细胞和上皮细胞透过。 (5)较强的临床可操作性及较好的贴合性。 修复膜可以完美覆盖在缺失部位,并且不会影响到相邻骨骼表面。 早期口腔修复膜选择不可吸收性膜,钛膜,能够为患者牙齿缺失部位形成一个机械屏障,保护周围组织,为骨再生创造良好的生长的环境,提供足够的成长时间,具备较强的硬度,有足够的支撑力,同时操作简单,可根据牙齿缺失部位的大小、类型来明确钛膜在体内存在时间。 但是该修复膜最大缺点是必须采取2 次手术,不仅增加患者痛苦,同时又因为组织相容性不好,很容易引起诸多不良反应,如皮下黏膜创口的破裂、膜的外露和伤口感染等风险,从而影响骨的形成。 海奥口腔修复膜为生物制品,它的制作材料均采取安全可靠的无任何添加化学药剂,将哺乳动物的皮肤经过一系列精密的操作制作成的口腔修复膜,胶原蛋白为其主要成分,具有可自主降解的能力,对患者无任何伤害;海奥可影响细胞形态结构等作用,从而调节细胞以及引导细胞与血管进行有效的融合,促使坏死组织的重建以及再生。 另外,该产品由于人体无任何炎症以及副作用反应,并且具有良好的力学性能,富有弹性,可塑性强,可进行任何裁剪,以及手术操作简单、使用方便。 本研究显示,2 组患者治疗后的患牙缺损高度均低于治疗前,且海奥口腔修复膜治疗组治疗后骨患牙缺损高度低于钛膜治疗组(P<0.05);海奥口腔修复膜治疗组患者炎症、修复膜暴露、牙周组织红肿的总副作用发生概率为6.82%,低于钛膜治疗组的22.73%(P<0.05)。 说明采用海奥口腔修复膜材料具有众多优势:牙种植引导骨再生是指在患牙缺失部位进行均匀覆盖高分子保护膜,促使软组织缓慢生长,形成纤维细胞在牙槽骨中形成一个密闭的空间,保护骨细胞安全生长,促使这一区域的骨组织的修复以及生长。 同时修复膜可以降低牙龈出血概率,降低修复膜覆盖压力。 此外,将患牙缺失的部位和软组织进行有效的区分,形成一个安全可靠的空间,确保软组织再生环境不受任何外界影响,从而促进骨再生能力,增加骨量。 在以往的牙种植中引导骨采用钛膜修复材料,虽然具有一定的治疗效果,但是术后容易产生各种副作用,由于钛膜是一种金属材料,导热性更高,隔热性能不好,可能造成对冷热反应敏感;另外可能会造成患者牙龈肿痛;这种金属材料也会影响以后做各种医学检查,如进行CT 或是核磁检查,会呈现伪影,造成诊断干扰;另外钛网的拉伸程度、稳定性、弹性等也都有较大差距[7-8]。 因此,经过临床研究发现采用海奥口腔修复膜引导骨再生效果显著,它是一种生物制品,并且不具有任何化学物质的高分子材料,在患者体内安全可靠,具有自主降低作用,任何残留物质;海奥口腔修复膜具有可调节,塑性的作用,有效促进血管化和上皮形成。另外,该产品还具有有一定的弹性,质地柔软,可以随意剪切和缝合。 海奥口腔修复膜治疗组患者骨厚度、植骨厚度均高于钛膜治疗组(P<0.05)。 近年来,在临床治疗上多以钛膜为口腔修复膜,因为钛膜有较好的保护功能,为不吸收膜材料,钛膜材质较坚固,有很大的抗力和防护空间功能,对植骨的正常生长有着极大的帮助,可有效维护植骨的正常发育。但由于钛膜用作牙齿植入引导骨再生材料后,由于其组织的表层并无明显空隙,影响了人体内血浆流进入植骨区,从而限制了植骨在正常血流中吸收养分,从而降低患者的康复效率。 而海奥口腔修复膜由于采用了双层的胶原膜结构,降解期限较长,不但具备较强的隔离细胞作用,同时对血液凝块也能发挥很好的固定功能,其主要原因是因为软骨组织和海奥口腔修复膜接触的致密层既可保证细胞正常进入缺损区域内,还可有效提高空间的稳定性,在促进植骨生长发育的同时也对其具有一定防护功能[9-10]。 另外,海奥口腔修复膜中还存在多孔层,多孔层能与骨结构紧密相接触,可接纳部分血流,这部分血流能有效地流入植骨生长区域,供应了植骨正常生长发育所必须的养分,并促进新生骨结构和细胞层相互贴合,进而实现新生骨与自体骨的充分贴合,以保障了新生骨和自体骨融合后的顺利生长发育[11-12]。 而且海奥口腔修复膜不含有害的化学交联剂,对骨细胞生长安全、无影响,其降解物质也无对细胞毒性影响,因此尤其适用于牙缺失患者牙植入及引导骨再生术。 通过这一研究成果的证实,海奥口腔修补膜能够将细菌层和新生骨结构紧闭贴合,提高了植骨的生长速率,故能够使新生骨和自体骨骼融合而牢固。 海奥口腔修复膜治疗组与钛膜治疗组术前、后1 周AST、ALT、GLU 指标比较差异不显著,均无统计学意义(P>0.05)。 通过这一研究可知采取钛膜、海奥口腔修复膜具有能改善AST、ALT、GLU 指标。
综上所述,采用新型胶原蛋白口腔修复膜材料治疗牙种植中引导骨再生临床效果显著,有利于提升修复成功率,减少炎症、修复膜暴露、牙周组织红肿的不良反应发生率,改善患者骨厚度、植骨厚度,值得推广和应用。
