非小细胞肺癌一线免疫治疗的药物经济学研究综述
2023-11-16吴昌金李汶檀陶红宇章溪妍宋若萌王凯歌蔡源益
吴昌金,李汶檀,陶红宇,章溪妍,辛 雨,宋若萌,王凯歌,左 玲,蔡源益,惠 文
1中国医科大学健康管理学院,辽宁沈阳,110122;2中国医学科学院医药生物技术研究所,北京,100050;3四川大学华西医院科技部,四川成都,610041;4四川大学华西医院呼吸与危重症医学科,四川成都,610041;5四川大学华西医院门诊部全程管理中心,四川成都,610041
肺癌是全球死亡率最高的癌症[1]。非小细胞肺癌(non-small cell lung cancer,NSCLC)是最常见的病理分型,约占全部肺癌的85%[2]。由于NSCLC早期症状不明显,50%-70%的患者在确诊时已为晚期肺癌,采用传统化疗方案的总生存期(overall survival, OS)不足1年,治疗效果不佳[3]。随着肿瘤免疫治疗的深入研究和临床应用,与传统放化疗相比,免疫药物治疗显著地延长了患者的无进展生存期(progression-free survival, PFS)和OS,同时能降低治疗相关不良反应的发生风险,成为国内外晚期NSCLC一线治疗方案[4]。然而,免疫药物的创新程度高、临床急需以及药物可替代性弱等因素,导致免疫药物价格昂贵,支出预算占比高。因此,医疗服务购买方、医疗机构和医生等决策者在实际选择免疫药物时不仅需要考虑药物本身的安全性和有效性,同时需兼顾经济性。
药物经济学研究采用一系列评价方法比较和分析不同方案的经济成本和健康产出,以期用较低的成本实现医疗保健收益的最大化[5]。近些年,随着肿瘤免疫药物的临床疗效不断被证实,相关药物纳入医保报销目录以及药品采购目录的决策需求增加,药物经济学研究也随之增加。然而,药物经济学研究在研究角度、模型、参数来源途径和敏感性分析等方面的选择和设置,均会影响结果的真实性和可靠性。据研究,国内60%以上的药物经济学研究质量欠佳,难以直接指导决策[6-7]。既往研究纳入的免疫药物数量有限,最多仅纳入4种,未能展现NSCLC免疫治疗的药物经济学研究全貌。同时,由于伊匹木单抗、卡瑞利珠单抗、西米普利单抗和信迪利单抗等新兴免疫药物的涌现,亟需更新现有系统评价证据。并且,既往研究在开展质量评价时,往往采用报告质量评价工具,而非方法学质量评价工具,造成质量评价结果存在一定偏倚[8-11]。鉴于此,本研究在更全面、系统检索国内外免疫药物一线治疗NSCLC的药物经济学研究的基础上,使用方法学质量评价工具,对比和总结国内外现有研究的主要特征和方法学局限性,为我国研究人员开展相关药物经济学研究以及决策者利用相关研究证据提供参考。
1 资料来源与方法
1.1 检索策略
检索PubMed、Embase、Cochrane、Health Technology Assessment Database、National Health Service Economic Evaluation Database等英文数据库,以及中国生物医学文献服务系统、中国知网、万方和维普等中文数据库,检索时限为建库至2022年8月24日。采用主题词和自由词结合的方式进行检索,检索词包括非小细胞肺癌、免疫治疗、免疫药物、免疫检查点抑制剂、成本-效果分析、成本-效用分析、卫生经济评价、药物经济学等。
文献纳入标准:研究对象为NSCLC首次治疗患者;干预措施或对照措施包含一线免疫药物治疗;主要结局指标包含成本、质量调整生命年(quality-adjusted life years,QALYs)、增量成本效果比(incremental cost-effectiveness ratio,ICER);研究设计为成本-效果分析和成本-效用分析。
文献排除标准:研究设计仅为成本-效益分析、成本分析或预算影响分析;重复发表文献、无全文或未公开发表文献;摘要、个案报告、综述、评论、学位论文等文献;非中、英文文献。
1.2 文献筛选和数据提取
依据纳入和排除标准分别进行题目和摘要、全文筛选。提取纳入研究的基本情况和药物经济学评价内容(研究角度、成本分类、贴现率等)。以上过程均由4名研究者分成两组背靠背独立进行,若遇分歧则通过协商或由第三方判断后达成一致。
1.3 质量评价
由4名研究者分成两组独立使用卫生经济学研究质量评价量表(quality of health economic studies, QHES)进行质量评价[12],若遇分歧则通过协商或由第三方判断后达成一致。QHES量表根据文献的目的、方法、结果、讨论、资金来源等方面逐一判断,完全符合标准判断为“是”,否则为“否”,根据每个条目所占的相对比例赋值为百分制得到最终分数。根据分值将研究质量划分为4个等级:极低质量(0-24分)、低质量(25-49分)、中等质量(50-74分)和高质量(75-100分)[13]。
2 结果
2.1 文献检索结果
初检相关文献1206篇,经逐层筛选后,最终纳入61篇文献,其中10篇中文文献和51篇英文文献。文献检索及筛选结果见图1,纳入的文献见表1。

表1 纳入研究及参考文献
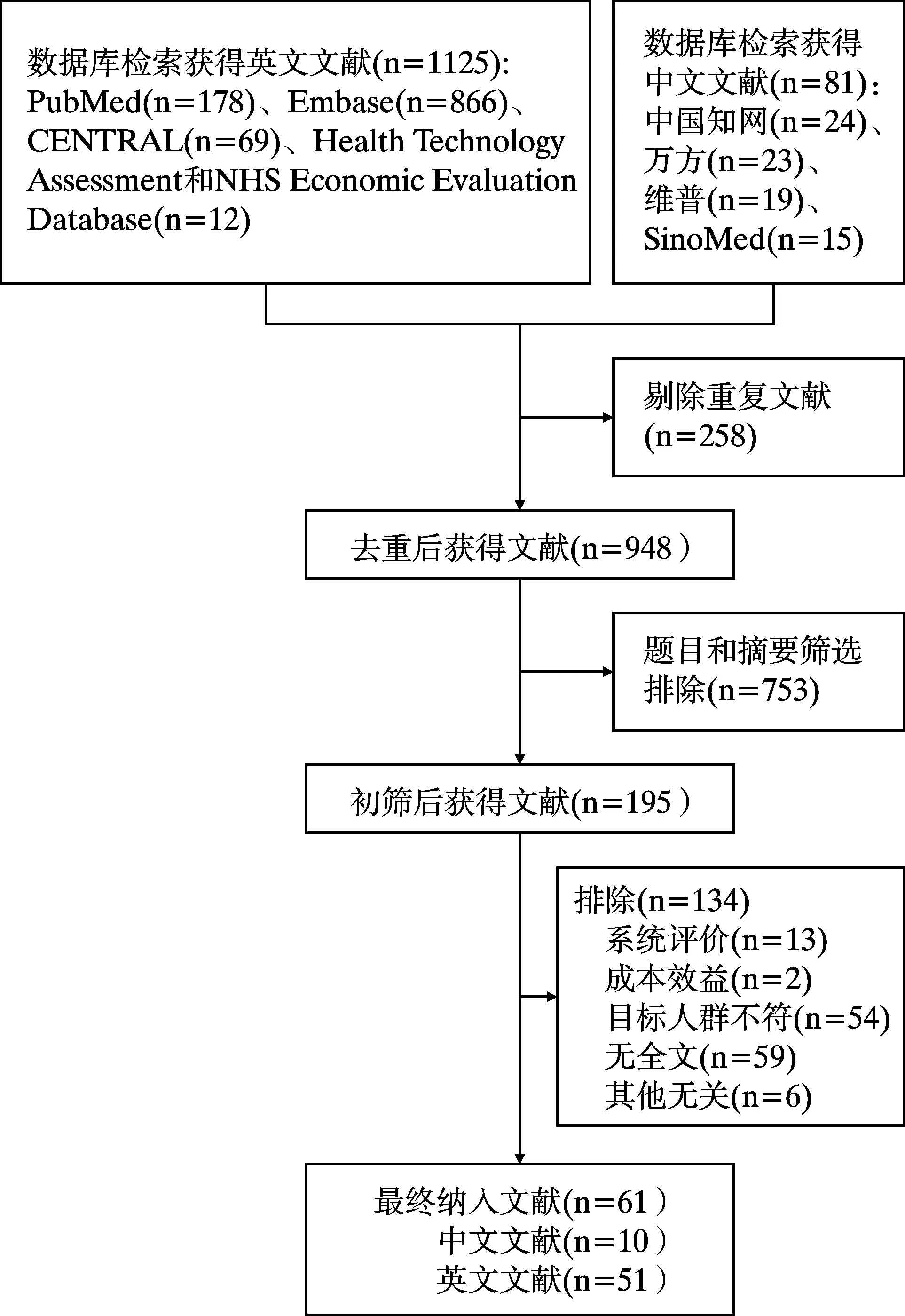
图1 文献检索及筛选结果
2.2 纳入文献基本特征
纳入文献的发表时间为2017-2022年,且呈现逐年递增趋势。从治疗方案的选择上看,31篇(50.8%)文献为免疫药物单用方案对比化疗方案,28篇(45.9%)文献为免疫药物联合化疗方案对比化疗方案。从免疫药物的纳入情况上看,帕博利珠单抗的研究最多(n=32,52.5%),其次是阿替利珠单抗(n=12,19.7%)和纳武利尤单抗(n=11,18.0%)。所有纳入文献均进行了成本-效用分析,其中1篇(10%)中文文献和23篇(45.1%)英文文献同时进行了成本-效果分析。成本-效果分析均采用生命年(life years, LY)作为临床结局指标。见表2。

表2 纳入文献部分内容情况(篇,%)
2.3 药物经济学研究的研究角度及成本
从研究的国别来看,中文文献全部基于中国单一视角。英文文献以美国(n=26,50.9%)视角最多,其次是中国(n=14, 27.4%)视角。最常用的评价角度是卫生体系角度(n=24,39.3%)和医疗保障支付方角度(n=24,39.3%),其次是医疗机构角度(n=7,11.5%),全社会角度(n=4,6.6%)和患者角度(n=1,1.6%)。80%的中文文献采用卫生体系角度。
98.4%的研究测算了直接医疗成本,主要涉及药品费、药品管理费、疾病管理费、不良反应处置费和临终关怀费等。在基于全社会视角的4篇(6.6%)文献中,仅1篇(25%)文献计算了直接非医疗成本(含交通费、食宿费等)和间接成本(因疾病造成的劳动时间和生产率损失等)。
2.4 药物经济学研究的模型设置
所有研究均使用模型进行了长期模拟。马尔科夫(Markov)模型是最常用的模型(n=39,63.9%),其中6篇(9.8%)文献同时使用决策树和Markov模型。20篇(32.8%)文献使用了分区生存(partitioned survival, PS)模型,2篇(3.3%)文献采用了微观模拟模型。
最常用的健康状态为三状态,即疾病无进展期,疾病进展期和死亡。54篇(88.5%)文献使用了经典三状态建立模型,其中中文文献全部使用三状态模型。5篇(8.2%)文献在三状态的基础上进行了细化,其中4篇(6.6%)文献将PFS状态细化为稳定状态、因毒副反应暂停一线治疗而接受二线治疗状态;2篇(3.3%)文献增加了健康终末期的最佳支持治疗状态。
42篇(68.9%)文献报告了模型模拟的研究时限,其中18篇(29.5%)为20年,16篇(26.2%)为10年,19篇(31.1%)文献未明确具体研究时限。在循环周期的设定上,41篇(67.2%)文献使用3周作为模型的循环周期。
2.5 药物经济学研究的模型参数设定
2.5.1 效果参数来源。纳入研究均为基于模型的药物经济学评价,疗效数据均来自于已发表的大型临床随机对照试验(randomized controlled trials, RCTs),主要结局指标为PFS和OS。除此之外,6篇(9.8%)文献在RCTs的基础上,利用了既有数据库等真实世界数据(real world data, RWD)对临近死亡阶段的疗效数据进行了补充,2篇(3.3%)研究使用数据库对长期效果进行验证。
2.5.2 参数模拟。在使用临床试验的生存曲线重建患者个体疗效数据时,54篇(88.5%)文献清晰报告了拟合生存曲线的参数分布,其中42篇(68.9%)报告了最佳参数拟合的判断方法,常用的方法依次为赤池信息准则(n=42,68.9%)、贝叶斯信息准则(n=26,42.6%)和视觉判断(n=23,37.7%)。其中,19篇(31.1%)同时使用以上3种方法,12篇(19.6%)使用以上两种方法判断最佳拟合的参数分布。
2.5.3 健康效用值来源。46篇(75.4%)文献的健康效用值来源于已发表的药物经济学评价或横断面研究,15篇(24.6%)来源于临床试验。此外,由于肿瘤药物的副作用,3级以上的不良反应会影响效用值,26篇(42.6%)文献报告了不良反应的负效用值,且均来自于已发表的文献,其中以引用NSCLC效用值的国际多中心研究结果最多(n=20,76.9%)。
2.6 不确定性分析
20篇(32.8%)文献同时进行了敏感性分析和情境分析。57篇(93.4%)进行了确定型和概率敏感性分析,3篇(4.9%)未进行概率敏感性分析。在使用确定型敏感性分析的文献中,以单因素分析为主(n=60,98.4%)。概率敏感性分析以蒙特卡洛模拟为主(n=58,95.1%)。
2.7 研究质量评价
使用QHES工具进行研究质量评价,最高95分,最低45分,平均74.3分。其中,中文文献得分范围为45-82分,平均60.1分;英文文献得分范围为53-95分,平均77.0分。75-100分高质量研究共有28篇(45.9%),其中中文文献1篇,英文文献27篇。其余33篇文献(54.1%)均为中低质量。从各条目得分情况来看,所有纳入研究在研究目的、不确定性分析、增量分析、结果测量和研究结论等条目中均获得高分,而在研究角度及选择原因、模型假设及验证和偏倚大小及方向等条目中得分较低,分别仅有1篇(1.6%),3篇(4.9%)和1篇(1.6%)文献获得高分。与英文文献相比,中文文献在模型结构及方法条目中普遍得分较低,仅1篇(1.6%)获得高分。研究质量评价结果见图2。
3 讨论
3.1 NSCLC免疫药物经济学研究的成本分类需要与研究角度对应
研究角度是药物经济学评价方法的基本要点之一。《中国药物经济学评价指南导读2022》推荐采用全社会角度和卫生体系角度进行评价,从社会福利的观点出发,最理想的药物经济学评价角度是全社会角度[14]。英国国家健康与临床卓越研究所、加拿大药品和卫生技术评估机构等机构推荐采用医疗保障支付方和全社会两个角度进行评价[15]。然而,在本研究纳入的文献中,仅1篇采用了两种研究角度进行分析。此外,成本的确认范围需要和选择的研究角度一致。本研究发现,4篇从社会角度开展的药物经济学研究中,仅1篇分析了全社会角度下的直接非医疗成本和间接成本,其余均只计算了直接医疗成本。直接非医疗成本是指患者因寻求医疗服务而直接消耗的医疗资源以外的资源,例如营养费、交通食宿费等[14]。尽管与直接医疗费用相比,直接非医疗成本可能在疾病经济负担中占比相对较小,但是由于新兴的免疫、靶向等肿瘤治疗手段延长了患者的预期寿命,患者需要增加周期性随访治疗。因此,患者及家属将负担频繁治疗活动相关的大量直接非医疗成本[16-17]。此外,间接成本是指疾病、伤残或死亡造成的患者及其家庭的劳动时间及生产力的损失[14]。据研究,生产力损失带来的成本可能会超过直接医疗成本[18-19]。通过纳入间接成本,可以更加全面地分析非小细胞肺癌对患者家属和整个社会带来的影响。因此,研究角度与成本界定的不一致,势必导致研究结果的真实性不足。
3.2 NSCLC免疫药物经济学评价的效果有待真实世界研究进一步验证
药物经济学评价推荐使用QALYs作为效果指标,该指标需要结合患者生存时间和健康效用值来确定。本研究纳入的NSCLC免疫药物经济学研究文献的疗效数据虽然均来自于RCTs或既有数据库,但仍为基于二次文献数据的药物经济学研究,与基于个体水平数据的药物经济学研究在纳排标准、数据分析方法、疾病研究的选择、成本的评估范围、时间范围偏差等方面具有显著差别[20]。一般而言,基于个体水平数据的药物经济学临床疗效数据可以通过RCTs或者真实世界研究两种方式获得。真实世界研究通过收集患者日常诊疗环境下的数据,可以有效弥补RCTs纳排标准严格、随访周期短等局限性,同时能够避免模拟RCTs生存曲线获得长期疗效数据时带来的潜在不确定性,成为未来基于个体水平数据的药物经济学研究的主要数据来源[21]。效用值反映了患者对健康结果的偏好程度。本研究纳入文献的效用值主要为直接引用Nafees等人的研究结果,该研究采用健康效用值直接测量法中的时间权衡法,调查了中国、英国和澳大利亚等国转移性NSCLC患者一线化疗后的健康效用值,便于不同国家间效用值的比较[22]。然而,由于每个国家只纳入约75例自愿参加研究的患者,样本代表性较差且具有选择偏倚。因此,该研究结果运用至单一国家角度的药物经济学研究时应该谨慎。2018年,我国学者报告了基于232例NSCLC本土人群的健康效用值[23],建议在进行中国角度的药物经济学研究时,对以上两项健康效用值结果进行敏感性分析,减少研究结果的偏差。
3.3 NSCLC免疫药物经济学评价模型的合理性和透明度有待提升
在纳入的文献中,NSCLC免疫药物经济学研究的长期模拟主要采用Markov模型和PS模型两种模型,其中Markov模型的使用率高于PS模型。Markov模型能够反映疾病的发生发展过程,不良反应等多个状态,但需要设定不同状态的转移概率,而这种概率实际上会随着时间发生变化,在实际估计模型时,若使用固定概率会对结果和结论产生偏差[24]。相较于Markov模型,PS模型不需要转移概率因而计算更简便,但是过分依赖生存曲线,导致在预测时可能产生误差,因为PFS和OS曲线实际上并不是相互独立的[25]。研究中,对于选择Markov模型还是PS模型除了需要考虑不同模型对结果的影响外,还需要考虑模型与研究疾病的适配度,疗效数据的成熟度等方面因素。PS模型相较于Markov模型更能够解释临床试验的常用终点指标(例如OS、PFS),然而当需要考虑疾病复发、转移等更为复杂的情况或数据完整度不高时,选择Markov模型更为恰当,但同时需要考虑是否能得到合理的转移概率数据[26]。
模型结构由研究目的和干预方案共同决定。过于简单的模型可能失去建模的有效性,因为损失了现实必须考虑的因素,而复杂的模型又会因构建过程繁琐、理解分析困难等导致难以获取相关参数或者科学性较弱而难以开展相应研究[27]。本研究发现5项研究在经典三状态(无进展生存期、疾病进展期和死亡)的基础上增加了停止治疗、进展方案治疗等状态。尽管这些研究结合研究目的和实际疾病进展情况对经典模型结构进行了优化,但是文中仅对增加的状态进行了简单描述,证据使用者难以判断模型是否正确。构建模型时应组织相关领域专家和研究者对模型的表面效度、内部效度、外部效度、交叉效度和预测效度进行相关验证,确保模型特别是不同于某领域经典模型的可靠性[28]。
本研究尚存在一定的局限。①QHES工具条目的评价以“是”“否”为评价结果,并且研究者尚未提供对每一条目权威的解读,评价者在使用时会带有一定的主观性。虽然本研究在开展质量评价之前对评价者进行了统一培训,但仍难以避免评价者由于对各条目理解的差异而导致评价结果的偏差。②本研究只纳入了公开发表的期刊文献,其他诸如加拿大药品和卫生技术评估机构等部门发表的药物经济学研究报告并未纳入,使结果具有一定的偏倚。今后,可进一步开展对药物经济学研究报告的方法学质量评价以弥补该局限性。③本研究未纳入其他语言的研究,研究结果可能存在一定偏倚。
综上所述,NSCLC免疫药物的经济学评价是药物经济学应用的重要领域之一,在我国医保药品目录管理、医院药品采购及成本管理以及临床合理用药等方面发挥了积极的决策支持作用。然而,从全球现有的NSCLC免疫药物经济学方法学质量来看,总体上仍有较大的提升空间。本研究建议今后研究可主要从以下3个方面加以改进。第一,目前对于NSCLC长期疗效数据获得的主流方法是模拟RCTs的生存曲线,尽管在模拟过程中使用了相应的方法验证模拟后数据的可靠性,但使用RWD研究结果进一步验证模拟的长期疗效能够增加结果的可靠性。第二,模型的稳定性是基于模型的药物经济学评价的重要方法学之一。在使用该领域非经典评价模型时应该对模型进行相应验证。第三,保持研究角度与成本分类的一致性。根据不同的决策需求,药物经济学评价的目的不同,研究角度亦不相同。无论采用何种角度,均应该保证研究角度与成本分类一致。
