矫正胎龄32周早产儿非营养性吸吮现状及其影响因素
2023-11-15魏海霞江逊谢小敏刘金媛高雅王俏艳
魏海霞,江逊,谢小敏,刘金媛,高雅,王俏艳
(空军军医大学附属第二附属医院 儿科,陕西 西安 710038)
随着围生医学发展及监护技术水平的提高,越来越多的小胎龄早产儿得到有效救治[1]。胎龄越小的早产儿发生喂养问题的比例越高[2],故对于胎龄较小的早产儿,常采取先行肠外营养和鼻饲喂养,再逐渐过渡至经口喂养的策略。有研究[3]表明,在早产儿矫正胎龄32周时,开始向经口喂养过渡安全性较高。而早产儿成功经口喂养的前提是其具备良好的吸吮功能。非营养性吸吮干预能增强早产儿吸吮能力,提高其吸吮-吞咽-呼吸协调性,故在经口喂养前,临床上常采用非营养性吸吮干预[4]。由于缺少非营养性吸吮参数监测仪器,以往国内主要采用量表进行评估[5],存在一定的主观性;且目前针对早产儿非营养性吸吮功能影响因素的研究较少。故本研究借助生理参数诱发仪器所提供的非营养性吸吮参数,评估矫正胎龄32周早产儿非营养性吸吮现状,并探讨其影响因素,以期为早产儿非营养性吸吮干预方案的制订提供参考。
1 对象与方法
1.1 研究对象 2021年10月至2022年9月,采用便利抽样法选取在某院儿科新生儿病区治疗的矫正胎龄32周早产儿为研究对象。纳入标准:(1)出生胎龄<32周;(2)出生24 h内入院;(3)矫正胎龄为32周;(4)父母自愿配合本研究,并签署知情同意。排除标准:(1)在矫正胎龄32周时无法进行非营养性吸吮;(2)非营养性吸吮时出现血氧饱和度下降或者呼吸暂停等生命体征不稳定的情况;(3)因其他疾病因素或手术治疗需长期禁食者;(4)在矫正胎龄32周前转院或者死亡者。本研究经本院医学伦理委员会批准(TDLL-第202305-04号)。样本量计算:多元线性回归分析要求样本量为纳入回归方程自变量数量的5~10倍[6],本研究共有12个自变量拟纳入研究,考虑存在20%的无效样本,故应纳入75~150例,本研究最后纳入样本163例。
1.2 方法
1.2.1 研究工具
1.2.1.1 一般情况调查表 自行编制,包括性别、是否为超早产儿、矫正胎龄32周时体质量、出生时是否窒息、是否为试管婴儿、生产方式、是否接受口腔运动干预、是否接受袋鼠式护理。超早产儿是指出生胎龄不足28周的早产儿;出生时窒息以2016版《新生儿窒息诊断的专家共识》[7]中的诊断和分级标准评估。轻度窒息指1 min或5 min Apgar评分≤7分,伴脐动脉血pH值<7.2;重度窒息指1 min Apgar评分≤3分或5 min Apgar评分≤5分,伴脐动脉血pH值<7.0。
1.2.1.2 生理参数诱发仪 采用生理参数诱发仪(西安汇智医疗集团有限公司研发,型号SYZ-30)采集非营养性吸吮参数。
1.2.2 资料收集方法
1.2.2.1 基本资料收集 早产儿入组后,责任护士在向早产儿家长说明研究目的、意义并征得其知情同意后,发放问卷。共发放问卷178份,回收有效问卷163份,有效回收率为91.57%。
1.2.2.2 非营养性吸吮相关参数收集 由2名经过仪器生产厂家技术操作培训,并可独立熟练进行操作的专科护士为早产儿进行床旁监测。由于喂奶后体力减弱可能会导致早产儿吮吸动作难以诱发和(或)稳定性较差,故将监测时机设置为喂奶前15 min内;为减小参数数据误差,将监测时长设置为该仪器最大监测时长2 min。专科护士将专用的测压奶嘴置入早产儿的口内,引发其吸吮动作,持续2 min,通过连接的生理参数诱发诊断系统得到非营养性吸吮参数,包括平均吸吮压力、吸吮持续时间、吸吮频率。平均吸吮压力越大,吸吮持续时间越长,吸吮频率越高,则代表早产儿的吸吮能力越好。同时,观察早产儿状态并记录非营养性吸吮时采用的体位、是否处于哭闹状态、吸氧状态及睡眠质量。吸氧状态分为3级,1级为无插管史,用氧时长0~4 d;2级为需气管插管和/或用氧时长5~7 d;3级为需气管插管和/或用氧时长超过7 d[8]。睡眠质量标准:早产儿接受喂养后表现出满足、满意等状态且能在喂奶后15 min之内入眠,睡眠中面部表情正常、平静,呼吸情况正常且两次喂奶之间能够保持安静睡眠状态,睡眠质量为“优”;早产儿接受喂养后表现出未满足、未满意等状态,偶尔有哭闹不安,在喝奶后的15 min以后入睡或是需在护理人员安抚下才能入眠,睡眠情况无异常且呼吸情况正常,睡眠质量为“良”;早产儿接受喂养后仍然保持哭闹难以入睡,睡眠质量为“差”[9],由2名专科护士分别对同一早产儿进行睡眠质量评估,结果不一致时,由病区护士长进行核查评估。
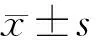
2 结果
2.1 早产儿一般特征及非营养性吸吮参数 163例早产儿中,男92例、女71例;出生胎龄26~31+6周,平均29+6[(28+3,30+6)]周;超早产儿37例、非超早产儿126例;出生时无窒息63例、轻度窒息79例、重度窒息21例;试管婴儿28例、非试管婴儿135例;顺产97例、剖宫产66例;接受袋鼠式护理35例、不接受袋鼠式护理128例;处于哭闹状态111例、非哭闹状态52例;睡眠质量差26例、良106例、优31例,其他见表1。早产儿监测2 min的平均吸吮压力(6.23±1.19)kPa,吸吮动作持续(35.01±8.24)s,吸吮频率(18.60±5.68)次/min。
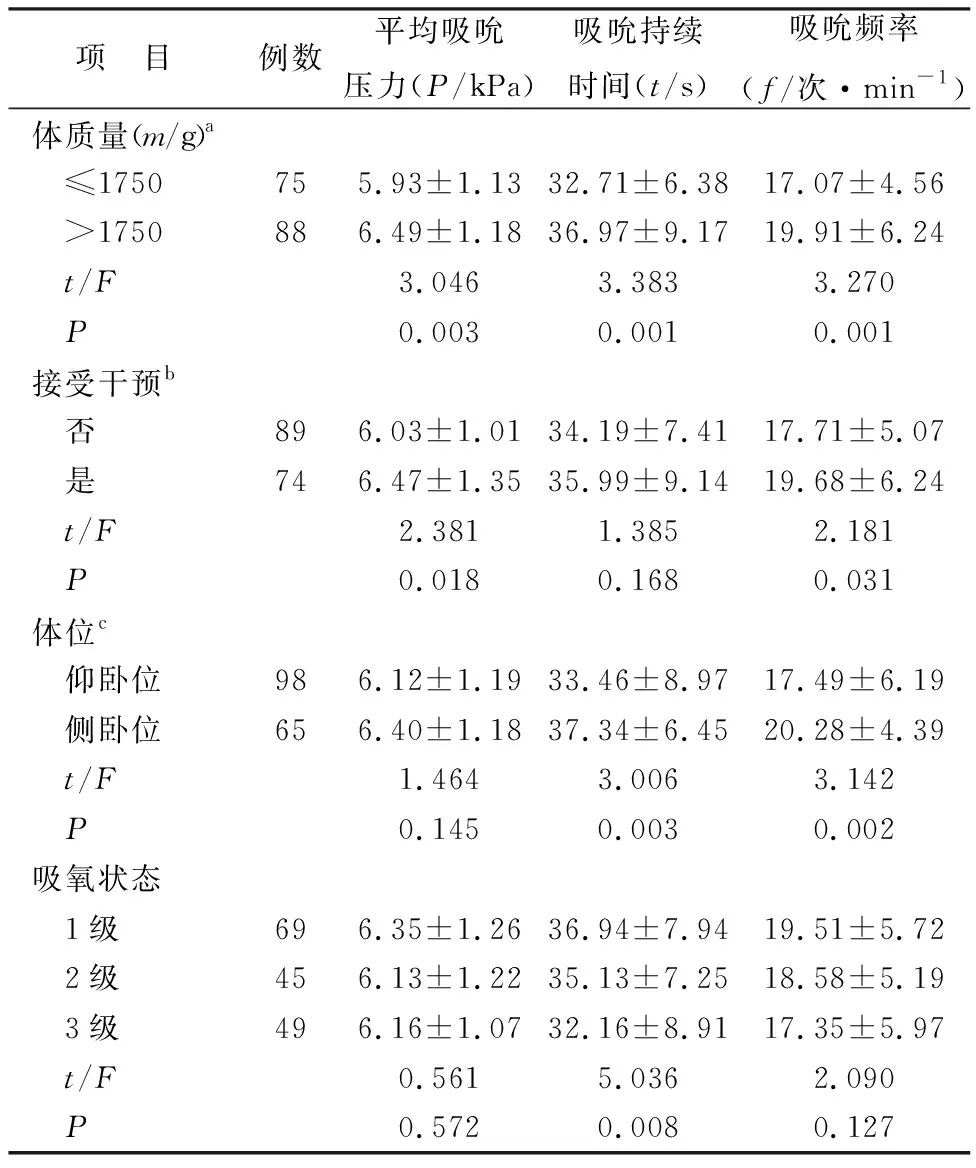
表1 矫正胎龄32周早产儿非营养性吸吮的单因素分析(n=163)
2.2 矫正胎龄32周早产儿非营养性吸吮的单因素分析 不同体质量(矫正胎龄32周时)、是否接受口腔运动干预的早产儿,其平均吸吮压力差异均有统计学意义(均P<0.05)。不同体质量(矫正胎龄32周时)、非营养性吸吮时采用的体位、处于不同吸氧状态的早产儿,其吸吮持续时间差异均有统计学意义(均P<0.05);不同体质量(矫正胎龄32周时)、是否接受口腔运动干预及非营养性吸吮时采用体位的早产儿,其吸吮频率差异均有统计学意义(均P<0.05)。本研究仅列出有意义项目,见表1。
2.3 非营养性吸吮参数影响因素的多元线性回归分析 分别以平均吸吮压力、吸吮持续时间、吸吮频率为因变量,以单因素分析有统计学差异的矫正胎龄32周时体质量、是否接受口腔运动干预、非营养性吸吮时采用的体位、吸氧状态为自变量,进行多元线性回归分析。结果显示,体质量(矫正胎龄32周时)、接受口腔运动干预是平均吸吮压力的影响因素(均P<0.05);体质量(矫正胎龄32周时)、非营养性吸吮时体位以及吸氧状态是吸吮持续时间的影响因素(均P<0.05)。体质量(矫正胎龄32周时)、接受口腔运动干预以及非营养性吸吮时体位是吸吮频率的影响因素(均P<0.05),见表2。
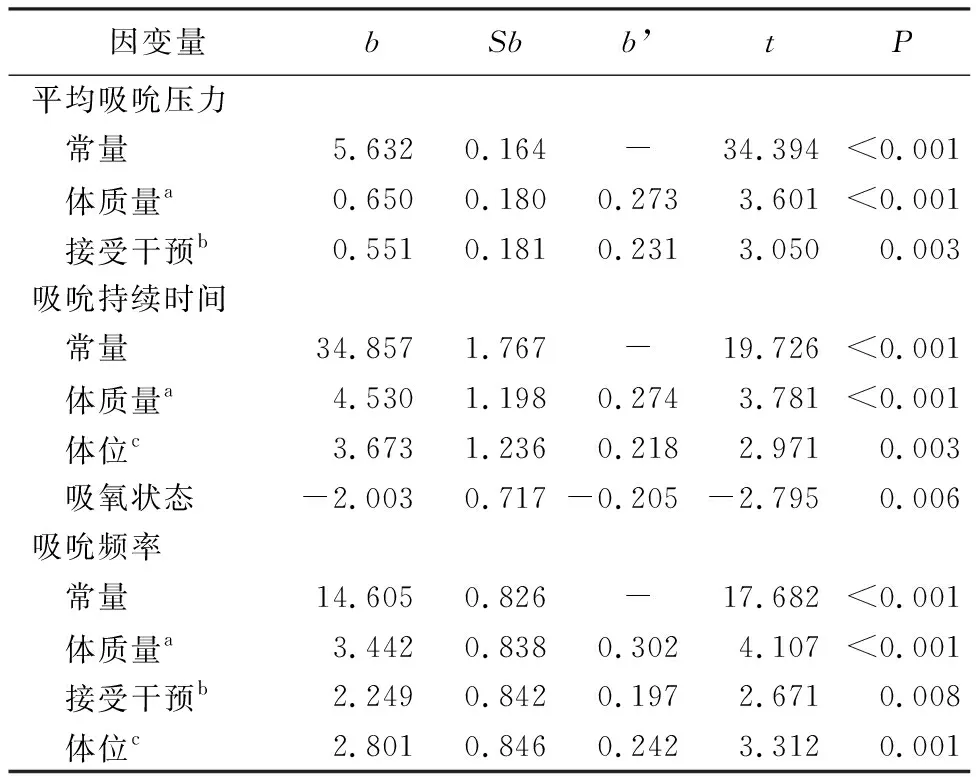
表2 矫正胎龄32周早产儿平均吸吮压力、吸吮持续时间、吸吮频率的影响因素的多元线性回归分析(n=163)
3 讨论
3.1 矫正胎龄32周早产儿非营养性吸吮现状 本研究显示,矫正胎龄32周的早产儿2 min非营养性吸吮的平均吸吮压力为(6.23±1.19)kPa、吸吮持续时间为(35.01±8.24)s、吸吮频率为(18.60±5.68)次/min,与杨小红等[10]报道的(9.08±4.12)kPa相比,本研究群体的吸吮压力结果较低,可能原因是上述研究的对象是正常足月新生儿,且监测时长为30 s;而本研究对象是矫正胎龄32周的早产儿,监测时长为2 min。一方面,目前普遍认为吸吮行为主要由位于脑干的吮吸中心模式发生器控制[11],但本研究有57.7%的早产儿需要2级和3级的氧疗,缺氧可能引起神经回路发育迟缓[12],故本研究监测到的平均吸吮压力偏低;另一方面,吸吮涉及到嘴唇、下颌、脸颊、舌头、腭等肌肉的配合,早产儿肌力可能尚未达到成功吸吮所需的肌力阈值。此外,本研究2 min的监测时长是杨小红等研究监测时长的4倍,监测时长的增加虽然能够减小误差,更加真实地反映早产儿非营养性吸吮的实际情况,但也存在着吸吮疲劳,从而导致监测到的平均吸吮压力降低的可能性。
3.2 矫正胎龄32周早产儿平均吸吮压力的影响因素 本研究显示,体质量(矫正胎龄32周时)、是否接受口腔运动干预是平均吸吮压力的影响因素。体质量是评估早产儿生长发育的重要指标,矫正胎龄32周的体质量越重,其营养状态越好,并发症越少,更有利于早产儿喂养能力的提升。口腔运动干预通过增加口周肌肉运动范围和强度[11],提升其吸吮时的口腔压力,因此口腔运动干预有利于提高早产儿非营养性吸吮压力,与Alidad等[13]报道的,口腔刺激可显著增强非营养性的吸吮压力的研究结果一致。
3.3 矫正胎龄32周早产儿吸吮持续时间的影响因素 本研究显示,体质量(矫正胎龄32周时)、非营养性吸吮时采用的体位、吸氧状态是吸吮持续时间的影响因素。吸吮持续时间是指在2 min的吸吮监测中,吸吮压力超过5 Kpa的总时间,持续时间越长,消耗的热量越大,此时较重的早产儿能量储备的优势明显。有研究[14]表明,与仰卧位相比,侧卧位的早产儿有更好的喂养表现,能摄入更多的奶量,表现出更少的血氧饱和度波动。其可能原因是在非营养性吸吮的过程中,侧卧位可以增大早产儿肌肉的支撑面,减少腹腔压力,降低体位对膈肌和胸腔的影响,进而降低吸吮时发生窒息的可能性,延长吸吮持续时间。无插管史且氧气治疗少于4 d对早产儿口腔感觉环境和口腔运动模式的影响越小;此外,1级吸氧状态的早产儿呼吸功能相对良好,出现血氧饱和度下降的风险较低,从而保证了早产儿能够维持较长的吸吮持续时间。
3.4 矫正胎龄32周早产儿吸吮频率的影响因素 本研究显示,体质量(矫正胎龄32周时)、是否接受口腔运动干预、非营养性吸吮时采取的体位是吸吮频率的影响因素。单位时间内吸吮频率越多,早产儿需要消耗的能量越大。本研究显示,矫正胎龄32周时体质量较重的早产儿吸吮频率较高,分析其原因可能与体质量较重的早产儿能量储备较好有关。口腔运动干预对早产儿吸吮频率的影响作用与方良凤等[15]的研究一致。一方面,口腔运动干预通过按摩刺激,有利于增强早产儿口腔感知觉及反馈定向能力,促进其吸吮能力的提高,加速早产儿非营养性吸吮的发展进程[16];另一方面,口腔运动干预能够改善早产儿神经发育,提升其神经运动协调性,从而改善其经口喂养效果[17]。吸吮和呼吸动作的完成都需要口、咽部的共同参与。早产儿以腹式呼吸为主,而侧卧位能够降低早产儿腹内压,从而改善其呼吸功能,使得早产儿每次呼吸都能维持更长时间的氧合[18],降低因呼吸问题而被迫减少吸吮的发生率。
4 小结
体质量(矫正胎龄32周时)、是否接受口腔运动干预、非营养性吸吮时采用的体位、以及吸氧状态是矫正胎龄32周早产儿非营养性吸吮功能的影响因素。在针对该类早产儿的治疗和护理中,医护人员应综合应用肠外营养和鼻饲喂养保证其营养供给,促进其体质量的增长。积极开展口腔运动干预,锻炼其吸吮能力,为实现全经口喂养做好准备,尤其是体质量偏低的32周早产儿。在喂养过程中,侧卧位更有利于早产儿的喂养表现,保证其喂养安全。对于需要氧气支持的早产儿应给予积极干预,缩短其用氧时长。本研究的不足之处在于睡眠质量的评估存在一定主观性,有待今后探索使用行为量表进行睡眠状态评估,验证本研究结论的科学性。
