支气管哮喘患者BALF中T淋巴细细胞、TGF-β1及IL-6的水平变化及意义
2023-11-14肖鉴峰
肖鉴峰
河南省南阳市中心医院检验科,河南南阳 473000
支气管哮喘(BA)在全球范围内较为多见,据统计,全球BA患者约3亿人,给各个国家与社会均带来较大的医疗负担[1]。现阶段,BA在全球范围的病死率增速较快[2],且由于该病的发病机制较为复杂,临床尚无根治的方法,仅能通过抗感染治疗来延缓病情的进展[3]。有研究发现,细胞因子网络功能的失衡在BA发病进程中起着关键作用,其中白细胞介素-6(IL-6)、转化生长因子-β1(TGF-β1)作用显著[4]。也有研究指出,T淋巴细胞亚群表达异常参与BA的进展,其中以CD4+T细胞和CD8+T细胞比值的作用最为突出,若CD4+/CD8+比值稳定,则机体免疫系统稳定,若CD4+/CD8+比值降低,则提示机体的免疫功能受到了抑制[5]。本研究对BA患者支气管肺泡灌洗液(BALF)中T淋巴细胞、TGF-β1、IL-6的水平进行测定,旨在研究上述指标在BA临床诊断中的意义。现报道如下。
1 资料与方法
1.1一般资料 选取2021年3月至2022年3月南阳市中心医院(以下简称本院)收治的BA患者105例作为哮喘组。纳入标准:(1)符合BA的诊断标准[6];(2)无长期使用激素史。排除标准:(1)存在急、慢性感染;(2)处于妊娠期或哺乳期;(3)伴精神类疾病或心、肝、肾衰竭。依据病情将哮喘组患者分为发作组(50例)和缓解组(55例)。发作组定义为长时间内有不同程度的喘息、气急及胸闷等症状;缓解组定义为症状体征消失,第1秒用力呼气量(FEV1)或最大呼气流量(PEF)≥80%预计值,且持续4周以上。参照《支气管哮喘急性发作评估及处理中国专家共识》[7]相关标准将哮喘组患者分为轻度组(35例)、中度组(46例)和重度组(24例)。另选取同期在本院行健康体检且排除慢性疾病史、感染、过敏、免疫相关疾病的健康志愿者40例作为对照组。哮喘组男65例、女40例,年龄28~65岁、平均(48.34±10.10)岁;对照组男25例、女15例,年龄28~67岁、平均(48.51±10.05)岁。哮喘组和对照组研究对象的性别构成比、年龄比较,差异均无统计学意义(P>0.05),具有可比性。本研究经本院医学伦理委员会审批,且所有研究对象均知晓本研究并签署知情同意书。
1.2方法
1.2.1BALF获取 采用Olympus BF-1T-240型支气管镜,首先常规检查气道,随后检测哮喘组在刷检与活检前支气管肺泡灌洗病变相应肺段的支气管,对照组取右肺中叶行肺泡灌洗术,通过支气管镜推注生理盐水,每次20~50 mL,总量约100 mL,回收量约40 mL,并于30 min内送检。
1.2.2BALF样品制备 取新鲜BALF 10 mL,经尼龙布过滤,离心后弃去上清液,经磷酸盐缓冲液(PBS)洗涤2次,将BALF充分混匀,每管以2×106/mL细胞数于流式细胞仪上样管中加入CD4 FITC/CD8 PE/CD3 PerCP荧光单克隆抗体20 μL,室温下避光孵育20 min,加入1∶9配制的溶血素2 mL,避光孵育8 min后离心5 min,弃去上清液后加入PBS缓释液2 mL,离心5 min后弃去上清液,加0.5 mL PBS缓冲液重悬细胞,同时做同型对照。
1.2.3T淋巴细胞检测 采用美国BD公司FACSCalibur流式细胞仪检测BALF上清液中T淋巴细胞免疫表型CD3+、CD4+、CD8+T淋巴细胞水平,试剂盒均购自美国BD公司(货号:340503、61026)。
1.2.4TGF-β1、IL-6水平检测 采用酶联免疫吸附试验检测BALF上清液中TGF-β1、IL-6水平,试剂盒购自上海联硕生物科技有限公司、
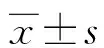
2 结 果
2.1哮喘组和对照组T淋巴细胞、TGF-β及IL-6水平比较 哮喘组CD3+/CD4+、CD4+/CD8+比值低于对照组,而CD3+/CD8+比值、TGF-β1及IL-6水平高于对照组,差异均有统计学意义(P<0.05)。见表1。
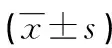
表1 哮喘组和对照组T淋巴细胞、TGF-β1及IL-6水平比较
2.2缓解组和发作组T淋巴细胞、TGF-β及IL-6水平比较 发作组CD3+/CD4+、CD4+/CD8+比值低于缓解组,而CD3+/CD8+比值、TGF-β1及IL-6水平高于缓解组,差异均有统计学意义(P<0.05)。见表2。
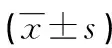
表2 缓解组和发作组T淋巴细胞、TGF-β及IL-6水平比较
2.3不同严重程度患者T淋巴细胞、TGF-β1及IL-6水平比较 重度组CD3+/CD4+、CD4+/CD8+比值低于中度组和轻度组,而CD3+/CD8+比值、TGF-β1及IL-6水平高于中度组和轻度组,且中度组CD3+/CD4+、CD4+/CD8+水平低于轻度组,CD3+/CD8+、TGF-β1及IL-6水平高于轻度组,差异均有统计学意义(P<0.05)。见表3。
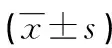
表3 不同严重程度患者T淋巴细胞、TGF-β1及IL-6水平比较
2.4T淋巴细胞、TGF-β1、IL-6对BA的诊断效能 经ROC曲线分析可知,CD3+/CD4+、CD3+/CD8+、CD4+/CD8+、TGF-β、IL-6联合诊断BA的灵敏度与特异度分别为84.76%和77.50%,其AUC为0.887(95%CI:0.823~0.933),明显高于各指标单独检测的AUC(P<0.05)。见图1、表4。
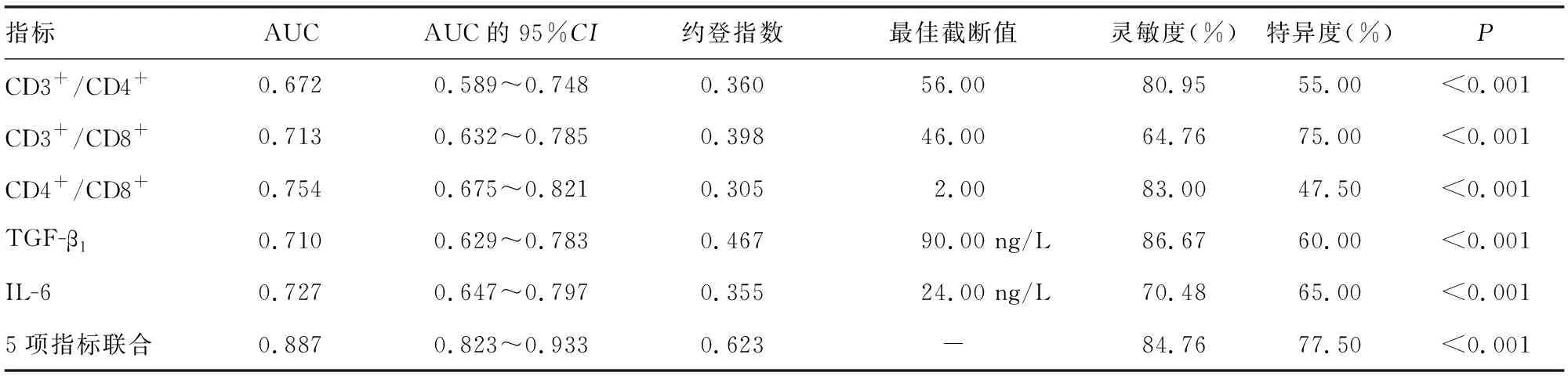
表4 T淋巴细胞、TGF-β1、IL-6对BA的诊断效能
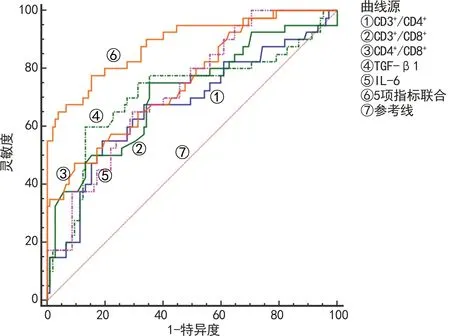
图1 淋巴细胞、TGF-β1、IL-6诊断BA的ROC曲线
3 讨 论
BA是一种由肥大细胞、嗜酸性粒细胞及淋巴细胞等多种细胞及细胞因子参与的气道慢性炎症疾病[8]。据调查,我国BA患者约占全球BA患者的1/10,且现阶段我国哮喘的形势较为严峻[9-10]。BA与其伴随的气道炎症及由此引发的炎症性黏液分泌栓塞气道等关系紧密,治愈难度较大[11]。临床主要依靠临床体征及抗哮喘治疗效果等情况来诊断BA,但考虑到症状体征的主观性较强,且缓解期常无症状,因此诊断缺乏准确性。
BA的主要病理特征为气道内嗜酸性粒细胞浸润,变态反应性炎症可引发气道功能性的变化,在哮喘缓解后气道功能可基本恢复至正常,一旦哮喘出现反复发作,在炎症的反复刺激下,气道则会出现结构性变化,引发气道重塑,且气道重塑现象会随哮喘病程的推移而加剧,造成不可逆性的气道狭窄、阻塞及肺功能的降低。气道重塑会引发气道高反应性,危及患者的生命健康,在BA的发病进程中发挥一定的作用[12]。有临床研究发现,T淋巴细胞失衡在BA患者中较为常见,作为机体免疫调节的基本方式,Th1/Th2一旦失衡可引发相关变异性疾病[13]。KHAITOV等[14]研究发现,在Th1/Th2失衡理论中,细胞因子之间通过级联放大发挥促炎或抗炎作用,是气道炎症形成的关键一环。IL-6属于白细胞介素家族中的重要一员,活动性哮喘患者BALF中的IL-6表达水平升高[15],说明IL-6水平的升高可能与哮喘的急性发作有关。TGF-β1可调节血管重构,同时也参与哮喘患者肺纤维化与气道重塑的过程[16-17]。有研究发现TGF-β1在哮喘患者气道成纤维细胞向肌纤维细胞分化的过程中起促进作用,进而引发上皮下纤维化和哮喘气道平滑肌的增殖[18-19]。本研究结果发现,哮喘组CD3+/CD4+、CD4+/CD8+水平低于对照组,而CD3+/CD8+、TGF-β1及IL-6水平均高于对照组,差异均有统计学意义(P<0.05),提示BA患者BALF中T淋巴细胞、TGF-β1及IL-6等均出现了表达异常的情况。根据BA患者病情行进一步分析发现,发作组CD3+/CD4+、CD4+/CD8+水平低于缓解组,而CD3+/CD8+、TGF-β1及IL-6水平高于较缓解组,差异均有统计学意义(P<0.05);重度组CD3+/CD4+、CD4+/CD8+水平低于中度组和轻度组,而CD3+/CD8+、TGF-β1及IL-6水平高于中度组和轻度组,且中度组CD3+/CD4+、CD4+/CD8+水平低于轻度组,CD3+/CD8+、TGF-β1及IL-6水平高于轻度组,差异均有统计学意义(P<0.05),提示BA患者BALF中T淋巴细胞、TGF-β1及IL-6水平与BA的严重程度有关,考虑BA患者存在不同程度的气道重塑[20]。虽然大多数的BA患者在急性发作期经过规范化的救治后可控制症状,但无法对其气道炎症情况予以根除,后续还需要强化治疗,故而找寻可准确、客观预测BA患者预后转归的指标,对于指导临床BA后续治疗及疾病的管理在临床中至关重要。本研究ROC曲线分析结果显示,CD3+/CD4+、CD3+/CD8+、CD4+/CD8+、TGF-β、IL-6联合诊断BA的AUC为0.887(95%CI:0.823~0.933),明显高于各指标单独检测的AUC(P<0.05),提示T淋巴细胞、TGF-β1及IL-6联合检测对BA的诊断效能更佳,临床可将上述指标联合用于BA的临床诊疗中。
综上所述,BA患者BALF中的T淋巴细胞、TGF-β1及IL-6均表达异常,三者联合检测可作为临床BA诊疗的辅助指标,用以预测患者的预后及转归情况。
