急诊腹部MDCT平扫在自发性孤立性肠系膜上动脉夹层中的诊断价值*
2023-11-13徐驰杰李向阳邓小毅
徐驰杰 李向阳 邓小毅
江苏大学附属澳洋医院影像科 (苏州 张家港 215600)
自发性孤立性肠系膜上动脉夹层(spontaneous isolated of superior mesenteric artery dissection,SISMAD) 于1947年由Bauersfeld首次描述[1],是指夹层仅局限于肠系膜上动脉(superior mesenteric artery,SMA),而主动脉未受累。一旦未得到准确诊断,会出现危及生命的情况。因此,早期诊断SISMAD有助于患者及时治疗并改善预后。
目前,腹部多排螺旋CT平扫(multi-detector CT,MDCT)基于其检查快速且分辨率高的优点,可全面地显示血管和腹部器官形态学异常,往往作为SISMAD的首选成像检查方法,尤其是以腹痛入院的急诊患者。既往已有研究表明,SISMAD与肠系膜上动脉形态学特征相关,SISMAD可表现为SMA管径增粗、CT值增高、主动脉-肠系膜上动脉角增大和血管周围脂肪间隙模糊[2-4],然而相关文献报道甚少且缺乏客观评价。本研究通过对40例SISMAD患者MDCT腹部平扫图像进行多参数值定量分析,旨在探讨腹部MDCT平扫在SISMAD中的价值,其能否帮助放射科医师及时发现SISMAD的存在并提供影像学依据,从而避免误漏诊。
1 资料与方法
1.1 一般资料回顾性收集自2018年1月至2021年3月期间我院以急性腹痛入院的SISMAD患者65例。
纳入标准:经DSA确诊或符合CTA影像诊断标准[1]的患者;不伴有主动脉和其他内脏动脉夹层;以急性腹痛为首发症状入院。排除标准:创伤性SISMAD患者;腹腔肿块手术史;单纯附壁血栓;已接受治疗的患者;合并其他急腹症;诊断不明确或有争议。
排除8例主动脉夹层患者、5例髂总动脉夹层患者、5例急性胰腺炎患者、3例急性胆囊炎患者、2例已接受临床治疗患者、1例胆囊癌术后史患者、1例胰腺癌手术史患者。最终,共计40例SISMAD患者纳入研究。同期,按1:1比例选取年龄、性别相匹配且以急性腹痛为首发症状入院的40例非SISMAD患者作为正常对照组。
1.2 检查方法使用德国西门子炫速双源CT(Somatom Definition Flash Dual-Source CT)。扫描参数如下:A、B球管管电压及有效电流分别为:100KV和250mAs、140KV和483mAs。采用实时自动毫安秒技术。准直器宽度:40×0.6mm,螺距:1.2,球管旋转时间:0.5s/周。重建层厚为0.75mm,重建间隔:0.5mm。扫描范围上至膈顶、下至耻骨联合下缘。增强CTA图像使用Medred双筒高压注射器经肘前静脉注射非离子型对碘美普尔(350mgI/mL),药量:1mL/kg,速率:4.5mL/s。采用MPR、MIP、CPR、VR等方法对图像进行重建。
1.3 图像分析所有患者均通过DSA或CTA结果最终确诊。CTA影像诊断标准[1]为:撕裂内膜片;双腔形成(真、假腔);假腔内血栓或壁间血肿形成。
由1名放射科医师(从事放射学诊断工作5年以上)收集并记录患者性别、年龄、有无高血压、有无吸烟史(见表1)。由2名高年资放射科医师(从事放射学诊断工作10年以上)采用盲法对MDCT平扫图像进行2次数据测量,取平均值作为最终参考值。包括:肠系膜上动脉管径(SMA-d);肠系膜上动脉CT值(SMAmean);主动脉-肠系膜上动脉夹角(aortomesenteric angle,AMa),在矢状位重建图像上进行测量,沿肠系膜上动脉后壁、主动脉前壁1cm处作直线进行,两者之间夹角作为AM-a[11];血管周围脂肪间隙模糊(perivascular fat stranding,PFS),表现为夹层周围脂肪组织异常增加导致的血管周围密度减低,与SMA境界不清。
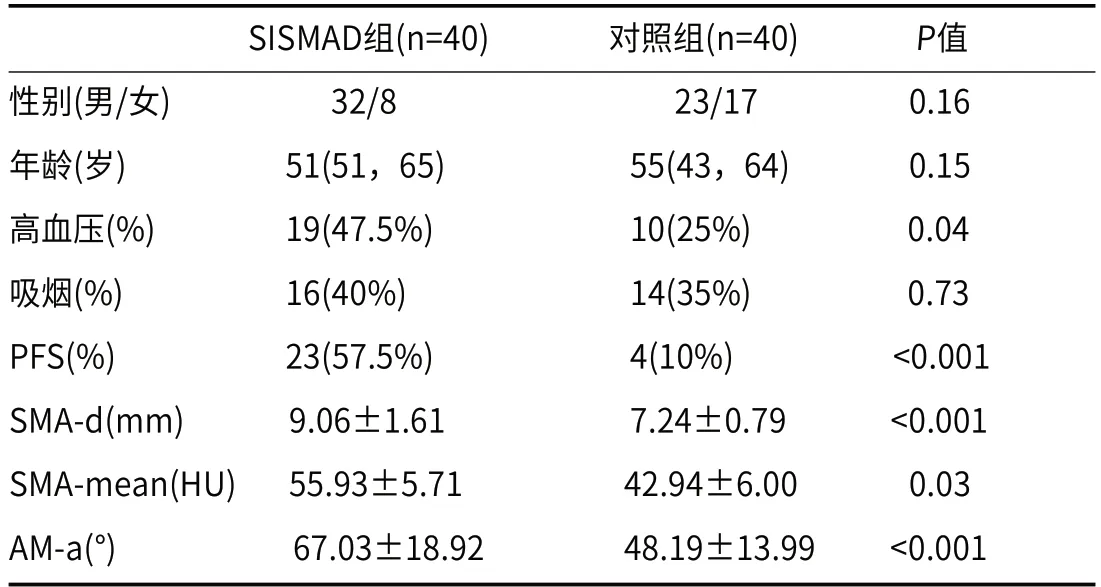
表1 SISMAD组与正常对照组患者基本资料
1.4 统计学分析利用SPSS 19.0统计软件进行分析。正态分布的计量资料以()描述,采用t检验比较两组间差异性;非正态分布的计量资料以中位数(P25,P75)描述,采用Mann-Whitney U检验比较两组间差异性。检验水准取α=0.05,P<0.05为差异有统计学意义。采用单因素、多因素Logistic回归分析,将单因素分析中P<0.10的变量输入多因素Logistic回归模型,以评价SMA-d、SMA-mean、AM-a、PFS与SISMAD的独立相关性,计算比值比(odd-sratio,OR)和95%可信区间(confidence interval,CI)。采用受试者工作特征曲线(receiver operating characteristic curve,ROC)计算曲线下面积(area under curve,AUC),比较各定量值对SISMAD的诊断效能。
2 结果
SISMAD组患者40例,男性32例、女性8例,中位年龄51岁;正常对照组患者40例,男23例、女17例,中位年龄55岁,详见表1。两组患者年龄与性别无明显统计学差异(P>0.05);SISMAD组、正常对照组中高血压患者分别为19例、10例,有统计学意义(P=0.04);SISMAD组、正常对照组中吸烟患者分别为16例、14例,无明显统计学意义(P>0.05)。
2.1 差异性分析病例组SMA-d值高于对照组,管径分别为9.06±1.61mm、7.24±0.79mm,存在显著统计学意义(P<0.001);病例组SMA-mean值高于对照组,CT值分别为55.93±5.71 HU、42.94±6.00 HU,存在显著统计学意义(P<0.001);病例组AM-a高于对照组,夹角分别为67.03±18.92°、48.19±13.99°,存在显著统计学意义(P<0.001);病例组PFS患者多余对照组,分别为23例(占57.5%)、4例(10%),存在显著统计学意义(P<0.001),详见表1。
2.2 Logistic回归分析
2.2.1 单因素分析 SMA-d、SMA-d、AM-a、PFS、性别及高血压是SISMAD的危险因素,对SISMAD的影响有统计学意义(P<0.05);而年龄、吸烟史与SISMAD无明显相关,对SISMAD的影响无统计学意义(P值=0.139、0.728),详见表2。

表2 单因素Logisic回归分析结果
2.2.2 多因素分析 SMA-d(OR=1.95,95%CI:1.05~3.61,P=0.033)和AM-a(OR=1.08,95%CI:1.02~1.15,P=0.007)、PFS(OR=1.08,95%CI:1.01~1.59,P=0.013)是SISMAD的独立危险因素,对SISMAD的影响有统计学意义,详见表3。
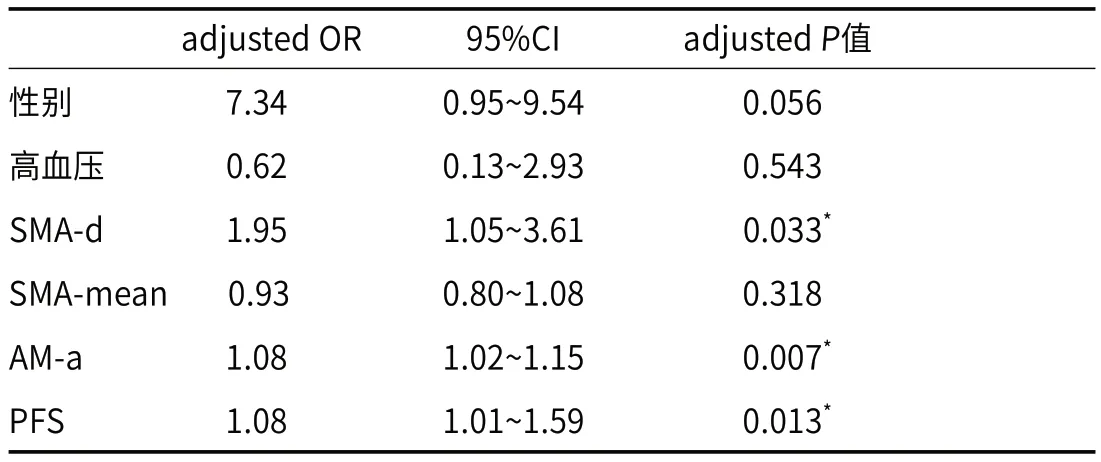
表3 多因素Logistic回归分析结果
2.3 ROC曲线分析SMA-d对SISMAD的诊断敏感性为87.5%、特异性为94.4%,AUC值为0.83;AM-a对SISMAD的诊断敏感性为80.0%、特异性为77.8%,AUC值为0.81;PFS对SISMAD的诊断敏感性为85.2%、特异性为88.9%,AUC值为0.73;联合指标对SISMAD的诊断敏感性82.5%、特异性88.9%,AUC值为0.91,详见图3、表4。

图1A-图1F 患者,男,50岁,中上腹痛8小时。图1A-1C:腹部MDCT平扫图像,显示肠系膜上动脉管径为10.85mm,CT值为40.07HU、肠系膜上动脉与腹主动脉夹角112°、肠系膜上动脉周围脂肪间隙模糊;图1D:腹主动脉CTA图像证实肠系膜上动脉夹层;图1E 患者立即行血管支架置入术,目前恢复良好。
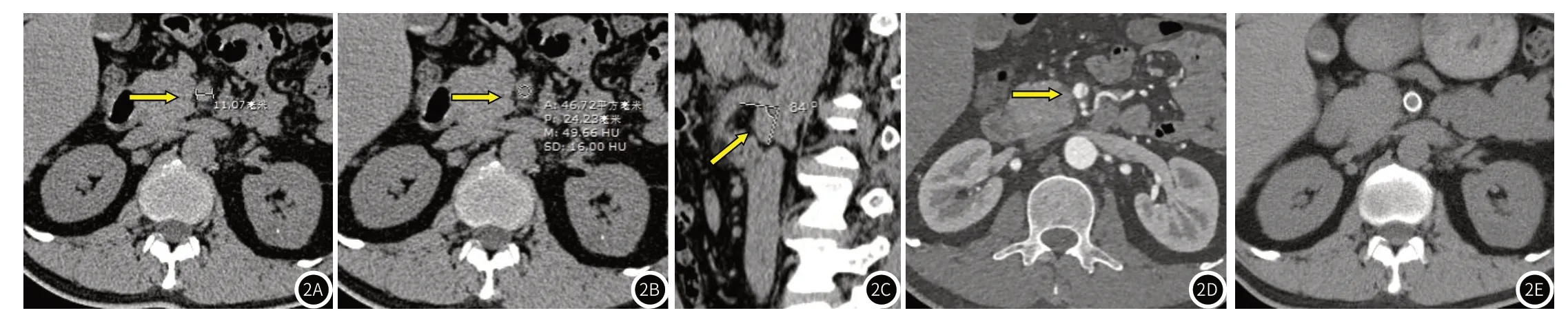
图2A-图2F 患者,男,48岁,阵发性上腹痛加剧约11小时。图2A-2C 腹部MDCT图像,显示肠系膜上动脉管径为11.07mm,CT值为49.66HU,肠系膜上动脉与腹主动脉夹角为84°,肠系膜上动脉周围脂肪间隙模糊;图2D 腹主动脉CTA图像证实肠系膜上动脉夹层;图2E 患者立即行血管支架置入术,目前恢复良好。

表4 SMA-d、AM-a对SISMAD的诊断效能分析
3 讨论
本研究结果显示,SISMAD组中SMA-d、SMA-mean及AM-a值均高于正常对照组,以SMA-d、AM-a值差异更明显,SMA组中PFS患者明显多于正常对照组。其中,SMA-d、AM-a、PFS是SISMAD的独立风险因素,具有较高的诊断效能。
近年来,腹部MDCT成像技术不断发展并在临床中广泛应用,使越来越多的SISMAD患者得到确诊。由此可见,SISSMAD在临床上并不罕见且更多见于发于东亚地区,在我国发病率可能更高,主要为男性,平均年龄约55岁[5-6]。SISMAD病因和发病机制至今仍不明确,有报道认为可能与性别、高血压及吸烟有关[7-8]。本研究中,SISMAD组中男性32例(占80%),平均年龄约51岁,高血压、吸烟患者所占比例分别约47.5%、44.4%。研究结果显示,性别、高血压及吸烟与SISMAD的发生有关,这与先前研究相一致。
由于超声存在操作者依赖性且容易受到肠道气体干扰,MRI检查时间长、容易受肠道蠕动伪影的影响[9],两者对SISMAD的早期诊断不够理想,特别是对首发腹痛入院的急诊患者。在临床实践中,SISMAD患者常表现为急性或慢性腹痛,但缺乏特异性表现,并且大部分基层医院受限于急诊医疗资源的缺乏,MDCT腹部平扫一般作为首选检查方式。MDCT检查快速且全面,基于其强大的后处理功能为肠系膜上动脉形态学研究提供技术支持,能清晰地显示SMA影像学特征及与邻近结构的解剖关系[10]。据报道,正常人SMA-d约为6.9cm、SMA-mean较夹层患者低约10~20HU、AM-a约为45°(波动范围30°~60°)。本研究结果与既往研究相一致,SISMAD组SMA-d、SMA-mean、AM-a分别为9.06mm、55.93HU、67.03°,均高于正常对照组。孙敏[11]等研究认为,这主要是由于血液通过内膜缺损进入动脉中层形成双腔,假腔内血栓及壁间血肿形成所导致的,在CT平扫图像中若发现SMA管径增粗和/或管径CT密度增增高,应引起放射科医师对SISMAD的足够重视;Park[12-14]等研究认为随着SMA-d、AM-a的增大,SMA主干前壁弯曲部位受到异常剪切力,引起血管内膜损伤,血流进入形成假腔,进一步加剧内膜的撕裂,导致夹层的发生。近期,Tan Z[15]等研究报道PFS是SISMAD潜在原因,在腹部CT平扫中检测到PFS可能提示SISMAD的诊断。本研究中,SISMAD组有23例腹痛患者CT平扫中检测到PFS,发生率为57.5%(23/40),明显多于正常对照组,这是由于SMA周围脂肪水肿或炎症引起的,血管内损伤、血管壁变薄和渗透性增加导致血管中的炎症细胞迁移到血管周围脂肪,进而导致患者出现腹痛症状,进一步证实了Tan Z等研究结果。此外,利用Logistic回归分析及ROC曲线发现,SMA-d、AM-a及PFS是SISAD的独立风险因素,三者对SISMAD的诊断效能均优于SMA-mean。由此可见,放射科医师需要熟练掌握SMA形态学特征改变,通过腹部MDCT平扫更直观、客观地提供影像学依据,更及时且准确地发现SISMAD的存在。然而,放射科医师一旦发现SISMAD,仍需立即行CTA检查明确,方可使患者得到及时治疗并改善预后。
本研究存在以下局限性:(1)本研究属回顾性研究,存在一定选择偏倚;(2)本研究样本量较小,仅纳入了急性腹痛入院的SISMAD患者,未来需要大样本研究进一步证实;(3)本研究虽然对MDCT腹部平扫SMA-d、SMA-mean、AM-a、PFS在SISMAD中的价值,但SISMAD与其他潜在影像特征相关性仍待进一步研究;(4)MDCT腹部平扫对SISMAD患者治疗及预后的价值,需要长期随访研究。
综上所述,本研究发现MDCT腹部平扫对SISMAD的诊断有潜在的应用价值,其中,SMA-d、AM-a及PFS可作为急诊MDCT发现SISMAD的独立风险因素并具有较高诊断效能。尤其是对以腹痛入院的急诊患者至关重要,早期发现SISMAD的存在并尽快行CTA明确,能够帮助避免误漏诊。
